Myasthenia gravis МКБ G70.0
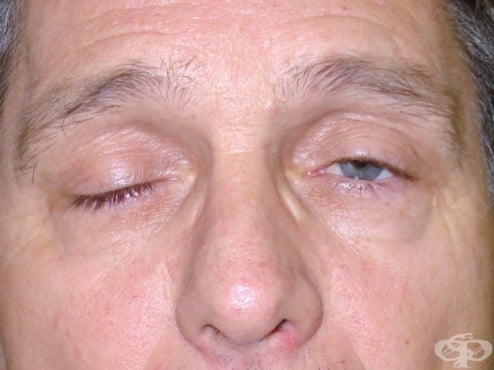
Миастения гравис, МГ (Myasthenia gravis, MG) е сравнително рядко автоимунно заболяване, при което се образуват антитела срещу никотиновите ацетилхолинови рецептори (AChR) в невромускулния синапс, като това води до увреждане на рецепторите и не позволява на нервните импулси да предизвикат мускулни контракции, причинявайки мускулна слабост и бърза мускулна умора.
Намаляването на броя на AChR води до прогресивно намаляване на мускулната сила при мускулна активност и възстановяването й след период на почивка. Очните и булбарните мускули са засегнати най-често и най-тежко, но при повечето пациенти се наблюдава също известна степен на генерализирана слабост. Това може да доведе до двойно виждане (диплопия), увиснали (паднали) клепачи, проблеми с говоренето и затруднено ходене. Началото може да бъде внезапно. При по-тежките случаи е налице и дихателна недостатъчност поради засягане на дихателната мускулатура.
В редки случаи наследствен генетичен дефект в нервно-мускулната връзка води до подобно състояние, известно като вродена миастения. Бебетата на майки с миастения може да имат симптоми през първите няколко месеца от живота си, като състоянието е известно като неонатална миастения.
Засегнатите индивиди често имат уголемена тимусна жлеза или развиват тимом. Тимектомията (хирургично отстраняване на тимуса) има значителна роля при лечението на пациенти с генерализирана форма на миастения гравис, при които се установяват антитела към рецепторите за ацетилхолин. Тимектомията става задължителна, ако е налице тимом.
Името на заболяването произлиза от гръцкото "mys" (мускул) и "astheneia" (слабост), както и латинското "gravis" (сериозен).
История
 Първите, които описват заболяването, са Thomas Willis, Samuel Wilks, Erb Goldflam. Терминът "myasthenia gravis pseudo-paralytica" е предложен през 1895 година от Jolly, немски лекар.
Първите, които описват заболяването, са Thomas Willis, Samuel Wilks, Erb Goldflam. Терминът "myasthenia gravis pseudo-paralytica" е предложен през 1895 година от Jolly, немски лекар.
Mary Walker лекува пациент с МГ с физостигмин през 1934 година, Simpson и Nastuck подробно описват автоимунната природа на състоянието.
През 1973 г. Patrick и Lindstrom използват зайци, за да демонстрират, че прилагането на пречистен серум, съдържащ ацетилхолинови рецептори, води до развитието на МГ-подобни симптоми.
Изображение: Engraved by George Vertue (1684 – 1756), Public domain, via Wikimedia Commons
Епидемиология
Общата честота на миастения гравис е 2,1-5,0 на милион души годишно. Честотата на разпространение се е увеличила от 50-те години на миналия век в съответствие с намаляващата смъртност при MG, както и подобрените методи за диагноза. Според различните регионални проучвания честотата варира от 7 до 20 на 100 000 души.
Общото съотношение на заболелите жени:мъже се счита за 3:2, с преобладаване на жените в по-млада възраст (пациенти на възраст 20-30 години) и леко преобладаване на мъже при по-възрастни (пациенти на възраст над 50 години).
Най-често се засягат жени под 40 години и хора от 50 до 70-годишна възраст от двата пола, но заболяването може да се развие във всяка възраст. Средната възраст на начало на заболяването е 28 години при жените и 42 години при мъжете.
Приблизително 15-20% от пациентите с МГ преживяват миастенична криза през живота си, обикновено през първите 2 години от поставяне на диагнозата.
Очната форма на MG показва превес при мъжете. Съотношението мъже към жени при деца с миастения гравис и друго автоимунно заболяване е 1:5.
Преходна неонатална миастения гравис се среща при новородени от майки с миастения, които получават анти-AChR антитела през плацентата. Някои от тези бебета може да страдат от преходна неонатална форма на миастения поради ефектите на тези антитела.
Повечето бебета, родени от майки с миастения, притежават анти-AChR антитела при раждането, но само 10-20% развиват преходна неонатална форма на миастения. Това може да се дължи на защитните ефекти на алфа-фетопротеина, който инхибира свързването на анти-AChR антитялото към AChR гена.
Миастения гравис се среща във всички етнически групи.
Към момента общата смъртност от заболяването е около 2,2%, като е по-висока при пациенти с миастенична криза (4,47%). По-голямата възраст и дихателната недостатъчност са лоши прогностични фактори.
Етиология
При повечето пациенти миастения гравис е идиопатична (с неизвестна причина за развитие). Въпреки че основната причина за развитието остава неясна, крайният резултат е нарушена регулацията на имунния отговор, тоест МГ е автоимунно заболяване. В 90% от генерализираните случаи се установяват антитела към AChR. Дори при пациенти, които не развиват клинична миастения, понякога могат да се докажат анти-AChR антитела.
Пациенти, които са отрицателни за анти-AChR антитела, могат да бъдат серопозитивни за антитела срещу MuSK (мускулно-специфична киназа). Мускулните биопсии при тези пациенти показват изразени митохондриални аномалии, за разлика от неврогенните промени и атрофия, често срещани при пациенти с миастения, положителни за анти-AChR антитела.
Заболявания на тимуса се срещат често при МГ. Около 75% от пациентите с миастения гравис имат заболяване на тимуса, 85% имат тимусна хиперплазия и 10-15% имат тимом. Екстратимусните тумори могат да включват дребноклетъчен карцином на белия дроб и болест на Ходжкин.
Заболявания на щитовидната жлеза - хипертиреоидизъм, се наблюдава при 3–8% от пациентите с МГ и има връзка с очните прояви при заболяването.
Изображение: www.freepik.com
Различни лекарствени средства могат да предизвикат или обострят симптомите на миастения гравис, включително:
- Антибиотици (например аминогликозиди, полимиксини, ципрофлоксацин, еритромицин и ампицилин)
- Пенициламин – може да предизвика истинска миастения, с повишени титри на анти-AChR антителата, наблюдавано в 90% от случаите. Симптомите обаче са по-леко изразени и пълно възстановяване се постига няколко седмици до месеци след прекратяване приема на лекарството
- Блокери на бета-адренергичните рецептори (например пропранолол и окспренолол)
- Литий
- Магнезий
- Прокаинамид
- Верапамил
- Хинидин
- Преднизон
- Тимолол (локален, използван за глаукома)
- Антихолинергици (например трихексифенидил)
- Невромускулни блокери (векуроний и кураре) - Трябва да се прилагат внимателно при пациенти с миастения, за да се избегне продължителна нервно-мускулна блокада
- Нитрофурантоин - прекратяването на приема води до пълно възстановяване
- Миастения може да се развие като страничен ефект при имунотерапия при лечение рак
Патофизиология
Миастения гравис е автоимунна синаптопатия (уврежда синапсите). Заболяването възниква при нарушена функция на имунната система, която започва да образува антитела, които атакуват собствените тъкани на тялото. Антителата при МГ атакуват никотиновия ацетилхолинов рецептор или протеин, наречен MuSK - мускулно-специфична киназа. Други, по-рядко срещани антитела са открити срещу агрин и титин протеини.
Хаплотиповете на човешкия левкоцитен антиген (HLA) са свързани с повишена чувствителност към миастения гравис и други автоимунни заболявания. Роднините на хора с миастения гравис имат по-висок процент на други имунни нарушения.
Клетките на тимусната жлеза са част от имунната система на тялото.
Ролята на тимуса в патогенезата на МГ не е напълно ясна, но 75% от пациентите с миастения гравис имат някаква степен на аномалия на тимуса (например хиперплазия или тимом). Хистопатологичните изследвания показват герминативни (зародишни) центрове.
Не е ясно защо заболяването засяга първо екстраокуларните мускули (контролиращи движенията на окото).
Класификация
Класификацията на миастения гравис включва:
- Клас I - слабост на очните мускули, възможна птоза, няма данни за мускулна слабост на друго място
- Клас II - слабост на очните мускули, лека изразена слабост на други мускули
- IIa предимно засягане на мускули на крайниците
- IIb предимно зясягане на булбарна и/или дихателна мускулатура
- Клас III - Слабост на очните мускули, умерена слабост на други мускули
- IIIa предимно засягане на мускули на крайниците
- IIIb предимно зясягане на булбарна и/или дихателна мускулатура
- Клас IV - Слабост на очните мускули, изразена слабост на други мускули
- IVa предимно засягане на мускули на крайниците
- IVb предимно зясягане на булбарна и/или дихателна мускулатура
- Клас V - Необходима е интубация за поддържане на дишането
Клинична картина
При пациентите с миастения гравис се установява безболезнена, специфична мускулна слабост. Миастеничната слабост обикновено засяга екстраокуларните, булбарните или проксималните мускули на крайниците. Спадане на горните клепачи (птоза) или двойното виждане са най-често наблюдаваните симптоми в началото на заболяването, като се наблюдават при повече от 75% от пациентите. Тези симптоми прогресират за седмици или месеци.
Появяват се затруднения при преглъщане, неясен или носов говор, затруднено дъвчене и слабост на лицето, шията и крайниците.
Отличителният белег на МГ е слабост на дадена група мускули, която се предизвиква от активност и която се подобрява при почивка. Обратно - пациентите с умора или изтощение поради други причини обикновено съобщават за генерализирана слабост, умора или липса на енергия. При миастения често оплакването от слабост в мускулите може да се забележи след усилие или в края на деня.
 Изображение: www.freepik.com
Изображение: www.freepik.com
Пациентите отбелязват трудности при ставане от столове, качване и слизане по стълби, паднало (увиснало) стъпало при продължително ходене, слабост при разгъване на тазобедрената става при изкачване на няколко стълби, умора на раменните мускули при дейности, които изискват държане на ръцете над главите си, както и слабост на флексорите (сгъвачите) и екстензорите (разгъвачите) на пръстите при продължително писане. Често се съобщава за мускулна болка или крампи, особено във врата.
Симптомите могат да се влошат при излагане на силна топлина или емоционален стрес. Инфекция, системно заболяване, бременност, менструален цикъл или някои лекарства, които влияят на нервно-мускулното предаване, също могат да влошат миастенията. Пациентите планират дейностите си в началото на деня, когато силата им е най-голяма.
При това заболяване чест се наблюдава обструктивна сънна апнея или нарушения в съня. Психосоциалните фактори стават важни при оценката на състоянието, ако се подозира разстройство на настроението или депресия.
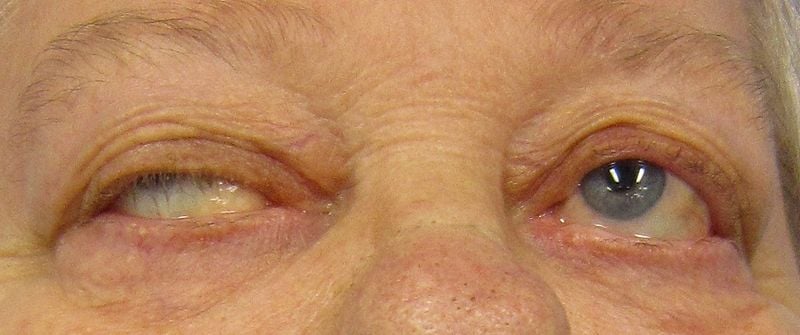
При миастения гравис често се наблюдават симптоми от страна на очите, като птоза и екстраокуларна (на мускулите, движещи окото) мускулна слабост се появяват при повече от 50% от пациентите по време на изследването и при повече от 90% от пациентите в хода на заболяването.
Птозата може да бъде едностранна и двустранна и ако е двустранна - обикновено е асиметрична. Постоянно симетричната птоза е по-скоро насочва към миопатия, по-конкретно хронична прогресивна външна офталмоплегия или окулофарингеална мускулна дистрофия.
При много пациенти е налице диплопия. По-лекото засягане може да доведе до замъглено зрение или ореол около предмети (хало).
Очните симптоми се влошават при гледане на телевизия, четене или шофиране, особено при светли условия. Фотофобия (повишена чувствителност към светлина) с влошаване на птозата или диплопията при ярка светлина се среща сравнително често, което кара пациентите да носят тъмни очила.
Изображение: James Heilman, MD, CC BY-SA 3.0, via Wikimedia Commons
При около 20% от пациентите с МГ се наблюдават орофарингеални (орофаринкс - средна част на гълтача) симптоми в началото на заболяването, включително дизартрия, дисфагия и затруднено дъвчене. Речта може да стане неясна (от слабост на езика, устните и лицето), което може да се влоши при продължително говорене (например говорене по телефона или изнасяне на реч или презентация).
Дъвченето може да стане трудно и често пациентите прибягват до активно отваряне и затваряне на челюстта си с ръце. Силната слабост на челюстта може да доведе до увисването й (пациентът може да седи с ръка под брадичката). Преглъщането може да стане трудно и да се появи аспирация на течности, което да доведе до кашлица или задавяне по време на пиене. Течностите са по-трудни за преглъщане от твърдата храна.
Рядко пациентите с МГ могат да имат слабост на дихателната мускулатура без други изявени симптоми на заболяването. По-голямата част от пациентите със слабост на дихателната мускулатура имат очни и булбарни симптоми. Пациентите със слабост на диафрагмата често имат ортопнея като ранен симптом. Това може да доведе до дихателни нарушения, когато пациентът лежи по гръб. Пациенти със слабост на дихателните мускули могат да съобщават за невъзможност да си поемат дълбоко въздух и често описват дишането си като учестено и повърхностно, което може да се тълкува погрешно като хипервентилация поради тревожност.
Диагноза
Миастения гравис може да бъде трудна за диагностициране, тъй като симптомите могат да бъдат дискретни и трудни за разграничаване от други неврологични заболявания.
Могат да се разграничат три типа миастенични симптоми при деца:
- Преходната неонатална миастения се среща при 10 до 15% от бебетата, родени от майки, страдащи от заболяването, и изчезва след няколко седмици
- Вродена миастения се развива, когато са налице гени за заболяването и от двамата родители - най-рядката форма
- Ювенилната миастения гравис се среща най-често при индивиди от женски пол
Лабораторни изследвания
Антителата срещу рецепторите за ацетилхолин (AChR)
Това изследване има висока специфичност и е надеждно за диагностициране на автоимунна форма на миастения гравис. Резултатите са положителни при около 90% от пациентите, които са с генерализирана миастения, но само при 50-70% от тези, които имат само очна форма на заболяването.
Анти-SM антитела
Това са клас антитела срещу компоненти на скелетните мускули, включително титин, рианодинов рецептор, миозин и алфа-актин.
Анти-SM антителата се откриват при около 70–80% от пациентите под 40 години с тимом и миастения гравис, при около 30% от възрастните пациенти с МГ без тимом и при около 24% от пациентите с тимом без МГ.
Персистирането или повторната поява на високи титри на тези антитела може да показва съответно непълна резекция или рецидив на тимома.
Антитела срещу мускулно-специфична тирозин киназа (Анти-MuSK антитяло)
Около половината от пациентите с отрицателни резултати за анти-AChR антитела може да имат положителни резултати за антитела към мускулно-специфична киназа (MuSK) - тирозин киназа, която е от съществено значение за нервно-мускулната връзка.
Пациентите с положителни резултати за анти-MuSK антитела са с вероятност да имат по-изразена булбарна слабост и може да имат атрофия на езика и лицето. Те могат да имат засягане на врата, раменете и дихателните пътища, но без слабост на очните мускули. Освен това е по-малко вероятно да реагират на инхибитори на ацетилхолин естераза (AChE) и техните симптоми могат да се влошат с тези лекарства.
Изображение: www.freepik.com
Други лабораторни изследвания
Изследването за ревматоиден фактор и антинуклеарни антитела (ANA) е показано, за да се изключи системен лупус еритематозус и ревматоиден артрит.
Функционалните тестове на щитовидната жлеза са показани, за да се изключи болест на Базедов или хипертиреоидизъм. Това е важно особено при пациенти с очна миастения гравис, където съпътстващият хипертиреоидизъм е чест.
Образна диагностика
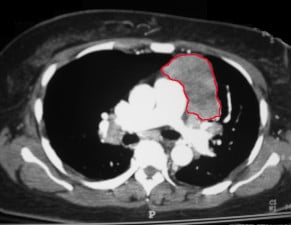 Рентгенография на гръден кош се използва за изключване на тимом. Отрицателен резултат обаче не изключва по-малък тимом. Във всички случаи на миастения гравис трябва да се направи компютърна томография (КТ) на гръдния кош, за да се изключи увеличение на тимуса или наличие на тимом. Това е особено важно при възрастни пациенти.
Рентгенография на гръден кош се използва за изключване на тимом. Отрицателен резултат обаче не изключва по-малък тимом. Във всички случаи на миастения гравис трябва да се направи компютърна томография (КТ) на гръдния кош, за да се изключи увеличение на тимуса или наличие на тимом. Това е особено важно при възрастни пациенти.
Показан е също така ядрено-магнитен резонанс (ЯМР) на мозъка, за да се изключат компресивни (притискащи) и възпалителни лезии на черепните нерви и очните мускули. Чрез ЯМР може да установят интраорбитални (вътреочни) или интракраниални (вътречерепни) лезии, менингеална патология или множествена склероза.
Изображение: www.ncbi.nlm.nih.gov
Електромиография (ЕМГ) и нервна проводимост
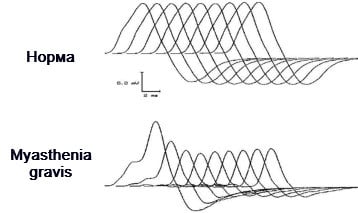 Важна част от диагнозата при миастения гравис.
Важна част от диагнозата при миастения гравис.
Подробна информация за това изследване ще намерите в:
» Електромиография (ЕМГ) и нервна проводимост
Изображение: www.sciencedirect.com
Фармакологична проба
Този тест изисква интравенозно приложение на едрофониев хлорид или неостигмин - лекарства, които блокират разграждането на ацетилхолина от холинестеразата (инхибитори на ацетилхолинестеразата). Този тест обикновено не се извършва, тъй като използването му може да доведе до животозастрашаваща брадикардия.
Тест с лед
Прилагането на лед върху мускулите за 2-5 минути може да се използва при миастения за идентифициране на заболяването. Смята се, че ацетилхолинестеразата се инхибира при по-ниска температура, което е основата за този диагностичен тест. Това обикновено се извършва върху клепачите, когато е налице птоза.
Хистологично изследване
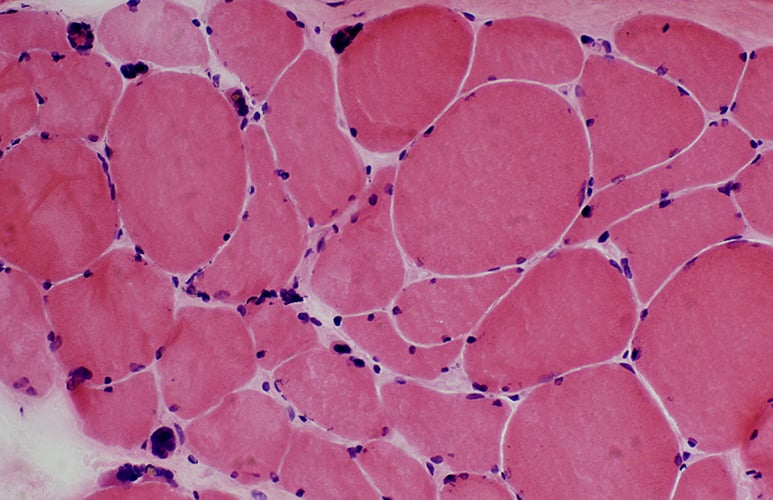 Рутинната хистопатология не е част от рутинната диагноза на миастения гравис.
Рутинната хистопатология не е част от рутинната диагноза на миастения гравис.
Светлинна микроскопия разкрива леки, неспецифични аномалии при мускулна биопсия, включително преобладаване на влакната от тип 1, леко групиране на влакна или атрофия на влакна тип 2.
Лимфофоликуларната хиперплазия на тимусната медула се среща при 65% от пациентите с миастения гравис, а тимомът се среща при 15%.
Изображение: neuromuscular.wustl.edu
Диференциална диагноза
Диференциална диагноза се прави с различни видове невропатии, мултиплена склероза, тиреотоксикоза, амиотрофична латерална склероза, дерматомиозит и др.
Лечение
Лечението при миастения гравис е консервативно (лекарствена терапия) и хирургично.
Схемите на лечение са индивидуализирани в зависимост от тежестта на миастенията, възрастта на пациента, серологичния статус, съпътстващите медицински проблеми.
Консервативна терапия
Целта на лекарствената терапия е облекчаване на симптомите и контрол на активността на имунната система.
Инхибитори на ацетилхолинестеразата
Инхибиторите на ацетилхолинестеразата (AChE) и имуномодулиращите терапии са в основата на лечението на миастия гравис.
При леката форма на заболяването първоначално се използват инхибитори на AChE. Тези средства включват пиридостигмин и неостигмин.
Пиридостигмин се използва само за симптоматично лечение и поддържаща терапия. Не лекува основното заболяване. Неостигминът обикновено се използва само когато пиридостигминът не е наличен.
Кортикостероиди
Повечето пациенти с генерализирана форма на МГ изискват допълнителна имуномодулираща терапия, като това може да се постигне с кортикостероиди.
Най-ниската ефективна доза на кортикостероидите трябва да се използва дългосрочно. Поради забавеното начало на ефектите (3-4 месеца), стероидите не се препоръчват за рутинна употреба в спешното отделение. Пациентите, които приемат продължително умерени или високи дози стероиди, може да имат потисната надбъбречна функция.
След като пациентите постигнат целите на лечението, дозата на кортикостероидите трябва постепенно да се намали.
Други имуносупресивни средства
Нестероидни имуносупресори трябва да се използват самостоятелно, когато кортикостероидите са противопоказани.
Лекарствата, които се използват за лечение на по-тежки случаи, включват азатиоприн, микофенолат мофетил, циклоспорин, циклофосфамид и ритуксимаб.
Основата на терапията е азатиоприн, обикновено след първоначална доза кортикостероиди. Циклоспорин и понякога метотрексат и циклофосфамид се използват при тежки случаи, докато такролимус е в процес на проучване за ефекта му при това заболяване.

Изображение: www.freepik.com
Лечение с плазмафереза и интравенозен имуноглобулин (IVIG)
Плазмаферезата и интравенозен имуноглобулин се използват като краткосрочна терапия при пациенти с миастения гравис в случаите:
- животозастрашаващи признаци като респираторна (дихателна) недостатъчност или дисфагия
- при подготовка за операция при пациенти със значителна булбарна дисфункция
- когато е необходим бърз отговор към терапията
- когато други лечения са недостатъчно ефективни
И двете лечения са еднакво ефективни при лечението на тежка генерализирана МГ, но ефикасността на IVIG е по-малка при по-лека форма на миастения или при очна форма на МГ.
Плазмаферезата (плазмен обмен) действа чрез премахване на циркулиращите хуморални фактори (т.е. анти-AChR антитела и имунни комплекси) от кръвообращението. Използва се като допълнение към други имуномодулиращи терапии. Подобрението се забелязва след няколко дни, но не трае повече от 2 месеца.
Лечение на неонатална миастения гравис
Преходната неонатална миастения гравис, при която MG се предава вертикално от засегната майка към нейния плод, се среща при 10-30% от новородените, родени от майки с миастения. Може да се появи по всяко време през първите 7-10 дни от живота и бебетата трябва да бъдат внимателно наблюдавани за признаци на респираторен дистрес.
Синдромът на неонаталната миастения се причинява от трансплацентарен трансфер на майчините автоантитела срещу ацетилхолиновия рецептор (AChR). Бебетата, засегнати от това състояние, са отпуснати след раждането и не сучат добре, имат намален мускулен тонус и забавено дишане. Те често изискват подаване на кислород чрез маска и интравенозно хранене. Тъй като прехвърлените майчини антитела се метаболизират в продължение на няколко седмици, симптомите отшумяват и бебетата се развиват нормално.
Лечението с инхибитори на холинестеразата е ефективно и в тази възрастова група. Въпреки това, дозата трябва внимателно да се прецени спрямо клиничния ефект.
Диета и двигателна активност
Пациентите с миастения гравис може да изпитват затруднения при дъвчене и преглъщане поради орофарингеална слабост, а също да са налице затруднения при дъвчене на месо или зеленчуци поради слабост на дъвкателните мускули. Ако се развие дисфагия, тя обикновено е най-тежка за течности поради слабост на фарингеалните (фаринкс - гълтач) мускули. За да се избегне назална регургитация (връщане на приетата храна или вода през носа в момента на преглъщане) или аспирация, течностите трябва да се сгъстят.
Препоръчва се пациентите да започнат диета с ниско съдържание на натрий, ниско съдържание на въглехидрати и високо съдържание на протеини, за да предотвратят прекомерно наддаване на тегло.
Пациентите трябва да бъдат възможно най-активни, но трябва да почиват често и да избягват продължителна физическа активност.
Хирургично лечение
Тимектомия
При пациенти с миастения гравис аномалиите на тимуса са чести. Около 85% от пациентите с генерализирана МГ имат тимусна хиперплазия, а 10-15% имат тимом. Патологията на тимуса при генерализирана миастения с ранно начало е хиперплазия на тимуса, а тези пациенти неизменно са анти-AChR положителни.
Разширената трансстернална тимектомия (хирургично отстраняване на тимусната жлеза) е показана за всички пациенти с тимом, както и за пациенти на възраст 10-55 години без тимом, но с генерализирана миастения гравис. Пациентите с тимоми почти винаги имат анти-AChR-антитела и затова трябва внимателно да се търси тимом при пациенти с късно начало и положителни за антитела срещу AChR.
 Изображение: www.freepik.com
Изображение: www.freepik.com
Отстраняването на тимома (тимектомия) е от съществено значение за предотвратяване на локална дисеминация и системни метастази. Тимектомията е предложена като терапия от първа линия при повечето пациенти с генерализирана миастения. При пациенти, които имат симптоми, подобни на миастения гравис, но които са серонегативни (не се установяват в серума) за антитела, се препоръчва компютърна томография (КТ) на гръдния кош, за да се провери за патология на тимуса, тъй като при малък процент от тези пациенти могат впоследствие да се установя анти-AChR-антитела.
При очна форма на МГ тимектомията трябва да се отложи поне 2 години, за да се даде възможност за спонтанна ремисия или развитие на генерализирана форма на заболяването.
Пациентите често изпитват известно преходно влошаване на симптомите в началото на следоперативния период. Подобрението обикновено се наблюдава след месеци или години. Пълното отстраняване на тимусната тъкан е много важно, тъй като малък остатък от жлезата може да доведе до рецидив.
Прогноза
Прогнозата на хората с МГ като цяло е добра, както и качеството на живот при добро лечение. Мониторингът на пациент с миастения е много важен, тъй като най-малко 20% от хората, диагностицирани с това заболяване, ще преживеят миастенична криза в рамките на две години от поставянето на диагноза, което изисква бърза медицинска намеса.
Като се има предвид настоящето лечение на заболяването, което комбинира инхибитори на холинестеразата, имуносупресивни лекарства, плазмафереза, имунотерапия и поддържащо лечение, повечето пациенти с миастения гравис имат почти нормална продължителност на живота.
Смъртността към момента е 3-4% (преди е била 30-40%), като основните рискови фактори са възраст над 40 години, бързо прогресиращо заболяване и тимом.
Заболеваемостта предимно е резултат от периодично намаляване на мускулната сила, което може да причини аспирация, чести пневмонии, падания и дори дихателна недостатъчност, ако не се лекува. Особено опасно е засягането на дихателните мускули, поради което може да се наложи изкуствена (механична) вентилация.
Заболяването често се проявява (40%) само с очни симптоми. От пациентите, при които се установява само очно засягане в началото на заболяването, само 16% са само с очно заболяване в края на втората година.
При пациенти с генерализирана слабост тя е най-изразена през първите 3 години от заболяването. В резултат на това половината от смъртните случаи, свързани с болестта, също настъпват през този период. Тези, които оцелеят през първите 3 години от заболяването, обикновено достигат стабилно състояние или се подобряват. Влошаването на заболяването е рядко след третата година.
Тимектомията води до пълна ремисия на заболяването при голяма част от пациентите. Въпреки това, прогнозата е силно променлива - варира от ремисия до екзитус.
Заглавно изображение: www.myastheniagravis.cz
Симптоми и признаци при Myasthenia gravis МКБ G70.0
- Умора
- Затруднено дишане
- Недостиг на въздух (диспнея)
- Мускулна слабост
- Трудност при преглъщане
- Симптоми на речта
Лечение на Myasthenia gravis МКБ G70.0
- Азатиоприн
- Балансиран хранителен режим
- Имуносупресивни лекарства
- Лайфстайл лечение
- Медикаменти
- Плазмафереза
Коментари към Myasthenia gravis МКБ G70.0
Stefka Mateva
Това за първите 3 години, изобщо не вярно. От 17 години съм с МГ и едни от най-тежките кризи които съм имала са били след 3-та година. И си оправете информацията в търсачката! При "ПРОДУКТИ ЗА ЛЕЧЕНИЕ НА МИАСТЕНИЯ ГРАВИС И ДРУГИ НЕРВНО-МУСКУЛНИ НАРУШЕНИЯ" се появяват "Диазепам", което е тотално противопоказно за МГ.
Информацията се позовава на медицински източници и се отнася до пребладаващата част от пациентите със заболяването:
- 50% to 60% of patients with MG who initially present with isolated ocular involvement go on to develop generalized weakness, often within 3 years after onset of symptoms (https://emedicine.medscape.com/article/1171206-overview)
- Fifty percent of ocular myasthenia gravis (OMG) patients will progress to generalized myasthenia, 90% within 3 years from the onset of ocular symptoms. (https://pubmed.ncbi.nlm.nih.gov/14706214/)
- Muscle weakness usually peaks within the first 3 years. After the first 3 years, most people with MG become stable or improve (https://myasthenia-gravis.com)
Относно категорията в Е-аптеката - "ПРОДУКТИ ЗА ЛЕЧЕНИЕ НА МИАСТЕНИЯ ГРАВИС И ДРУГИ НЕРВНО-МУСКУЛНИ НАРУШЕНИЯ" е обща секция, не само за миастения гравис и са селектирани леакрства за цялата група заболявания. Ако изберете след това от "Предназначение" само миастения гравис, се селектират лекарствата само за това заболяване.
Това за първите 3 години, изобщо не вярно. От 17 години съм с МГ и едни от най-тежките кризи които съм имала са били след 3-та година. И си оправете информацията в търсачката! При "ПРОДУКТИ ЗА ЛЕЧЕНИЕ НА МИАСТЕНИЯ ГРАВИС И ДРУГИ НЕРВНО-МУСКУЛНИ НАРУШЕНИЯ" се появяват "Диазепам", което е тотално противопоказно за МГ.
Фани Василева
Здравейте, имам един въпрос на който не мога да получа отговор. Ако имаш положителен тест за антитела на ацитилхолиновите рецептори и един симтом- падане на левия клепач, означава ли, че 100% имаш миастения гравис?
Здравейте! Положителен резултат за антитела срещу рецепторите за ацетилхолин (AChR) и наличието на специфични симптоми насочват към това заболяване.
Окончателна диагноза обаче може да се постави от специалист след подробна анамнеза, физикален преглед и при необходимост допълнителни изследвания.
Здравейте, имам един въпрос на който не мога да получа отговор. Ако имаш положителен тест за антитела на ацитилхолиновите рецептори и един симтом- падане на левия клепач, означава ли, че 100% имаш миастения гравис?