Антибиотици

› Как се избира подходящ антибиотик?
› Правила за прием на антибиотици
› Каква е обичайната продължителност на лечението?
› Кой не може да приема антибиотици?
› Резистентност към антибиотици
Въведение
Лекарствата, които се борят с бактериалните инфекции, се наричат антибиотици.
Антибактериалните средства имат различен произход. Когато се извлечени от природни източници - бактерии или плесени, се наричат антибиотици, а когато са синтезирани в химически лаборатории, те се означават като синтетични химиотерапевтици.
Първият създаден антибиотик е пеницилин, открит съвсем случайно в плесента. След установяване на полезното действие на антибиотиците и способността им да лекуват от незначителни до животозастрашаващи инфекции, започва бум на търсенето и откриването им. Антибиотиците днес наброяват над 100 вида, с различно действие, ефективни върху различни видове микроорганизми.
Категории антибиотици
 Според спектъра си на действие антибиотиците се делят на тясноспектърни - действащи само на грам-отрицателни или само на грам-положителни бактерии и широкоспектърни, които действат и на двата вида бактерии.
Според спектъра си на действие антибиотиците се делят на тясноспектърни - действащи само на грам-отрицателни или само на грам-положителни бактерии и широкоспектърни, които действат и на двата вида бактерии.
Тясноспектърните антибиотици - унищожават ограничен брой видове бактерии, поради което се предписват в случаите, когато причинителят на инфекцията е известен. Тяхното предимство е в това, че въздействайки върху конкретния патоген, те не засягат естествената микрофлора на организма (т.нар. "добри" бактерии).
Широкоспектърните антибиотици са активни срещу много видове бактерии, но с това унищожават и естествената микрофлора, което има своите негативни последствия. Те се предписват тогава, когато на лекаря не му е известно какъв точно е причинителят на инфекцията.
Изображение: kaskus.co.id
Форми на приложение
Освен голямо разнообразие от групи антибиотици, съществува и разнообразие по отношение на формите на приложение.
- Перорална форма - антибиотиците може да се приемат през устата, като таблетки, капсули, перорални суспензии.
- Локална форма - под формата на кремове, гелове, унгвенти, мехлеми, лосиони, капки, спрейове и други, могат се прилагат за локално лечение на някои кожни инфекции. Те се прилагат локално върху кожа и лигавици.
- Инжекционна форма - могат да се прилагат интрамускулно, подкожно или интравенозно. За интравенозна употреба съществува специални инжекционни разтвори антибиотици, които се прилагат в по-тежките случаи и/или при болничен престой - поради по-бързото им действие.
Изображения: framar.bg, freepik.com
Механизъм на действие
Интересен факт е, че антибиотиците са вещества, които се произвеждат от едни микроорганизми, a се използват за унищожаването на други. Това става чрез: намеса в структурата на клетъчната стена на бактерията (лизис); чрез ограничаване на размножаването и други.
Приложение на антибиотици
Макар антибиотиците да са полезни при голям процент от случаите на инфекция, е важно да се разбере, че:
Aнтибиотиците не са ефективни в случай на вирусна инвазия, като при лека настинка, болки в гърлото или грип!!! Те са предназначени само и единствено за лечение на пациенти, при които инфекцията е предизвикана от бактерии.
Въпреки че антибиотиците се смятат за безопасни медикаменти, техният безразборен прием не е желателен.
Изображение: freepik.com
Важно е да знаете, че:
- близо 90% от инфекциите на горните дихателни пътища са причинени от вируси;
- в 95% от случаите силната кашлица (когато е без секрет и висока температура) се дължи също на вирусна инфекция;
- дори в случаите на лека бактериална инфекция организмът би могъл да се справи сам - при здрава имунна система,
при което приложението на антибиотици не е оправдано.
Затова не се учудвайте, че в някои случаи Вашият лекар не Ви предписва антибиотик веднага, а дава време на организма да се пребори сам.
Когато обаче се касае за по-сериозна бактериална инфекция, приемът на антибиотик е от съществено значение, а в някои случаи е дори животоспасяващо.
Как се избира подходящ антибиотик?
Понятие като универсален антибиотик не съществува. Всеки антибиотик е ефективен само срещу някои видове инфекции, затова е много важно да се подбере подходящият за конкретното състояние. Естествено, този избор се прави от лекуващия лекар.

Изображение: freepik.com
Важно!
Никога не определяйте сами какъв антибиотик да приложите за лечение на себе си или Ваш близък. Самолечението крие сериозни рискове от влошаване на състоянието, както и възникване на нежелани ефекти.
Това е и причината, поради която е забранена продажбата на антибиотици без представена рецепта.
Изборът на подходящ антибиотик се прави първо в зависимост от вида на инфекцията. Например, ако имате пневмония, Вашият лекар знае какви видове бактерии са причинители на това заболяване и избира антибиотика, който трябва да се приложи за унищожаването им.
Има и други фактори, които влияят върху избора на подходящ антибиотик. Те включват:
- възрастта на пациента;
- тежестта на конкретната инфекция;
- моментът, в който е установена инфекцията;
- състоянието на бъбреците и черния дроб на пациента;
- графикът на прием - това дали антибиотикът се приема на 8, 12 или 24 часа, което често се съобразява с възрастта и заетостта на пациента;
- съпътстващите заболявания на пациента;
- прием на други медикаменти;
- дали пациентът е проявявал алергия към конкретен антибиотик;
- естеството на потенциалните странични ефекти;
- наличие на бременност или кърмене - в тези случаи се предписват такива антибиотици, чийто прием не крие рискове за плода или бебето;
- разходите за лечението.
Най-точното определяне на подходящия антибиотик е чрез антибиограма. За целта в лабораторни условия се прави посявка на взет от пациента секрет в подходящи хранителни среди. Развилата се култура се проследява за характеристики, по които може да се идентифицират бактериалните видове. След това културите могат да бъдат тествани за определяне на антибиотичната чувствителност, след което се съставя списък с антибиотици, които могат да унищожат конкретните бактерии.
Друг метод е чрез използване на специални грам-оцветители, които могат да идентифицират класа на бактериите и също да подпомогнат избора на подходящ антибиотик.
Не забравяйте!
Само Вашият лекар може да избере най-добрия клас и най-добрия антибиотик от този клас за Вашите индивидуални нужди на лечение!
Правила за прием на антибиотици
Важно е антибиотиците да бъдат приемани по правилния начин. Ако точните предписания и особености не се спазват, това ще засегне тяхната абсорбция в организма, а оттам и ефективността им, като също така може да възникват или да се засилят страничните ефекти.

Изображение: freepik.com
Има някои правила при приема на антибиотици:
Прием в точното време
Антибиотикът трябва да се приема в точното предписано време - на 8, 12 или 24 часа. Това е важно, защото в рамките на тези часове той циркулира в кръвта и изпълнява терапевтичната си роля. След това време антибиотикът се елиминира от организма и действието му се прекратява, а с това и лечението. Ако този период (на липса на антибиотика в кръвта) продължи по-дълго, може да се очаква нов бактериален растеж, включително и развитие на резистентност (устойчивост) на бактериите към дадения антибиотик.
- За да не се прекъсва терапевтичната роля на антибиотика, той следва да се приеме навреме или до +/- 1 час.
Прием преди или след хранене
Това също е много важен аспект от антибиотичното лечение. За да бъдат метаболизирани правилно, някои антибиотици трябва да бъдат приети на празен стомах, а други - след хранене. При някои видове това също е важно и за избягване възникването на странични ефекти, като гадене, повръщане, увреждане на стомашната лигавица и други.
Нерядко, при наличие на бактериална инфекция с характерното й неразположение, пациентът може да отказва да се храни. Но при антибиотици, които трябва да се приемат след хранене, е важно това да се случи. Достатъчни могат да бъдат дори само няколко бисквитки с чаша прясно мляко, сухар с малко кашкавал или сирене, дори и филийка хляб.
Прием на пробиотик
Приемът на пробиотик е много важен при антибиотично лечение. Пробиотиците предпазват от унищожаване полезната микрофлора, защитават стомашната лигавица, предотвратяват (в известна степен) развитието на кандидоза.
Подробна информация за ползата от пробиотиците за здравето ще намерите в:
По време на антибиотично лечение е много важно да следвате следното правило:
- разстоянието между приема на антибиотик и на пробиотик трябва да бъде най-малко 2 часа!
Както разбрахте, следването на правилата за прием на антибиотиците е от съществено значение за овладяването на всяка инфекция. Тъй като различните антибиотици имат различна скорост и особености на абсорбция и елиминиране от организма, е важно да следвате препоръките към конкретния вид - диапазон между приемите, консумация на храни и напитки.
Тази информация ще получите от лекаря, предписал антибиотика, от фармацевта или от листовката, която съпътства медикамента.
Каква е обичайната продължителност на лечението?
Продължителността на лечението варира в известни граници в зависимост от конкретната инфекция и начина, по който пациентът реагира на лечението. От значение са още възрастта, съпътстващите заболявания, комбинацията с други лекарства и методи на лечение.

Изображение: freepik.com
Лечението може да бъде:
- за ден или няколко дни - обикновено това важи за някои леки до умерени инфекции на пикочо-половите пътища;
- за 5-7 дни - при бронхит, тонзилит и други инфекции на горните и долните дихателни пътища;
- за 1-2 седмици - например при пневмония;
- в продължение на няколко месеца (костни инфекции);
- в продължение на много месеци - например при лечение на акне.
Важно!
При прием на антибиотици от изключително значение е да се завърши целият курс на лечението! Прекъсването на приема, когато се почувствате по-добре, крие сериозни рискове от повторна изява на инфекцията, която може да бъде с много по-голяма сила, с много по-сериозни последствия и значително по-трудно лечима. Това се дължи на факта, че не всички бактерии ще бъдат унищожени. Под влияние на недостатъчните количества антибиотик преживелите микроорганизми развиват резистентност и стават много по-трудни за елиминиране. Затова винаги завършвайте целия курс на антибиотична терапия така, както е указано от Вашия лекар.
Повече информация може да намерите в:
» Резистентност към антибиотици
Като правило (в случай, че не е предписано друго) антибиотици се приемат в продължение на най-малко 5 дни! (С изключение на случаите с определени видове антибиотици, които се приемат само за един, два или три дни.)
Възможни странични ефекти
Не е възможно да се изброят всички възможни странични ефекти от всеки антибиотик в тази статия. Въпреки това, както при всички лекарства, има общи странични ефекти, които би могло да бъдат наблюдавани при повечето антибиотици.
Ако искате повече информация относно специфичните особености на антибиотика, който приемате, то трябва да прочетете листовката, която го придружава.

Изображение: freepik.com
Повечето странични ефекти на антибиотиците не са сериозни. Чести нежелани лекарствени реакции включват:
- меки изпражнения
- диария или леко стомашно разстройство,
- позиви за повръщане (гадене).
По-рядко при някои пациенти може да се прояви алергична реакция към антибиотика, а случаите с тежка алергична реакция, завършила с летален край, са изключителна рядкост, особено при съвременното развитие на медицината.
Важно!
Заедно с патогенните бактерии антибиотиците могат да унищожават естествената микрофлора - микроорганизми, които нормално обитават червата и влагалището и имат редица полезни свойства, включително защитна функция. Това може да доведе до развитие на кандидоза (млечница) или растеж на други патогенни бактерии.
Трябва да информирате Вашия лекар, ако имате някой от следните странични ефекти:
- тежка водниста диария и силни абдоминални (коремни) спазми, които може да са признак на сериозна бактериална инфекция на червата, причинена от Клостридиум дифициле (Clostridium difficile);
- недостиг на въздух, копривна треска, обрив, подуване (на устните, лицето или езика), припадък: признаци на алергична реакция;
- вагинален сърбеж или бяло вагинално течение - признаци на вагинална кандидоза;
- бели петна по езика: признаци на кандидоза в устата (млечница);
- повръщане и общо неразположение.
Изображение: framar.bg ©
Повече информация за нежеланите реакции при прием на антибиотици може да прочетете:
» Антибиотици със системно действие МКБ Y40
Някои антибиотици могат да взаимодействат с други лекарства, които приемате. Това може да предизвика нежелани реакции или да намали ефективността на единия или другия медикамент.
За да избегнете тази опасност, уведомете лекаря, който Ви предписва антибиотика, за всички лекарства, които приемате, включително витамини, билки и хранителни добавки.
Кой не може да приема антибиотици?
Като цяло е рядкост някой да не бъде в състояние да приема антибиотици. Основната причина, поради която може да се случи това, е при проявена алергична реакция към антибиотик в миналото.
Въпреки това обаче, поради огромния брой на видовете антибиотици, дори и да сте проявили алергия към даден антибиотик, лекуващият лекар ще може да Ви предпише друг подходящ заместител.
Резистентност към антибиотици
Какво е резистентност към антибиотици?
Резистентност (устойчивост) се наблюдава, когато даден антибиотик вече не може да унищожава или да ограничава растежа на бактериите. Това може да стане по два начина:
- естествено - при вродена способност или генетична мутация (промяна в структурата) на бактерията или
- придобито - при предишно излагане на антибиотик или контакт с друг организъм, който е устойчив (прехвърляне на устойчивост).
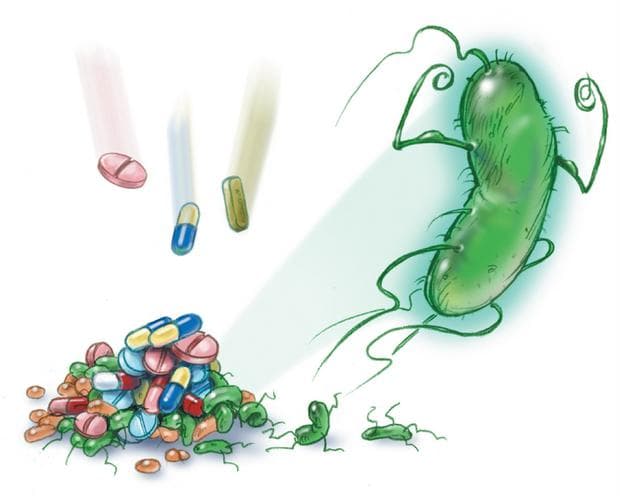 Има няколко начина, по които бактериите могат да устоят на въздействието на антибиотици. Някои бактерии развиват способността да неутрализират антибиотика, преди да може да им навреди, а други могат да променят мястото на антибиотична атака, така че да не засегне функциите им. Трети успяват да изхвърлят антибиотика извън клетката или да предотвратяват проникването му.
Има няколко начина, по които бактериите могат да устоят на въздействието на антибиотици. Някои бактерии развиват способността да неутрализират антибиотика, преди да може да им навреди, а други могат да променят мястото на антибиотична атака, така че да не засегне функциите им. Трети успяват да изхвърлят антибиотика извън клетката или да предотвратяват проникването му.
След като бактериите са станали устойчиви (резистентни), инфекциите, които те причиняват, не могат да бъдат излекувани или контролирани чрез антибиотично лечение. В някои случаи тези заболявания могат да доведат до сериозно увреждане или дори смърт.
Подобен е случаят с метицилин-резистентния Стафилококус ауреус (MRSA) , който е станал устойчив на голяма част от антибиотиците и се лекува изключително трудно.
С времето почти всички бактерии са развили някаква форма на съпротива, което прави много антибиотици неефективни за лечението на тежки инфекции. Такива резистентни бактерии може да бъдат предавани по контактен път, с което да бъдат застрашени цели семейства и общности от хора. Това е особено опасно за малки деца, възрастни хора и пациенти с отслабена имунна система (например хронично болни и такива, които са подложени на болнично лечение).
Все по-голямата резистентност на бактериите се превръща в сериозен здравословен проблем в световен мащаб.
Изображение: med.news.am
Как може да се спре разпространението на резистентни бактерии?
Всеки има своята роля в разрешаването на този проблем, като използва антибиотиците отговорно. Ето няколко съвета:
Приемайте антибиотици разумно: Не очаквайте да Ви бъдат предписани антибиотици всеки път, когато имате инфекция на дихателните пътища. Не ги използвате за вирусни инфекции, като настинка, грип, кашлица, болки в гърлото, някои инфекции на синусите, някои ушни инфекции, вирусен гастроентерит.
Дори и при някои леки бактериални инфекции може да се възстановите единствено чрез собствените си съпротивителни сили и подходящ режим на хранене и почивка.
Отнасяйте се с вирусните инфекции отговорно: Не настоявайте Вашия лекар да Ви предпише антибиотици, когато имате вирусна инфекция. Вместо това се консултирайте с него или с Вашия фармацевт за начините, които може да Ви помогнат да се почувствате по-добре.
Винаги приемайте антибиотика точно както е предписано: Следвайте точно инструкциите на дозата и схемата за прием. Завършете курса на лечение до край, дори и да се почувствате добре много по-рано. Не предоставяйте Вашите лекарства на други лица - те са изписани само и единствено за Вашия конкретен случай. При последваща инфекция не използвайте стари рецепти и лекарства, без да се консултирате с лекар - случаите може да изглеждат аналогични, но всъщност да се касае за различно заболяване.
Никога не приемайте антибиотици без рецепта: Свободният прием на антибиотици не само може да не Ви помогне да се почувствате по-добре, а може да усложни заболяването и да доведе до тежки последствия.
Останете вкъщи, ако сте болни: По този начин ще ограничите разпространението на микроби.
Ограничаване бактериалната резистентност чрез правилен контрол на вирусните инфекции
В случаите на вирусна инфекция е достатъчно пациентът да си осигури почивка на легло, "силна" храна, обилно количество течности, топлина в помещението и повече сън. Медикаментозното лечение е с цел по-скоро симптоматично - т.е. цели облекчаване на симптомите, като висока температура, главоболие, мускулни и ставни болки, запушване на носа, дразнене на гърлото и други.
Като цяло своевременното ограничаване на вирусните инфекции би спомогнало за редуциране излишния прием на антибиотици. Това може да стане, като:
- засилим хигиената си - доказано е, че честото миене на ръцете, особено в случаите на вирусна епидемия (в сезоните на настинките и грипа), намалява риска от разболяване с около 50%;
- да проветряваме редовно - отнася се за помещенията, в които се намираме през деня и в които спим;
- чрез имунизации - за повече информация вижте: Противогрипни ваксини;
- подсилим организма си, за да си осигурим здрава имунна система - това става чрез осигуряване на достатъчно сън и почивка; добра физическа активност (спорт); прием на обилно количество плодове, зеленчуци и баластни вещества; добра хидратация на организма (прием на 8 чаши чиста вода дневно); отказ от тютюнопушене; ограничаване на алкохола и други.
За повече информация прочетете:
» Лечебни методи за подсилване на имунната система
Изображение: framar.bg
Групи антибиотици
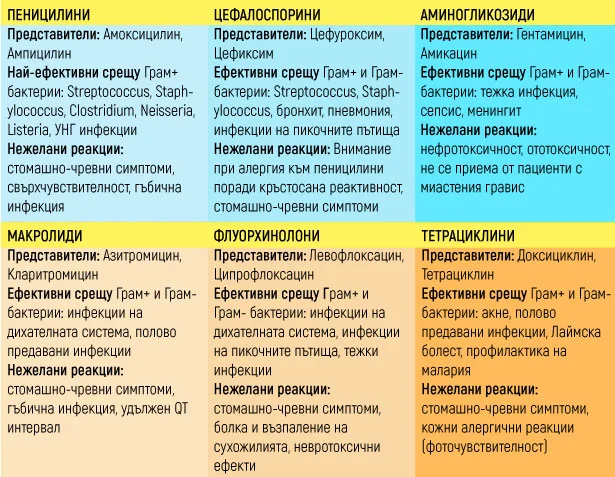
1. Бета-лактамни антибиотици
Към групата на бета-лактамните антибиотици се причисляват:
1.1. Пеницилини
Пеницилините са активни предимно срещу грам-положителни бактерии - стафилококи и стрептококи.
Карбоксипеницилините и уреидопеницилините са широкоспектърни групи антибиотици, като те имат и действие срещу псевдомонас аеругиноза (Pseudomonas aerogenosa), клебсиела пневмоние (Klebsiella pneumonie) и други причнители на уроинфекции (инфекции на урогениталната система) и инфекции в други органи и системи.
Представители:
- оксацилин (Oxacillin), ампицилин (Ampicillin), амоксицилин (Amoxicillin); феноксиметилпеницилин (Phenoxymethylpenicillin);
- карбоксипеницилини - карбеницилин (Carbenicillin);
- уреидопеницилини - азлоцилин Azlocillin, мезлоцилин (Mezlocillin), пиперацилин (Piperacillin).
Комбинация на пеницилини с инхибитори на бета-лактамаза:
- амоксицилин с бета-лактамазен инхибитор - Amoxicillin + clavulanate = Augmentin
- ампицилин с бета-лактамазен инхибитор - Ampicillin + sulbactam = Unasyn
- пипарацилин с бета-лактамазен инхибитор - Piperacillin + tazobactam = Zosyn
- тикарцилин с бета-лактамазен инхибитор - Ticarcillin +clavulanate = Timentin
Използват се за лечение на инфекции на дихателната система, пикочополовата и гастроинтестиналната система, менингит, отит, инфекции на меките тъкани и други.
1.2. Цефалоспорини
Цефалоспорините са полусинтетични производни на 7-амино-цефалоспориновата киселина. Те се разделят на няколко поколения:
Първо поколение: Cefadroxil, Cefazolin, Cefalotin, Cefalexin - активни срещу грам-положителни бактерии, към който проявяват по-голяма ефективност и в много слаба степен активни към грам-отрицателни.
Второ поколение: Cefaclor, Cefamandole, Cefoxitin, Cefprozil, Cefuroxime - покриват и някои грам отрицателни бактерии, като ефективността им спрямо грам-положителните е по-ниска, в сравнение с представителите от първо поколение.
Трето поколение: Ceftriaxone, Cefixime, Cefoperazone, Cefotaxime - повлияват и псевдомонас аеругиноза (Pseudomonas aerogenosa), клебсиела, ешерихия коли, ентеробактер, серация и други.
Четвърто поколение: Cefepime, Cefpiron - доближават се по действие до представителите на трето поколение, но имат по-добра ефективност спрямо бактерии, развиващи резистентност.
Пето поколение: Ceftaroline fosamil, Ceftobiprole - използват се за метицилин-резистентни щамове на St. aureus (MRSA).
В някои случаи цефалоспорините се предпочитат пред другите беталактамни антибиотици, поради по-широкия им спектър на действие.
1.3. Карбапенеми
Карбапенемите имат силно бактерицидно действие, като малките размери на молекулите им позволяват лесно проникване в грам-отрицателни бактерии. Изключително широкоспектърни.
Представители: Ertapenem, Doripenem, Imipenem, Meropenem.
1.4. Монобактами
Монобактамите не проявяват активност спрямо грам-положителни бактерии. Спрямо грам-отрицателни бактерии проявяват добра ефективност.
Aztreonam
2. Аминогликозидни антибиотици
Към аминогликозидните антибиотици се причисляват стрептомицините, които имат широк спектър на действие.
Представители: Amikacin, Gentamicin, Kanamycin, Neomycin, Tobramycin, Paromomycin.
3. Тетрациклини
Тетрациклините имат много широк спектър на действие. Те са активни срещу рикетсии, микоплазми и хламидии, при бруцелоза, холера, Лаймска болест, чума, спирохети, анаероби.
Представители: Minocycline, Tetracycline, Doxycycline.
4. Макролиди
Макролиди - ефектът е предимно върху грам-позитивни бактерии.
Представители: Azithromycin, Clarithromycin, Erythromycin, Roxithromycin
5. Линкозамиди
Линкозамиди - използват се при стафилококови, пневмококови, стрептококови инфекции при пеницилин-алергични пациенти, както и при анаеробни инфекции, при стафилококов остеомиелит.
Представители: Clindamycin, Lincomycin
6. Сулфонамиди и триметоприм
Сулфонамидите са синтетични производни на сулфонамида.
Представители: Sulfasalazine, Sulfisoxazole, Sulfamethoxazole.
7. Амфениколи
Амфениколите са широкоспектърни. Активни са срещу рикетсии, салмонели, листерии, ешерихия коли, стафилококи и други. Прилагат се сепсис, менингит, мозъчен абсцес.
Представители:
8. Квинолонови антибиотици
Квинолоновите антибиотици имат бързо действие, което се дължи на потискане синтеза на бактериалната ДНК. Позволяват перорално лечение на сериозни инфекции. Активността им е предимно върху грам-отрицателните бактерии.
9. Имидазолови производни
Имидазоловите производни влизат в състава на много медикаменти. Активни са срещу редица бактерии, гъбички, протозои.
Представители:
10. Гликопептидни антибиотици
Групата на гликопептидните антибиотици са активни срещу аеробни и анаеробни грам-позитивни бактерии, метицилин-резистентен стафилококус ауреус (MRSA), псевдомембранозен колит, причинен от C. difficile.
Представители: Teicoplanin, Vancomycin.
Заглавно изображение: framar.bg
Заболявания, при които се прилага лечението Антибиотици
- COVID-19, идентифициран вирус
- Mycoplasma pneumoniae [M. pneumoniae] като причина за болести, класифицирани другаде
- Pseudomonas (aeruginosa)(mallei)(pseudomallei) като причина за болести, класифицирани другаде
- Streptococcus pneumoniaе като причина за болести, класифицирани другаде
- Абсцес на Бартолиновата жлеза
- Абсцес на белия дроб и медиастинума






Коментари към Антибиотици
Алмира
Здравейте! Защо когато се дава гентаминиц през устата (за разстройство) Не трябва да се дава и пробиотик, и какво може да се случи ако вече е пило и от двете?
Здравейте! Препоръчва се интервал от поне 3 часа между прием на антибиотик и пробиотик, тъй като антибиотикът може да убие добрите бактерии в пробиотика.
Здравейте! Защо когато се дава гентаминиц през устата (за разстройство) Не трябва да се дава и пробиотик, и какво може да се случи ако вече е пило и от двете?
Ели
Здравейте, какво означава в антибиограмата, че даден антибиотик не се прилага при дадена бактерия. Отделно пише R за резистентност срещу един антибиотик, а срещу друг пише Не се прилага. Какво означава?
Здравейте! Антибиограмата определя чувствителността на изолираните болестотворни бактерии към антибиотиците използвани при това изследване. "R" означава, че конкретния бактерии е резистентен (устойчив) към конкретния антибиотик, който не трябва да се използва за лечението му. Определени антибиотици не се прилагат при даден бактериален вид, тъй като не са ефективни срещи него.
Здравейте, какво означава в антибиограмата, че даден антибиотик не се прилага при дадена бактерия. Отделно пише R за резистентност срещу един антибиотик, а срещу друг пише Не се прилага. Какво означава?
marina
имам подкожни увреждания.Пишете ми какви лекарства да взема за по добра кожа.
Необходимо е да ви прегледа кожен лекар, за да ви назначи подходяща терапия.
имам подкожни увреждания.Пишете ми какви лекарства да взема за по добра кожа.