Неинсулинозависим захарен диабет МКБ E11

› Функции на задстомашната жлеза
› Какво представлява диабет тип 2
› Симптоми
› Диагноза
› Лечение
Функции на задстомашната жлеза
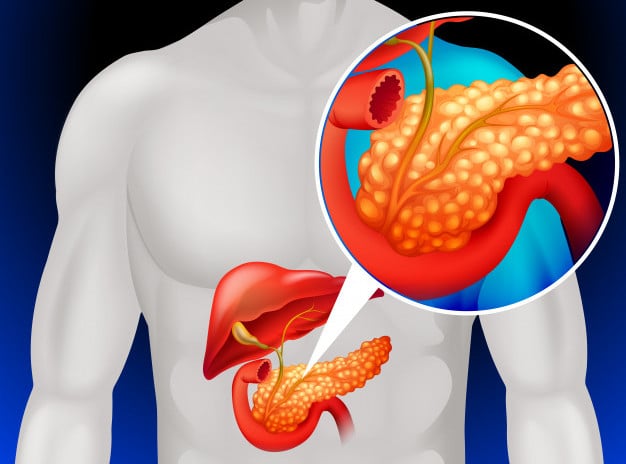
Панкреасът (задстомашна жлеза) е лобулиран ретроперитонеален орган с дължина 12-15 см и J-образна форма. Има 2 основни функции:
- Екзокринна - преди всичко панкреасът е жлеза с външна секреция и участва в храносмилането.
- Ендокринна - еднокринните клетки се намират в т.нар. Лангерхансови острови. Има 4 вида клетки, секретиращи различни хормони:
 β-клетки - секретират инсулин
β-клетки - секретират инсулин
α-клетки - секретират глюкагон
δ-клетки - секретират соматостатин
F-клетки - секретират панкреатичен полипептид
Допълнителна информация за задстомашната жлеза може да прочетете на:
» Панкреас
Инсулинът е пептиден анаболен хормон, секретиран от β-клетките на панкреаса. Той регулира метаболизма на въглехидратите, мазнините, белтъците и някои електролити. Той понижава концентрацията на глюкозата в кръвната плазма.
Какво представлява захарният диабет? Неинсулинозависим захарен диабет
Захарният диабет е хронично, метаболитно заболяване, което се характеризира с хипергликемия, нарушена въглехидратна, мастна и белтъчна обмяна и впоследствие води до развитието на специфични съдови и неврологични усложнения. Обуславя се от наличието на относителен или абсолютен инсулинов дефицит. Заболяването се наблюдава във всички възрасти, включително и при новородени. Диабетът е болест, която се характеризира с повишено ниво на кръвната захар в организма, което се дължи на отслабената чувствителност на клетките към инсулина или на недостатъчното му произвеждане в тялото.
Класификацията на захарния диабет според етиологията е:
- Захарен диабет тип 1 - причинява се от автоимунен процес, който разрушава β-клетките на панкреаса, което обикновено води до абсолютен дефицит на инсулин
- Захарен диабет тип 2 - дължи се на намалена инсулинова секреция и на инсулинова резистентност
- Специфични видове диабет - неонатален диабет, възрастов тип диабет при млади хора (MODY), заболявания на екзокринния панкреас (муковисцидоза и панкреатит), предизвикан от лекарства или химически субстанции диабет (при лечение с глюкокортикоиди, тиазидни диуретици и др.), други ендокринопатии (акромегалия, болест на Cushing, феохромоцитом), други генетични синдроми, асоциирани с диабет (синдром на Down, синдром на Kleinfelter, синдром на Turner)
- Гестационен диабет
Неинсулинозависимият захарен диабет, известен още като възрастов или захарен диабет тип 2 е хронично хетерогенно заболяване, което се характеризира с намалена чувствителност на тъканите към инсулин и нарушения в β-клетъчната функция. Диабет тип 2 е достигнал статус на пандемия, разпространяваща се по целия свят. Причините, довели до това, са застаряване на населението, заседналият начин на живот, начинът на хранене, затлъстяването. В световен мащаб през 2040-та година се очаква болните от захарен диабет да са над 640 милиона. В България болните от захарен диабет са около 500 000, от които 90% са с диабет тип 2.
Защо се развива диабет тип 2?
Неинсулинозависимият захарен диабет е мултифакторно заболяване - развива се в резултат на генетични фактори и фактори на околната среда. Това води до възникване на инсулинова резистентност и β-клетъчна дисфункция. Предполага се, че болестта се развива, когато диабетогенен начин на живот - прекомерен калориен внос, неадекватно изгаряне на калории, затлъстяване - се наслагват върху чувствителен генотип.
При него е налице относителен инсулинов дефицит, за разлика от захарен диабет тип 1, при който има абсолютен инсулинов дефицит. Въпреки това голяма част от болните с диабет тип 2 на определен етап от заболяването стигат до инсулиново лечение.
Характерните особености на захарен диабет тип 2:
- обикновено започва преди 30-тата година
- рядко се стига до кетоацидоза
- дискретни признаци при диагностициране
- няма асоциация с HLA-системата
- няма наличие на автоантитела
- в над 30% от случаите има положителна фамилна анамнеза.
Наднорменото тегло и затлъстяването са основните предразполагащи фактори за развитието на захарен диабет тип 2.
Около 90% от пациентите, които развиват заболяването са със затлъстяване.
 Неинсулинзависимият захарен диабет е част от т.нар. метаболитен синдром. Той е описан през 1988 г. от Джералд Рийвън. Известен е още като синдром Х и синдром на инсулиновата резистентност, "смъртоносен квартет". Представлява съвкупност от рискови фактори, свързани с възникване на неинсулинозависим захарен диабет и сърдечно-съдови усложнения. Критериите за поставяне на диагноза метаболитния синдром са:
Неинсулинзависимият захарен диабет е част от т.нар. метаболитен синдром. Той е описан през 1988 г. от Джералд Рийвън. Известен е още като синдром Х и синдром на инсулиновата резистентност, "смъртоносен квартет". Представлява съвкупност от рискови фактори, свързани с възникване на неинсулинозависим захарен диабет и сърдечно-съдови усложнения. Критериите за поставяне на диагноза метаболитния синдром са:
- увеличена обиколка на талията
- повишени нива на триглицеридите
- ниски нива на HDL-холестерола
- артериална хипертония
- повишена плазмена глюкоза на гладно
За поставянето на диагнозата метаболитен синдром е необходимо да са налице поне 3 от горепосочените критерии.
Вторичен захарен диабет тип 2 се получава при пациенти, приемащи глюкокортикоиди, или при състояния, антагонизиращи действието на инсулина.
Рискови фактори
Рискови фактори за възникване на неинсулинозависим захарен диабет са:
- Възраст - над 45-годишна възраст рискът се повишава. В последно време заболеваемост се наблюдава и в доста по-млада възраст.
- Фамилна обремененост - роднини, болни от захарен диабет по права линия от първа степен (майка, баща, брат, сестра)
- Наднормено тегло и затлъстяване - ИТМ > 25.0 kg/m2

- Консумиране на храни, богати на наситени мастни киселини
- Заседнал начин на живот
- Тютюнопушене
- Консумация на алкохол
- Стрес
- Ниско за гестационната възраст телесно тегло при раждане.
- Раждане на плод с телесна маса над 4 кг
- Гестационен диабет, прееклампсия и хипертония по време на бременност
- Менструални нарушения
- Синдром на Stein Leventhal
- Артериална хипертония
- Дислипидемия - повишени общ холестерол и триглицериди и понижен HDL-холестерол.
- Нарушена чернодробна функция - неалкохолна чернодробна болест и неалкохолен стеатозен хепатит
- Прием на медикаменти - кортикостероиди, β-блокери, тиазидни диуретици, някои антипсихотици
- Предишни нарушения във въглехидратния толеранс - нарушена гликемия на гладно и нарушен глюкозен толеранс
- Депресия и шизофрения.
Патогенеза
Диабет тип 2 се характеризира с периферна инсулинова резистентност и неадекватна секреция на инсулин от β-клетките на панкреаса. Инсулиновата резистентност, която се дължи на наличие на свободни мастни киселини и провъзпалителни цитокини в плазмата, води до намаляване на глюкозния транспорт в мускулните клетки, повишено производство на глюкоза в черния дроб и повишено разграждане на мазнини.
Не бива да се подценява и ролята на излишъка от глюкагон. Всъщност диабет тип 2 е паракринопатия на Лангерхансовите острови, при която кръстосаната връзка между глюкагон-секретиращата α-клетка и инсулин-секретиращата β-клетка е загубена, което води до хипергликогенемия и следователно последваща хипергликемия.
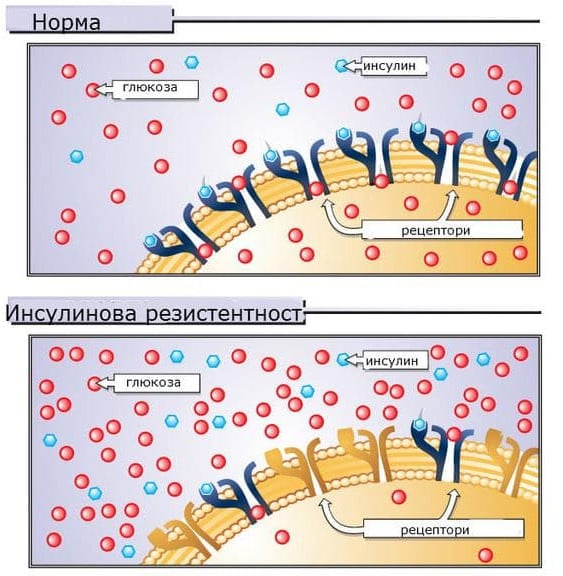 За да възникне захарен диабет, е необходимо да съществува както инсулинова резистентност, така и неадекватна секреция на инсулин. При всички хора с наднормено тегло има инсулинова резистентност, но диабет се развива само при тези, които не могат да увеличат инсулиновата секреция достатъчно, за да компенсират инсулиновата резистентност.
За да възникне захарен диабет, е необходимо да съществува както инсулинова резистентност, така и неадекватна секреция на инсулин. При всички хора с наднормено тегло има инсулинова резистентност, но диабет се развива само при тези, които не могат да увеличат инсулиновата секреция достатъчно, за да компенсират инсулиновата резистентност.
β-клетъчната дисфункция е основен фактор в преминаването от предиабет към диабет. Проучвания показват, че този процес се развива по-често при възрастни. β-клетъчната дисфункция не е свързана непременно с етапа на инсулиновата резистентност.
Инсулиновата резистентност - при прогресирането от нормален до абнормен глюкозен толеранс, най-напред се наблюдава постпрандиална хипергликемия (след хранене). В крайна сметка се развива хипергликемия на гладно, тъй като потискането на чернодробната глюконеогенеза се нарушава.
При инсулинова резистентност панкреасът реагира на повишените стойности на кръвна захар, като образува и отделя повече инсулин. Дори повишените количества инсулин не са достатъчни, за да се преодолее инсулиновата резистентност. С напредването на процеса панкреасът и по-точно неговите β-клетки губят възможността си да произвежда дори нормалното количество инсулин.
Патоанатомичните промени при болни с неинсулинозависим захарен диабет са по-леки в сравнение с тези с инсулинозависим захарен диабет. Около 50% от β-клетките са редуцирани, а α-клетките са увеличени. Характерно за захарен диабет тип 2 е отлагането на амилоид между базалните мембрани на епителните клетки и капилярите.
Симптоми на диабет тип 2
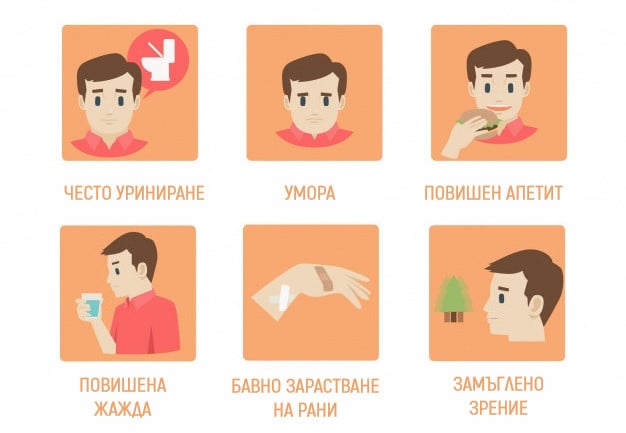
Заболяването неинсулинозависим захарен диабет остава незабелязано години при много от пациентите, тъй като няма характерно изявени симптоми. Често се установяват високи стойности на кръвната захар при случайно изследване или при изследвания по повод на друго заболяване. Има обаче някои симптоми, водещи пациента при различни специалисти, които могат да ни насочат към диагнозата:
- повишен апетит
- често уриниране, най-вече през нощта
- усещане на сухота в устата и постоянна жажда
- умора и отпадналост
- замъглено зрение
- сърбеж в гениталната област
- възпалителни процеси на половите органи - баланит, вулвит, колпит
- кожни инфекции - фурункули, карбункули, микози
- гингивит, стоматит
Диагноза
Диагнозата неинсулинозависим захарен диабет се поставя на база на клинични признаци и лабораторни данни в следните случаи:
- Случайно измерена кръвна захар над 11.1 mmol/l при наличие на характерните за диабет признаци - полиурия, полидипсия, необяснимо отслабване на тегло
- Стойност на кръвната захар над 7.0 mmol/l на гладно без прием на храна в 8-часов интервал
- При стойности на кръвната захар над 11.1 mmol/l 2 часа след провеждането на орален глюкозотолерантен тест
- При стойности на HbA1C над 6.5%.
Необходимо е да се повтори съответното изследване, преди да се постави диагнозата, с цел да се изключи лабораторна грешка. Това не е необходимо в случаите, в които има ясна клинична изява на заболяването.
Предиабет е състоянието между нормален глюкозен толеранс и захарен диабет. То е свързано с нарушена гликемия на гладно и/или нарушен глюкозен толеранс. Това е състояние, при което кръвната захар е с по-висока стойност от нормалното, но все още не е толкова висока, за да се диагностицира заболяването като диабет.
- Нормален глюкозен толеранс - 3.9 до 6.1 mmol/l
- Нарушена гликемия на гладно - от 6.1 mmol/l до 6.9 mmol/l
- Нарушен глюкозен толеранс - плазмена глюкоза между 7.8 и 11.0 mmol/l при ОГГТ
- Захарен диабет - над 11.1 mmol/l
Показател за инсулинова резистентност е HOMA index - представлява произведение от кръвната захар на гладно и имунореактивния инсулин на гладно, разделени на 22,5. Нормалните му стойности са под 2.5, рискова зона 2.5-5.0, висока инсулинова резистентност > 5.0.
За да се определи степента и тежестта на заболяването се използват следните тестове:
- изследване на гликиран хемоглобин - информативен е за нивата на кръвната захар за 3 месеца назад.
- албумин в урината - микроалбуминурията е знак за начално бъбречно увреждане
- глюкоза в урината - нормално в урината не се открива глюкоза. В урината се открива, когато стойностите на кръвната захар са над 10 mmol/l
- изследване на холестерол и триглицериди - служи за оценка на метаболитен синдром
- C-пептид - прилага се за диференциране на захарен диабет тип 1 от захарен диабет тип 2. При пациентите с инсулинозависим захарен диабет стойностите му са ниски, а при тези с неинсулинозависим захарен диабет са с нормални или завишени стойности. Той е белег за бета-клетъчна активност.
Усложнения
Усложненията на захарен диабет се разделят на остри и хронични (късни).
Остри усложнения
Остри усложнения при неинсулинозависим захарен диабет:
- Диабетна кетоацидоза - най-честите отключващи фактори, които водят до усложнението, са недостатъчна инсулинова доза, инфекциозни заболявания, оперативни интервенции и др. Клинично се изявява с полиурия, полидипсия, дехидратация и хипервентилация. Характерни са още гадене, повръщане, болки в корема, обща слабост, зрителни смущения, ацетонов дъх от устата.
- Хиперосмоларна некетонна кома - най-тежкото остро усложнение при болните със захарен диабет тип 2. Тя може да бъде първата изява на заболяването. Дължи се на разнообразни причини - хронични бъбречни или сърдечно-съдови заболявания, прием на някои медикаменти, остри инфекции, хеморагии от гастроинтестиналния тракт. Характеризира се с:
- Дехидратация
- Хипергликемия над 35 mmol/l
- Липсва кетоза
- Повишен серумен осмолалитет над 340 mOsm/l
- Лактацидозна кома - много тежко метаболитно нарушение, свързано с шокови състояния, при които е настъпила хипоксия. Настъпва декомпенсирана метаболитна ацидоза и стойностите на млечната киселина са високи (над 7 mmol/l). Това води до интоксикация, сърдечна недостатъчност, учестено и дълбоко дишане.
- Хипогликемия - животозастрашаващо усложнение, което най-често се дължи на диетична грешка, погрешно инжектиране на повече единици инсулин, повишена физическа активност. Симптомите са влажна кожа, отпадналост, тремор, главоболие, неврологични прояви, чувство за глад. Важно е пациентът да познава състоянието още в началото, за да предотврати тежка хипогликемия. Препоръчва се прием на 10-15 гр. глюкоза или захар през устата при запазено съзнание.
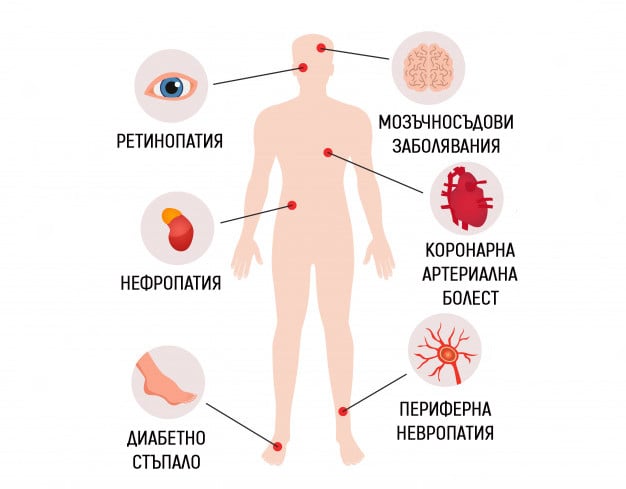
Хронични усложнения
Хроничните усложнения на неинсулинозависимия захарен диабет представляват дистрофични промени на различни тъкани и органи.
Микроангиопатии:
- Диабетна ретинопатия - над 80% от диабетиците след 15-годишно боледуване от диабет развиват ретинопатия. Тя е втората причина за слепота в света.
- Диабетна нефропатия - причина е за повишена смъртност у диабетици и за развитие на терминална бъбречна недостатъчност, за която е необходимо диализно лечение.
- Диабетна невропатия - при 12% от болните с диабет тип 2 усложнението е налице при диагностициране на заболяването
Макроангиопатии - При болните с диабет тип 2 се ускорява настъпването на атеросклероза. Рискът от настъпване на сърдечно-съдов инцидент е увеличен. Често се развива хронична артериална недостатъчност на долните крайници, в резултат на което се достига до диабетно стъпало.
Лечение на диабет тип 2

Лечението на неинсулинозависим захарен диабет представлява съчетание от диетичен режим, медикаментозно лечение и подходяща двигателна активност. То включва:
- Медикаментозна терапия
- Обучение на пациента за самоконтрол
- Хранителен режим
- Промени в начина на живот - редовна физическа активност, ограничение в консумацията на алкохол, отказ от тютюнопушене
Лекарства

Показания за медикаментозно лечение са:
- HbA1C > 7.0%
- венозна плазмена глюкоза на гладно > 6.1 mmol/l
Използват се следните групи лекарства за перорално лечение на неинсулинозависим захарен диабет:
Сулфанилурейни препарати - стимулират инсулиновата секреция от β-клетките на панкреаса и подпомагат усвояването на ендогенния инсулин. Страничните ефекти на медикаментите от тази група са поява на хипогликемия и увеличаване на телесното тегло. Сулфанилурейните препарати са: глибенкламид, гликлазид, глимепирид, глипизид, толбутамид.
Несулфанилурейни препарати - наричат се още меглитидинова група. Те стимулират секрецията на инсулин от β-клетките. Действието им настъпва до 1 час след прием и продължава 3-4 часа. Медикаментите не предизвикват нежелана хипогликемия през нощта и между храненията и хиперинсулинемия. Представители на групата са репаглинид и натеглинид.
Бигваниди - лекарства, намаляващи производството на глюкоза и повишават чувствителността на клетките към инсулин. Медикаментът от тази група е метформин. Той снижава повишените нива на кръвната захар, но не оказва влияние върху нормалните и нива. Липсва риск от хипогликемия. Наблюдава се редукция на телесното тегло и по-специално на висцералната мастна тъкан. Проучвания показват, че метформинът намалява стойностите на HbA1С с 1-2%. Най-честите странични ефекти на медикамента са свързани със стомашно-чревен дискомфорт. Най-тежкия възможен страничен ефект на медикамента е лактацидоза, но това се наблюдава изключително рядко.
α-глюкозидазни инхибитори - акарбоза и миглитол - техният механизъм на действие се изявява в блокиране на ензима α-глюкозидаза. В резултат на това се забавя разграждането на високомолекулните захари до глюкоза. Те не забавят разграждането на лактоза и захарите в пчелния мед и не забавят усвояването на чистата глюкоза. За да действа по време на хранене, таблетката се сдъвква с първата хапка от храненето.
Тиазолидиндиони - пиоглитазон е единственият медикамент, одобрен за лечение на захарен диабет тип 2 към момента. Тази група медикаменти са известни с името "инсулинови сенсибилизатори". Те повишават инсулиновата чувствителност. Осигурява дълготраен добър гликемичен контрол.
GLP-1 рецепторни агонисти - ексенатид, лираглутид, дулаглутид, ликсисенатид, албиглутид. Всички представители на този клас се инжектират подкожно с помощта на писалки, подобно на инжектирането на инсулин. GLP-1 е интестинален хормон, увеличаващ секрециата на инсулин от β-клетките и намаляващ продукцията на глюкагон от алфа-клетките на панкреаса. GLP-1 рецепторни агонисти осигуряват фармакологични нива на GLP-1, при което се намалява плазмената концентрация на глюкозата. Проучвания показват, че намаляват сърдечно-съдовия риск при болни от диабет.
DPP-4 инхибитор - вилдаглиптин. Тази група медикаменти блокират действието на ензима дипептидил-пептидаза-4. Те се понасят добре и имат сравнително нисък риск от развитието на хипогликемия.
SGLT2 инхибитори - те са най-младият клас лекарства за лечение на захарен диабет тип 2. Инхибират натриево-глюкозния котранспортер 2. По този начин се блокира обратната резорбция на глюкоза в проксималния тубул на бъбрека. Така голямо количество глюкоза се елиминира с урината и нивата и в кръвната захар намаляват. Представител на тази група е медикаментът емпаглифлозин.
Лечение с инсулин при захарен диабет тип 2 се включва в следните случаи:
- Невъзможност за достигане на добър гликемичен контрол въпреки приема на перорални медикаменти
- Декомпенсиран захарен диабет в ситуации на инфекция, травма, стрес, остър миокарден инфаркт
- В предоперативен период
- Бременност и лактация
- Недостатъчност на жизненоважни органи
- Непоносимост, алергия към пероралните медикаменти
- Много високи нива на кръвната захар при поставяне на диагнозата.
Хранителен режим при захарен диабет тип 2

Поради връзката на захарен диабет тип 2 с наднорменото тегло е изключително важно при тези пациенти да се намали телесната маса. Първа стъпка в лечението на неинсулинозависимия захарен диабет е адекватна антидиабетна диета. При продължително прилагане и значително редуциране на теглото тя би могла да доведе до нормализиране на кръвнозахарните нива. Не бива да се поставят недостижими цели на болния за постигане на идеалното му тегло. Целта на режима е постепенно смъкване на килограми - 2-3 кг месечно. Пълното гладуване крие своите рискове. Понякога причиняват ритъмно-проводни нарушения, дори и внезапна сърдечна смърт. Това вероятно се дължи на електролитни нарушения и повишените свободни мастни киселини, поради ускорената липолиза. Гладуването допълнително води до поява на кетотела.
Диетата на болните от неинсулинзависим захарен диабет трябва да включва храна, богата на фибри. Те създават чувство за пълнота на стомаха и ситост и по този начин намаляват апетита и подпомагат редукцията на теглото.
Важно е болните да се откажат от тютюнопушенето, тъй като то води по повишен риск от възникване на сърдечно-съдови инциденти.
Промени в начина на живот
Редукцията на теглото се постига по-лесно при съчетание на подходяща диета с увеличаване на физическата активност. Тя трябва да се съобрази с индивидуалните възможности на болния. При възрастни пациенти най-подходящо е вървенето пеш около 60 минути дневно. Ако е възможно, да се добави използването на стълби вместо асансьор.
Физическата активност подобрява инсулиновата чувствителност, като повишава броя на инсулиновите рецептори, понижава хиперинсулинемията и понижава нивата на кръвната захар на гладно. Повлиява и благоприятно дислипидемията.
Други промени в начина на живот, като избягване или ограничаване на консумацията на алкохол, отказ от тютюнопушенето, също са от значение за поддържане на нормална кръвна захар и контрол над диабета.
Бариатрична хирургия
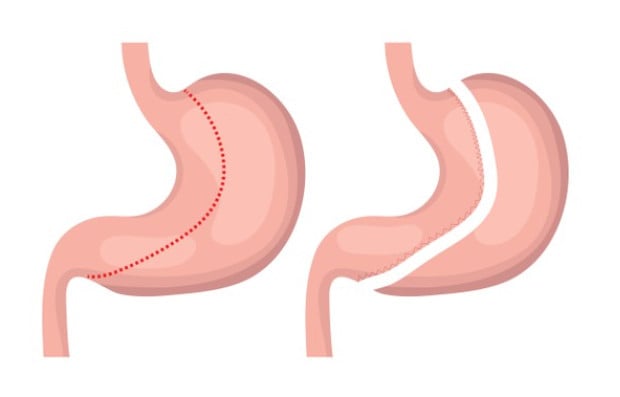
Важно значение в съвременното лечение на неинсулинозависим захарен диабет заема метаболитната хирургия, наричана още бариатрична. Тя съчетава различни гастроинтестинални операции с цел значителна загуба на тегло. Метаболитната хирургия понижава кръвната захар и води до преустановяване или намаляване на приема на медикаменти.
Проучванията показват, че хирургическата намеса намалява риска от преждевременна смърт на човек с 30-40%. Подходящи са при пациенти със захарен диабет тип 2 със затлъстяване от висока степен и при пациенти с лека и умерена степен на затлъстяване, при които не може да бъде постигнат добър гликемичен контрол чрез медикаментозна терапия и неуспех за загуба на тегло при строг диетичен режим и подходяща физическа активност. Има няколко вида такива операции. Най-често прилаганите от тях са:
- Roux-en-Y стомашен байпас- "златен стандарт" при този вид хирургични интервенции. Процедурата се състои от разделяне на стомаха като се отделя горната му част с обем около 30 ml. Следва разделяне на горния отдел на тънките черва и се свързват последователно горната част на стомаха с долния отдел на червата и горната част на тънките черва се свързват отново с тънко черво по-надолу. Чрез тази операция приемът на храна се ограничава значително, тъй като обемът на стомаха, в който постъпва храната е едва 30 мл. Тази реконструкция на стомашно-чревния тракт води и до промяна в чревните хормони, което води до чувство за ситост и намалява чувството за глад. Постига се дълготрайна загуба на тегло - над 50% от наднорменото тегло. Процедурата крие и своите рискове и недостатъци - операцията е сложна и травмираща, има повишен риск от поява на усложнения, необходимо е да се приемат витамини и минерали допълнително до края на живота на пациента и придържане към определен хранителен режим.
- вертикална ръкавна гастректомия - операцията се извършва лапароскопски. При нея чрез вертикален разрез се разделя стомаха, като се премахва най-широката му част. Останалата част от стомаха представлява едва около 20% от общия му обем. По този начин се намалява количеството на поетата храна от пациента, повишава се неговото чувство за ситост. Частта от стомаха, която се отстранява, нормално секретира хормона грелин, който е отговорен за чувството за глад. При отстраняването й това чувство се потиска. Процедурата е по-проста от стомашния байпас, тъй като не се засягат тънките черва, при нея не е необходимо и поставянето на чужди тела, както при някои от другите видове бариатрична хирургия.
- лапароскопски стомашен бандинг - счита се за най-малко инвазивната бариатрична процедура. Състои се в поставяне на имплант - мек, силиконов пръстен с разширяващ се балон в центъра около горната част на стомаха. Това създава тесен отвор на стомаха и така придвижването на храната е забавено и създава усещане на ситост.
- жлъчно-панкреасна диверсия - нарича се малабсорбционна операция. При нея се резецира 3/4 от стомаха. Остатъкът от стомаха се свързва с края на тънкото черво, а началото на тънкото черво (заедно с дванадесетопръстника) се свързва с тънкото черво близо до дебелото.
Още информация може да прочетете в секцията "Здравни проблеми":
» Диабет
Изображения: freepik.com
Симптоми и признаци при Неинсулинозависим захарен диабет МКБ E11
ВсичкиЛечение на Неинсулинозависим захарен диабет МКБ E11
- Здравословно хранене при диабет
- Инсулин
- Контрол на диабета
- Контрол на кръвната захар при диабет
- Лечение при диабетна нефропатия
- Лечение при диабетна ретинопатия
Изследвания и тестове при Неинсулинозависим захарен диабет МКБ E11
- C-пептид
- Анализ на урина
- Гликиран хемоглобин (HbA1c)
- Изследване за протеин /албумин/ в урината
- Инсулин и HOMA-индекс
- Кръвна захар
Продукти свързани със ЗАБОЛЯВАНЕТО
ТЕСТ ЛЕНТИ ЗА ГЛЮКОМЕР КЕЪРСЕНС N * 50
ХОЛЕСТЕМИН капсули * 30 ДОЛЕРАН ФАРМА
ДИАБЕФОР ПРОТЕКТ таблетки * 60 БОТАНИК
ДИАБЕФОР ГЛЮКО таблетки * 60 БОТАНИК
СОЛГАР ХРОМ ПИКОЛИНАТ капсули 200 мкг * 90
СУОНСЪН БЕРБЕРИН КОМПЛЕКС С КАНЕЛА, ГИМНЕМА И СМИНДУХ капсули * 90
ЦЕЙЛОНСКА КАНЕЛА НА ПРАХ 200 г ЯЖ ПОЛЕЗНО
МАГНАЛАБС ДИАПРЕС капсули * 30
ТЕСТ ЛЕНТИ ЗА АКУ - ЧЕК ПЕРФОРМА * 50
ТЕСТ ЛЕНТИ ЗА АПАРАТ ЗА КРЪВНА ЗАХАР БИОНАЙМ GS 100 * 50 бр.
ХАЯ ЛАБС ХРОМ ПИКОЛИНАТ капсули 200 мкг * 100
ГЛЮКОФАЖ таблетки 1000 мг * 60
Библиография
Вътрешна медицина, проф. д-р Захарий Кръстев д.м.н., София 2010
https://www.webmd.com/diabetes/guide/types-of-diabetes-mellitus#1
https://en.wikipedia.org/wiki/Diabetes_mellitus_type_2
https://emedicine.medscape.com/article/117853-overview
https://www.endocrineweb.com/conditions/type-2-diabetes/insulin-resistance-causes-symptoms
ЗАБОЛЯВАНЕТО е свързано към
- Задстомашна жлеза
- КП № 78.1 ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ДЕКОМПЕНСИРАН ЗАХАРЕН ДИАБЕТ ПРИ ЛИЦА НАД 18 ГОДИНИ
- КП № 263 ФИЗИКАЛНА ТЕРАПИЯ И РЕХАБИЛИТАЦИЯ ПРИ БОЛЕСТИ НА ПЕРИФЕРНА НЕРВНА СИСТЕМА
- КП № 78.2 ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ДЕКОМПЕНСИРАН ЗАХАРЕН ДИАБЕТ ПРИ ЛИЦА ПОД 18 ГОДИНИ
- Как да свалим нивата на кръвна захар без лекарства
- Диабет
- Сярна гъба
- Диета № 9 - при диабет
- Инсулин и HOMA-индекс
- Рецептата за профилактика на диабет на народния лечител Петър Димков









Коментари към Неинсулинозависим захарен диабет МКБ E11
Мими
Здравейте, много ви моля, бихте ли проверили актуална, съвременна информация относно следния въпрос, на който никъде не мога да намеря в интернет отговор. Освободена ли съм от потребителска такса при личния лекар, с диагноза съм МКБ Е 11.9? Много благодаря и ще очаквам вашият отговор!
Здравейте! Диагнозата Е11.9 не присъства в списъка на заболяванията, при които здравноосигурените лица са освободени от заплащане на потребителска такса по чл.37, ал.3 на ЗЗО.
Здравейте, много ви моля, бихте ли проверили актуална, съвременна информация относно следния въпрос, на който никъде не мога да намеря в интернет отговор. Освободена ли съм от потребителска такса при личния лекар, с диагноза съм МКБ Е 11.9? Много благодаря и ще очаквам вашият отговор!