Серопозитивен ревматоиден артрит МКБ M05

› Причини
› Симптоми
› Диагноза
› Лечение
› Прогноза
Въведение
Артритите са клас заболявания, с които се означават болестните промени в ставния апарат. Заболяванията на ставния апарат наброяват 200, като едно от най-честите е серопозитивният ревматоиден артрит. Серопозитивният ревматоиден артрит представлява автоимунно заболяване, тоест клетките на имунната система атакуват, освен чуждовидовите клетки, и собствените. Основната изява на заболяването е ставното ангажиране, което е хронично и персистиращо (продължаващо).
 Първото пълно описание на болестта е направено през 1800 година в Париж от д-р Augustin Jacob Landré-Beauvais. Наименованието "ревматоиден артрит" е представено през 1859 г. от Alfred Baring Garrod, а терминът е с гръцка етимология, което означава вода в ставите. Спрямо епидемиологичните данни болестта ангажира около 1% от световното населения. По отношение на половото преразпределение се среща по-често при жени във възраст между 35 и 55 години. Съотношението между жени и мъже е 1:3.
Първото пълно описание на болестта е направено през 1800 година в Париж от д-р Augustin Jacob Landré-Beauvais. Наименованието "ревматоиден артрит" е представено през 1859 г. от Alfred Baring Garrod, а терминът е с гръцка етимология, което означава вода в ставите. Спрямо епидемиологичните данни болестта ангажира около 1% от световното населения. По отношение на половото преразпределение се среща по-често при жени във възраст между 35 и 55 години. Съотношението между жени и мъже е 1:3.
Изображение: Elliott & Fry, Public domain, via Wikimedia Commons
Причини
Въпреки, че е установено, че се касае за автоимунно заболяване, то първопричината за възникването на болестта не е напълно изяснена. Предполага се, че се касае за мултифакторна генеза, при комбинирането на рискови фактори със значение, които са:
- Наследственост: Фамилната анамнеза за ревматоиден артрит повишава риска за възникване на заболяване от 3 до 5 пъти. След проведени проучвания от 2016 г. се смята, че генетичната зависимост варира между 40 и 65% и само около 20% за серонегативните и форми. Установена е и генетична асоциация с антигенатите на HLA-DR4, който днес се приема за основен генетичен фактор, за който се отнасят относителната важност в различните етнически групи. През последните години се изследва и асоциацията с полинуклеотидните с единичен нуклеотид, при което към момента са открити около 100 гена, свързани с риска. Повечето от тях включват HLA системата (особено HLA-DRB1), която контролира разпознаването на самостоятелни и несвързани молекули. Други мутации, засягащи по-стимулиращите имунни пътища, например CD28 и CD40, сигнализиране на цитокини и различните мутации на HLA системата.
- Вредни навици и поведенчески статут: Водещо етиологично значение има тютюнопушенето. Пушенето е установен рисков фактор за ревматоиден артрит при кавказките популации, увеличавайки риска три пъти в сравнение с непушачите, особено при мъжете и "тежките пушачи".
- Инфекциозна теория: Съществуват редица хипотези, че автоимунната генеза на болестта може да бъде предизвика от предхождаща инфекция с бактерии от род Streptococcus, Микоплазми, вирусът на Epstein-Barr, Ретровируси и Парвавируси.
- Фактори на околната среда
Патогенеза
Начало на патогенетичната каскада на серопозитивния ревматоиде артрит се поставя от негативния ефект на рисковите фактори. Вследствие, на което настъпва последица от автоимунни нарушения. Тъй като имунната система бурно реагира на този фактор се предполага, че това е вирусен причинител. Когато чуждовидовият белтък попадне в организма се активират антиген представящите клетки на имунната система. Тяхната функция е да презентират чуждия белтък във форма, която е разпознаваема от клетките на имунната система.
Попаднали в кръвообращението тези клетки се отнасят до синовиалната мембрана на ставния апарат, където се активират регионалните Т-лимфоцитни хелпери. Те синтезират цитокини, които активират В-лимфоцитите, които се превръщат в антитяло продуциращи клетки. В края на патогенетичния процес те синтезират имуноглобулини и ревматоиден фактор. Сформираните имунни комплекси привличат още компоненти на имунната система — полиморфонуклеарни клетки. След етап на фагоцитоза, при който се отделят левкотриени, свободни кислородни радикали, простагландини и протеолитични ензими, които водят до деструкция на хрущялната тъкан. Като резултат се сформира тъкан наречена панус, която постепенно ангажира хрущялната и костната тъкан.
Основен патоанатомичен компонент е наличието на панус, което представлява хипертрофирала синовиална тъкан. Там се манифестират и първите тъканни промени. Синовиалната тъкан е инфилтрирана от лимфоцити, плазмени клетки и макрофаги. В синовията настъпва хроничен възпалителен процес. Хрущялната тъкан се разрушава, настъпва костна ерозия, постепенно се ангажират сухожилията, бурсите и мускулите. Но процесът не обхваща единствено ставния апарат. Процесът ангажира съединителната тъкан из цялото тяло. Патоморфологични промени се установяват в сърцето, бъбреците, белите дробове и други, тоша определч и системната изява на клиничната картина.
Симптоми
Спрямо началото на клиничната изявя на серопозитивния ревматоидния артрит може да протече остро, подостро или хронично. Клиничната презентация на заболяването включва:
- Полиартрит: С термина полиартрит се назовава артрит на повече от 4 стави едновременно. Полиартритът е и първата и основна характеристика на болестния процес. От ставите на горния крайник се ангажират метакарпофалангеалните стави на 2-ри и 3-ти пръст на ръката, китките, лакътните стави, а от ставите на долния крайник — коленните стави и метатарзофалангеалните стави. Полиартритът има симетричен характер, което ще рече, че по едно и също време възпалителния процес се изява в симетрични стави. Артрит на тазобедрените и раменните стави рядко се наблюдава при началната изява на болестта, но при напреднали стадии е възможно.
- Болка: Водещ клиничен симптом. При силната болка, проявена в няколко стави едновременно, заболелите търсят медицинска консултация. Болката е израз на наличен възпалителен процес. Пациентите съобщават, че през ранните сутрешни часове болката е по-силна, а понякога дори нетърпима.
- Оток: Отокът е също се проявява при активен възпалителен процес, която ангажира ставната синовия и околоставните меки тъкани. Получава се излив, който е ограничен в ставата. Патологичният процес ангажира и околоставните структури, при което се образуват бурсити и теносиновити. Променя се локалната температура — засеганата става е по-топла на тактилен усет.
- Сутрешна скованост: Вследствие от болката и отока, ставата има ограничен обем от движения. Обикновено сутрешната скованост персистира (продължава) повече от 30 минути на ден.
- Деформация на костно–ставния апарат : Като резултат от хроничен възпалителен процес се изменя нормалната анатомична структура на ставата, костите, както и сухожилията и мускулите, които са пряко свързани с болната става. Драматични са промените в горния крайник. Мускулите атрофират, а костите се отклоняват от нормалното анатомично положение. Типични е наблюдаването на и така наречената "визитна картичка на заболяването". Касае за деформация на ръцете, което се дължи на атрофия на mm.interossei, оток в областта на китката и оток и контрактува на метакарпофалангеалните стави.
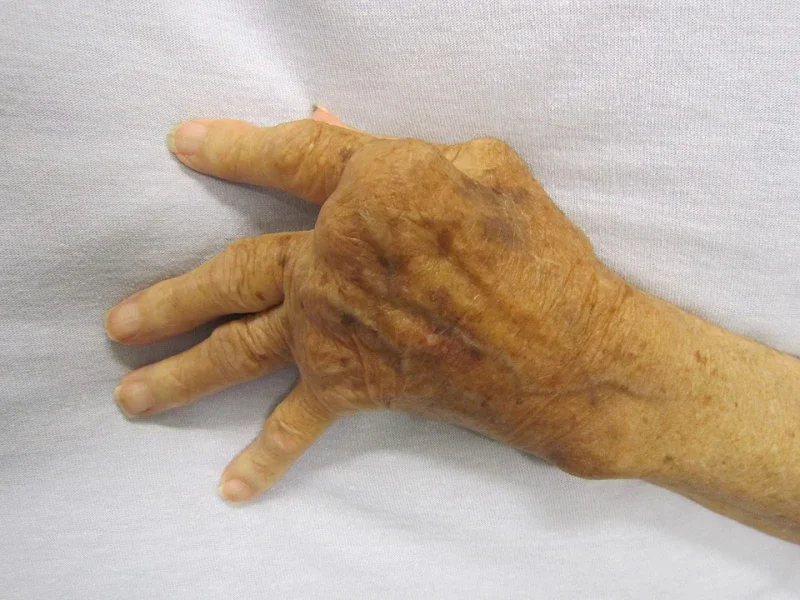
Изображение: James Heilman, MD, CC BY-SA 3.0, via Wikimedia Commons
Усложнения и засягане на други органи и ситеми
За съжаление болестта не се ограничава само до ставно–костното локализиране, а проявява навсякъде, където има съединителна тъкан.
- Ревматоидният артрит със засягане на други органи и системи: В тази група от усложнения е класифициран ревматоидния кардит. Патологичните поражения в сърцето могат да бъдат локализирани в миокарда, еднокарда или перикарда. Хроничните бъбречни увреждания се изявяват след около 10 години след начало на полиартритната изява. Водеща патологична причина за изявата на хроничната бъбречна недостатъчност е амилоидозата (натрупване на структурно променени протеини в междуклетъчното пространство). Неврологичните поражения са предимно на периферната нервна система, изявяващи се със сетивни двигателни нарушения. От увредата на сензорните органи най-драматично е поражението на очите. Пациентите описват за единични или рецидивиращи склерити (възпаление на склерата). В някои случаи се ангажира кожата — сформират се подкожни възли или кожни улцерации.
- Ревматоидна болест със засягане на белия дроб: Белодробното ангажиране на болестта е често срещано усложнение. Тя се дължи на дифузно разпространената интестинална белодробна фиброза. Нарушава се съдовото русло и настъпва белодробна хипертония. От друга страна се ограничава газообмена функция на белия дроб и постепенно настъпва хронична дихателна недостатъчност. Увредата на плеврата се изявява с плеврален излив.
- Синдромът на Felty: Синдромът съчетава спленомегалия, гарнулоцитопения, тромбоцитопения, анемия и старчески петна по кожата. Анемията се среща при около 1/3 от заболелите и е свързана обмяната с нарушения метаболизъм на желязото поради възпалителния процес.
- Ревматоидният васкулит: Васкулитът представлява едно от най-тежките усложнения на серопозитивния ревматоиден артрит. Съдовите изменения могат да ангажират всеки един орган в патологичната изява на болестта — очите, белите дробове, сърце, нервната тъкан, кръвоносните съдове на крайниците.
Спрямо "Международна статистическа класификация на болестите и проблемите, свързани със здравето" усложненията на серопозивния ревматоиден артрит са също класифицирани като:
Диагноза
При съмнение за болестта лекарският разпит започва със снемането на подробна анамнеза относно сегашните и миналите заболявания. От изключително значение е да се уточни фамилната обремененост както за серопозитивен ревматоиден артрит, кака и за други автоимунни заболявания. Следващият диагностичен етап е свързан с провеждането на физикален преглед. По време на физикалния преглед лекарят преценява:
- Подвижността на ставите
- Наличието на болка при движение
- Скованост и продължителността
- Ставен оток и периставни изливи
- Ревматоидни възли
Приема се, че при серопозитивния ревматоиден артрит ставите са симетрично ангажирани. Най-често се засягат метакарпалогалагните (MCP), следвани от китката, проксималната интерфалангеална (PIP), колянната, метатарсофалангеалната (МТР), раменната, глезенната, шийната част на гръбначния стълб, бедрената кост, лакътя и темпоромандибуларните стави. Засегнатите стави са болезнени при палпаторни изследване, подути и затоплени.
Други често наблюдавани мускулно-скелетни прояви включват тендосиновит (възпаление на забавните места на сухожилията), локална остеопороза (хронично рецидивиращото ставно възпаление постепенно ангажира и околоставните кости). В някои случаи се установява синдром на карпалния канал. Вторични мускулна атрофия се дължи на дългото щадящо обездвижване.
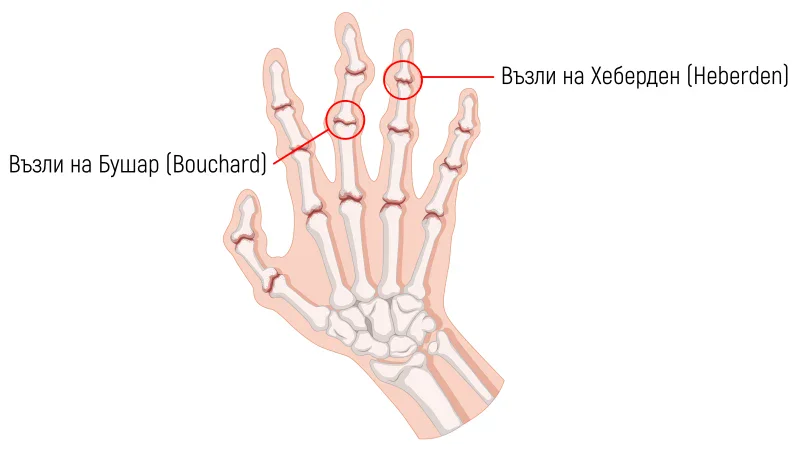
Подутината и деформацията в дисталните интерфалангеалните стави е известно като възли на Heberden, а тези в проксималните интерфалангеални стави като възлите на Bouchard.
Физикалният преглед на пациента не е достатъчен за поставянето на окончателна диагноза. Основавайки се на съвременните медицински стандарти, коректното диагностициране на серопозитивния ревматоиден артрит е въз основа на клинични, лабораторни и образни методики. От лабораторните изследвания се установява зависещи стойности на скоростта на утаяване на еритроцитите, С-реактивен протеин — те са лабораторните констелации за наличието на възпалителен процес. Позитивират се антинуклеарните антитела, които доказват наличието на автоимунен процес, както и специфичните за серопозитивния ревматоиден артрит — ревматоиден фактор.
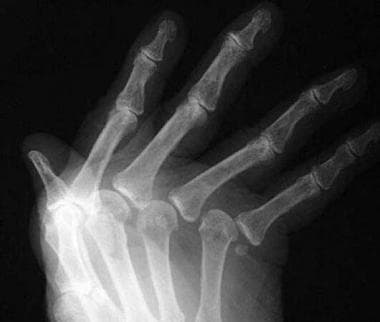 Ставно-костните промени могат да бъдат визуализирани посредством рентгенография на ставите на горния и долния крайник. При необходимост се извършва и компютърна томография, както и ядрено-магнитен резонанс. Достъпен и лъчево ненатоварващ образен метод е и артросонофрафията, която е дял на ултразвуковото изследване. При съмнение за наличие на патогенно индуциран възпалителен процес се извършва артроцентеза с последващо микробиологично култивиране.
Ставно-костните промени могат да бъдат визуализирани посредством рентгенография на ставите на горния и долния крайник. При необходимост се извършва и компютърна томография, както и ядрено-магнитен резонанс. Достъпен и лъчево ненатоварващ образен метод е и артросонофрафията, която е дял на ултразвуковото изследване. При съмнение за наличие на патогенно индуциран възпалителен процес се извършва артроцентеза с последващо микробиологично култивиране.
В диференциално – диагностичен план могат да бъдат разгледани:
- Подагра
- Дисеминиран lupus erythematodes
- Псориатричен артрит
- Реактивни артропатии
- Артрит при Лаймска болест
- Анкилозиращ спондилит
Лечение
Към момента няма дефинитивно лечение на серопозитивния ревматоиден артрит. Ограничаването и контролът на болестния процес са медицинско предизвикателство и изкуство.
Целите на провежданата терапия са свеждане до минимум симптомите и подобряването на качеството на живот. Всяка една фармакологична терапия се основана на стриктно спазван хигиенно – диетичен режим. Препоръчва се умерена физическа активност с цел да не се пренатоварват ставите. Мерките включва трудоустрояване, балнеолечение, физиотерапия и други. Фармакологичната терапия включва използването на противоревматични средства.
Основно средство на избор са антиревматичните лекарства, модифициращи заболяването (DMARDs). Посредством тях се окупира симптоматика и се забавя болестното увреждане на ставите. Следните лекарства се считат за DMARD:
- Метотрексат,
- Хидроксихлорохин,
- Сулфасалазин,
- Лефлуномид,
- инхибитори на TNF-алфа (Цертолизумаб, Инфликсимаб и Етанерцепт),
- Абатацепт и Анакинра.
Rituximab и тоцилизумаб са моноклонални антитела и също са DMARDs.TNF-блокерите са съвременните лекарства за контрол на болестта. Тяхното действие е насочено към инхибиране на определени модификатори на възпалителния процес. Въпреки безспорният им ефект е установена и асоциация с други болести като туберкулоза. Предполага се, че модулирайки имунния отговор пациентът е уязвим на инфекция с Мycobacterium tuberculosis.
Противовъзпалителни и аналгетични средства са друг клас лекарска, които се използват за контрол на болестта. Нестероидните противовъзпалителни средства и глюкокортикостероидите са подходящи за понижаване на острата симптоматика. При пациенти със ставни деформации се препоръчва оперативна интервенция като ставно протезиране.
Серопозитивен артрит и бременност
Повече от 75% от жените с ревматоиден артрит имат симптоми, които се подобряват по време на бременност, но могат да се влошат симптомите след раждането. Трябва да се знае, че Метотрексатът и Лефлуномид са тератогенни (вредни за плода) и не се използват при бременност. Препоръчва се жените в детеродна възраст да използват противозачатъчни средства за избягване на бременност и да преустановят употребата им, ако се планира бременност. Ниски дози Преднизолон, Хидроксихлорохин и Сулфасалазин се считат за безопасни при бременни с ревматоиден артрит.
Серопозитивен артрит и ваксинации
Хората със серопозитивен ревматоиден артрит имат повишен риск от инфекции и смъртност, а препоръчваните ваксинации могат да намалят тези рискове. Инактивираната грипна ваксина трябва да се приема ежегодно. Пневмококова ваксина също се препоръчва. И не на последно място трябва да се прилага веднъж след навършване на 60 жива атенюирана ваксина за херпес зостер, но не се препоръчва при хора, които са на лечение с тумор некрозис фактор алфа блокер.
Прогноза
Серопозитивният ревматоиден артрит е с неблагоприятна прогноза. Смъртността при болестта е около 1%, но силно се засяга качеството на живот. Добрият терапевтичен контрол може да забави и напълно ограничи болестния процес.
Изображения: freepik.com
Видове Серопозитивен ревматоиден артрит МКБ M05
Симптоми и признаци при Серопозитивен ревматоиден артрит МКБ M05
ВсичкиЛечение на Серопозитивен ревматоиден артрит МКБ M05
ВсичкиПродукти свързани със ЗАБОЛЯВАНЕТО
ГУНА АНТИ IL 1 капки 30 мл
САРСАПАРИЛА КОРЕН 100 г БИЛКИ КАРМЕН
МАТСАН ДОЙЧ крем 40 мл ЧЕРВЕН АНТИРЕВМАТИЧЕН - 2 бр.
ОКЛИС гранули за перорален разтвор в саше 400 мг * 20
ОКЛИС ФОРТЕ гранули за перорален разтвор в саше 600 мг * 10
ПРОМОКАРМОЛИС перорални капки, разтвор 40 мл
РУМАЛАЯ таблетки * 60
ТИЛКОТИЛ таблетки 20 мг * 10
ОМЕГА 3 РИБЕНО МАСЛО капсули 500 мг * 120 SANCT BERNHARD
ДИКЛОПРАМ капсули 75 мг / 20 мг * 30
КЕТОФЛЕКС инжекционен разтвор 50 мг/мл 2 мл * 10
ВОЛТАРЕН стомашно-устойчиви таблетки 50 мг * 20
Библиография
https://emedicine.medscape.com/article/331715-overview
https://en.wikipedia.org/wiki/Rheumatoid_arthritis
Вътрешни болестти том 2 под редакцията на Константин Чернев
Практическо ръководство по ревматология под редакцията на проф. Рашо Рашков
Клиника на вътрешни болести под редакцията на проф. Чудомир Начев







Коментари към Серопозитивен ревматоиден артрит МКБ M05