Бързо прогресиращ нефритен синдром МКБ N01
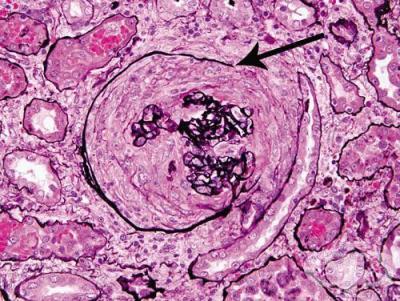
Комплексът от симптоми, дължащи се на бързото увреждане на голяма част от бъбречните гломерули се нарича бързо прогресиращ нефритен синдром.
Синоними на заболяването са остър прогресиращ гломерулонефрит, полулунен гломерулонефрит и подостър гломерулонефрит.
Бързо прогресиращият гломерулонефрит (RPGN) е бъбречно заболяване, характеризиращо се клинично с бързо намаляване на скоростта на гломерулна филтрация (GFR) с поне 50% за кратък период от няколко дни до 3 месеца. Основната патологична находка е обширно образуване на гломерулен полумесец. Патологична характеристика на полумесечния гломерулонефрит е фокално разкъсване на гломерулни капилярни стени, което може да се види чрез светлинна микроскопия и електронна микроскопия.

Класификация
Класификация на бързо прогресиращия нефритен синдром въз основа на хистопатологията и отлагането на имунни компоненти:
1. Линейно отлагане на антитела, болест на анти-гломерулната базална мембрана (GBM): наблюдават се циркулиращи антитела IgG, насочени срещу антиген, нормално присъстващ в GBM.Този вариант представлява приблизително 10% до 15% от всички дифузни полумесечни GN. Той може да бъде представен като една от следните характеристики:
- Само полумесечен гломерулонефрит (бъбречно ограничен вариант)
- С белодробно засягане - комбинацията от гломерулонефрит и белодробен кръвоизлив се нарича синдром на Goodpasture
- "Двойно антително заболяване" - в този вариант освен антитела срещу базалната гломерулна мембрана се наблюдават и анти-неутрофилни цитоплазматични антитела (ANCA)
2. Грануларно разстройство на имунния комплекс: то може да бъде идиопатично или вторично, резултат от следните заболявания:
- Постинфекциозен GN, особено след инфекция със стрептококи
- Колагеново съдово заболяване
- Лупусен нефрит
- Пурпура на Henoch-Sch?nlein - има отлагания на имуноглобулин А и свързания системен васкулит
- Имуноглобулин A нефропатия без васкулит
- Смесена криоглобулинемия
- Мембранопролиферативен гломерулонефрит
- Фибриларен гломерулонефрит
- Идиопатична
3. Pauci-имунно разстройство: почти 80% до 90% от случаите са положителни за ANCA.
- Грануломатоза на Вегенер
- Микроскопичен полиангиит - MPA
- Еозинофилна грануломатоза с полиангиит - EGPA, синдром на Churg-Strauss
- Съществуват различни лекарства, свързани с GN (бъбречно ограничени или системни) - хидралазин, пропилтиоурацил и метимазол, алопуринол, сулфасалазин, пенициламин, рифампицин, анти-TNF алфа терапия за ревматоиден артрит и анкилозиращ спондилит
4. Идиопатичен пауци-имунен некротизиращ и полумесечен GN: с отрицателни анти-GBM антитела и отрицателни ANCA - в приблизително 5% до 10% от случаите.
Честота
Бързо прогресиращият гломерулонефрит е много рядък в световен мащаб. Той е по-често срещан сред бялото население. Съотношението мъже към жени е приблизително 1:1.
Болестта е с бимодално разпределение, тоест има два възрастови пика - първият около 30 години и втория в диапазона 60-70 годишна възраст. Въпреки това той може да се срещне във всяка възраст.
Патофизиология
Основната характеристика на полумесечния гломерулонефрит е разкъсването на базалната мембрана, последвано от допълнителна капилярна утайка от фибрин и пролиферация на париетални клетки във формата на полумесец.
За разстройство Anti-GBM: има циркулиращи антитела, обикновено IgG, насочени срещу антиген, присъстващ в GBM и / или алвеоларна базална мембрана, по-специално неколагеновият домен на алфа-3 веригата от тип IV колаген. Тези антитела причиняват увреждане на гломерулната капилярна стена чрез локално активиране на комплемента и полиморфонуклеарни левкоцити. Също така има генетична асоциация, при която HLA-DR15 увеличава риска от анти-GBM.
Освен антитела срещу гломерулната базална мембрана, могат да се образуват и антитела срещу екзогенни антигени /вируси, бактерии/ или други собствени структури /ендогенни антигени/. Формират се имунни комплекси в циркулацията ,които се отлагат в гломерула или производството на този имунен комплекс се случва на място (in situ) в самата гломерулна капилярна стена.
Имунният комплекс-медииран гломерулонефрит често се дължи на мултисистемно заболяване (лупус) или може да възникне като усложнение на друг първичен гломерулонефрит (мембранозен GN / C3 GN).
50% до 80% от случаите са свързани с анти-неутрофилни цитоплазматични антитела (ANCA)
В крайна сметка има пролиферация на париетални и висцерални епителни клетки, полимеризация на фибрин, инфилтрация на моноцити / макрофаги и Т-клетки и инвазия на миофибробластни клетки от интерстициума, образуващи гломерулни полумесеци. Интерлевкин -1 (IL-1), TNF-алфа, макрофаги хемотактичен протеин-1 (MCP-1), макрофаги възпалителен фактор (MIF), туморен растежен фактор-бета продукция играят роля в целия процес.
Хистопатология
Основната лезия на полумесечен GN е разрушаването на гломерулна капилярна стена заедно с натрупването на париетални и висцерални епителни клетки в пространството на Bowmen, образувайки полумесец. Има съпътстващо натрупване на лимфоцити, макрофаги и миофибробласт с пролиферация на подоцити. Това води до дифузен, пролиферативен, некротизиращ гломерулонефрит с полумесеци.
Клиника
При бързопрогресиращ нефритен синдром се наблюдава е бърз спад в бъбречната функция, от седмици до месеци с ранни клинични прояви, обикновено неспецифични. Понякога хемоптизата (кръвохрак) и задухът могат да бъдат първата клинична характеристика.
Анти-GMB заболяването може да се прояви с белодробно засягане под формата на дифузен алвеоларен кръвоизлив, а при пациентите се наблюдава задух, кашлица и хемоптиза, заедно с нефрит, хематурия и оток.
Екстрареналните прояви биват:
- Общи: треска, нощно изпотяване, загуба на тегло, артралгия
- В устната кухина: язви на лигавицата.
- Очни: склерит
- Ушни: нарушение на слуха, отит, епистаксис, синузит, некроза на носния хрущял.
- Дихателни: задух, кашлица, пресипналост на гласа, трахеална или бронхиална язва / стеноза, дифузен белодробен кръвоизлив.
- Гастроинтестинални: коремна болка вследствие на исхемия, инфаркт, панкреатит.
- ЦНС: мултиплекс на мононеврит, васкулит на ЦНС, така че пациентът има изтръпване, слабост, замъглено зрение, инсулт.
- Кожа: осезаема пурпура, язва, livedo reticularis
Ако не се обърне внимание незабавно, има прогресивна и бърза загуба на бъбречната функция, която завършва с бъбречна недостатъчност. След като бъбречната недостатъчност се появи, пациентът може да се оплаква от умора, загуба на апетит, гадене и повръщане, намалено отделяне на урина (олигурия).
Диагноза
Анамнеза
Пациентът трябва да се разпита щателно за вида и честотата на настоящите оплаквания, наличие или липса на скорошни предшестващи инфекции, фамилност за бъбречне или автоимунни заболявания, за промени в урината.
Уринен анализ
В урината трябва да се изследват нива на електролити, седимент, клетки (най-често в този случай се наблюдават повишени еритроцити в урината), протеин в урината, да се изследва урокултура.

Кръв
От кръвните изследвания се изискват пълна кръвна картина, серумни креатинин и урея, албумин, електролити.
Серология
- За доказване на анти-GBM антитела чрез ELISA или Western blot, приблизително 10% от пациентите, които имат анти-GBM диагноза чрез бъбречна биопсия, нямат идентифицируеми циркулиращи антитела с конвенционални анализи. Серологичното изследване не трябва да бъде единственият метод за диагностика, когато има налична бъбречна биопсия за това заболяване.
- ANCA тест: чрез ELISA, който идентифицира специфичен антиген и осигурява титър (количествен) за антипротеаза 3 [PR-3] и анти-миелопероксидаза (MPO).
- Серология за антитела след инфекция: титър на антистрептолизин за инфекция след Streptococcus, HIV и серология на хепатит B и C.
- Допълнение C3, C4 ниво: може да е ниско при някаква форма на гранулирани имунокомплексни нарушения, причиняващи RPGN като лупус, криоглобулинемия, първичен MPGN.
- Серология за лупус: анти-ядрено антитяло, ds ДНК, анти-Смит
- Ревматоиден фактор и ниво на криоглобулин при предполагаеми случаи на криоглобулинемия
Образни изследвания
Рентгенография гръдния кош, КТ на гръдния кош, ако има съмнение за дифузен алвеоларен кръвоизлив или се търси кавитарна лезия в случай на васкулит.
Бронхоскопия за дифузен алвеоларен кръвоизлив, ако се подозира.
Биопсия
- Отоларингологична оценка и биопсия или биопсия на кожата за васкулит
- Хистологична диагноза чрез бъбречна биопсия
Диференциална диагноза
Различни причини за бързо прогресиращ гломерулонефрит са описани в раздела за етиологията. Преди да се разгледа диагнозата RPGN, се изключва друга етиология на обратимото остро бъбречно увреждане (AKI), протеинурия и хематурия, различни от RPGN.
- Обструктивна уропатия
- Нефротичен синдром - фокална сегментарна GN, болест с минимални промени, мембранни нефропатии и др.
- Хематурия - поради друга урологична етиология
- Антифосфолипидни антитела
- Тромботична микроангиопатия (ТМА)
Усложнения
Усложнения, свързани с болестта:
- Белодробен кръвоизлив се наблюдава по-специално при анти-GBM заболяване.
- Засягане на горните дихателни и долните дихателни пътища, свързано с ANCA GN
- Различните GN с отлагане на имунен комплекс се проявяват с извънбъбречни прояви, например случаите на лупусен нефрит могат да включват други органи със серозит, церебрит, кожни лезии.
Усложнения, свързани с лечението
- Основните усложнения, свързани с имуносупресивната терапия, са различни опортюнистични инфекции, понякога животозастрашаващи.
- Циклофосфамидът има специфични усложнения, включително цистит и хематурия.
- Плазмаферезата е свързана с премахването на факторите на съсирването, излагайки на пациента по-висок риск от усложнения, свързани с кървенето.
Лечение

Нелекуваният бързо прогресиращ гломерулонефрит прогресира до бърза загуба на бъбречната функция в продължение на седмици до месеци. Много важно е лечението да започне възможно най-скоро.
Емпирично лечение
Предлага се емпирично лечение да започне преди поставянето на окончателната диагноза, особено в случаите, когато серологията и бъбречната биопсия се забавят поради някаква причина.
Тази емпирична терапия включва импулсна интравенозна доза метилпреднизолон, или 500 mg, или 1 g, за минимум 3 дози. Плазмаферезата може да се обмисли конкретно, ако пациентът има хемоптиза (като се има предвид тежката форма на болестта Goodpasture), докато човек не получи окончателната диагноза.
Специфично лечение при поставена окончателната диагноза.
I Болест срещу GBM
- Интравенозна доза метилпреднизолон, последвана от перорален преднизон
- Перорално циклофосфамид
- Плазмафереза. Плазмаферезата винаги е последвана от имуносупресивна терапия, глюкокортикоид и циклофосфамид.
Оптималната продължителност на лечението не е ясна. Нивата на антитела срещу GBM трябва да се измерват в продължение на 1-2 седмици след започване на лечението до 2 последователни отрицателни нива на седмица. След тази фаза на ремисия за поддържащо лечение трябва да се обмисли средство с по-малки странични ефекти като ниски дози преднизон или азатиоприн.
II ANCA позитивен Pauci-имунен полумесечен гломерулонефрит (GPA & MPA)
- Интравенозно метилпреднизолон, последвано от перорален преднизон
- Интравенозноили перорално циклофосфамид и / или ритуксимаб
- Плазмафереза
Продължителност на терапията от 3 до 4 месеца. Поддържането на терапията е задължително.
III Имуно-комплексен гломерулонефрит
Лечението зависи от етиологията на свързаното състояние и трябва да се лекува съответно (IgA GN, лупусен нефрит, криоглобулинемия и др.)
Постстрептококовият GN обикновено се възстановява спонтанно. Много рядко глюкокортикоидите са показани при силно полумесечен RPGN.
Прогноза
Спонтанната ремисия е рядка и 80 до 90% от нелекуваните пациенти преминават в терминален стадий на бъбречно заболяване в рамките на 6 месеца. Прогнозата се подобрява с ранното лечение.
Благоприятните прогностични фактори:
- Анти-GBM заболяване, ако се лекува рано, особено когато се лекува преди да настъпи олигурия и когато нивото на креатинин е
- Постинфекциозен гломерулонефрит
- Системен лупус еритематозус
- Грануломатоза с полиангиит
- Микроскопски полиангиит
Неблагоприятните прогностични фактори:
- Възраст> 60 години
- Олигурична бъбречна недостатъчност
- По-високо ниво на серумен креатинин
- Обиколни полумесеци в> 75% от гломерулите
- Сред пациентите с pauci-имунен RPGN няма отговор на лечението
Пациентите, които възстановяват нормалната бъбречна функция след RPGN, демонстрират остатъчни хистологични промени главно в гломерулите, състоящи се предимно от хиперцелуларност, с малка или никаква склероза в гломерулната туфа или епителните клетки и минимална фиброза на интерстициума.
Смъртните случаи обикновено се дължат на инфекциозни или сърдечни причини, при условие че уремичната смърт се предотвратява чрез хемодиализа.
Снимки: freepik.com
Симптоми и признаци при Бързо прогресиращ нефритен синдром МКБ N01
- Повръщане
- Гадене
- Главоболие
- Умора
- Безсимптомно протичане на заболявания
- Повишена телесна температура
Лечение на Бързо прогресиращ нефритен синдром МКБ N01
- Антибиотици
- Антихипертензивни лекарства
- Бъбречна диализа
- Диета с ниско съдържание на сол
- Имуносупресивни лекарства
- Кортикостероиди
Продукти свързани със ЗАБОЛЯВАНЕТО
ДЕКСАМЕТАЗОН 4 mg/1 ml инжекционен разтвор * 25 KRKA
Библиография
https://www.ncbi.nlm.nih.gov/books/NBK557430/
https://www.amboss.com/us/knowledge/Rapidly_progressive_glomerulonephritis
https://emedicine.medscape.com/article/240457-overview
https://www.msdmanuals.com/professional/genitourinary-disorders/glomerular-disorders/rapidly-progressive-glomerulonephritis-rpgn
ЗАБОЛЯВАНЕТО е свързано към
- Отделителна система
- КП № 85 ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ГЛОМЕРУЛОНЕФРИТИ – ОСТРИ И ХРОНИЧНИ, ПЪРВИЧНИ И ВТОРИЧНИ ПРИ СИСТЕМНИ ЗАБОЛЯВАНИЯ – НОВООТКРИТИ
- КП № 86.1 ЛЕЧЕНИЕ НА ХИСТОЛОГИЧНО ДОКАЗАНИ ГЛОМЕРУЛОНЕФРИТИ – ОСТРИ И ХРОНИЧНИ, ПЪРВИЧНИ И ВТОРИЧНИ ПРИ СИСТЕМНИ ЗАБОЛЯВАНИЯ ПРИ ЛИЦА НАД 18 ГОДИНИ
- КП № 86.2 ЛЕЧЕНИЕ НА ХИСТОЛОГИЧНО ДОКАЗАНИ ГЛОМЕРУЛОНЕФРИТИ – ОСТРИ И ХРОНИЧНИ, ПЪРВИЧНИ И ВТОРИЧНИ ПРИ СИСТЕМНИ ЗАБОЛЯВАНИЯ ПРИ ЛИЦА ПОД 18 ГОДИНИ
Коментари към Бързо прогресиращ нефритен синдром МКБ N01