Стенокардия МКБ I20

Стенокардията, известна още като ангина пекторис, е чувство на болка в гърдите или натиск, обикновено поради недостатъчен приток на кръв към сърдечния мускул. Съществува слаба връзка между тежестта на болката и степента на недостиг на кислород в сърдечния мускул (тоест може да има силна болка с малък или никакъв риск от инфаркт на миокарда). Влошаващите се пристъпи на стенокардия, внезапната ангина в покой и стенокардия с продължителност над 15 минути са симптоми на нестабилна стенокардия (обикновено групирани със сходни състояния като острия коронарен синдром). Тъй като те могат да предхождат инфаркт, те изискват спешна медицинска помощ и по принцип се лекуват по подобен начин като инфаркт на миокарда.
Стенокардията е определена за първи път от Уилям Хебърдън през 1768 година. Той го описва като усещане за задушаване или стягане в предната част на гърдите, което може да излъчва към лявата ръка или към двете ръце, както и челюстта или гърба. Обикновено се предизвиква от упражнения или емоционален стрес и може да се влоши от поглъщането на тежко хранене. Обикновено болката отшумява чрез спиране на упражненията или със сублингвален нитроглицерин. Ангината произволно се определя като стабилна, когато епизодите на стенокардия са стабилни за период от 3-6 месеца. Нетипични особености, като задух по време на тренировка при липса на белодробно заболяване или силна умора по време на натоварване, са били считани за еквиваленти на ангина. Тези нетипични презентации при липса на гръдна болка често се срещат при жени, възрастни хора и хора с диабет.
В някои случаи ангина може да бъде доста тежка и в началото на 20 век това беше известен признак на предстояща смърт. Въпреки това, като се имат предвид съвременните медицински терапии, прогнозата се е подобрила значително.
Различават се два типа стенокардия:
- Стабилна стенокардия - това се отнася до класическия тип ангина, свързана с миокардна исхемия. Типично представяне на стабилна стенокардия е това на дискомфорт в гърдите и свързаните с него симптоми, ускорени от някаква активност (бягане, ходене и други) с минимални или несъществуващи симптоми в покой или след прилагане на сублингвален нитроглицерин. Симптомите обикновено отшумяват няколко минути след активност и се повтарят, когато активността се възобнови. По този начин може да се смята, че стабилната стенокардия е подобна на периодичните клаудикационни симптоми. Други признати утаяващи фактори на стабилна ангина включват студено време, тежко хранене и емоционален стрес.
- Нестабилна стенокардия (възникваща за първи път - 28 до 30 дин, прогресивна, ранна постинфарктна, вазоспастична) - определя се като стенокардия, която се променя или влошава. Той има поне една от тези три характеристики: възниква в покой (или с минимални усилия), обикновено трае повече от 10 минути, тежка и с ново начало (в рамките на предходните 4-6 седмици), проявява се с кресчендо модел (тоест очевидно по-тежък, продължителен или чест от преди).
Епидемиология
Приблизително 9,8 милиона американци се разболяват от ангина годишно, като 500 000 нови случая на ангина се появяват всяка година. През 2009 година приблизително 785 000 американци ще имат нова коронарна атака, а около 470 000 ще имат повторна атака. Само 18% от коронарните атаки са предшествани от стенокардия. Всяка година се очаква да се появят допълнителни 195 000 мълчаливи първи инфаркта на миокарда.
Към 2010 година стенокардия поради исхемична болест на сърцето засяга приблизително 112 милиона души (1,6% от населението), като е малко по-честа при мъжете, отколкото жените (1,7% до 1,5%).
Ангина пекторис е по-често представящият симптом на коронарна артериална болест при жените, отколкото при мъжете, като съотношението между жени и мъже е 1,7:1. Има приблизително разпространение от 4,6 милиона при жените и 3,3 милиона при мъжете. В един анализ този женски излишък е установен в страни и е особено висок в американските проучвания и по-висок сред чернокожите етнически групи, отколкото сред тези от бяла раса. Честотата на атипичните презентации също е по-често срещана сред жените в сравнение с мъжете. Жените имат малко по-висок процент на смъртност от коронарна болест в сравнение с мъжете, отчасти поради по-напреднала възраст при представяне и честа липса на класически стенокардни симптоми. Прогнозната съобразена с възрастта разпространение на ангина е по-голяма при жените, отколкото при мъжете.
Подобни цифри важат и в останалата част от Западния свят. Всички форми на коронарна болест на сърцето са много по-рядко срещани в Третия свят, тъй като рисковите фактори са много по-чести в западните страни. Следователно може да се нарече болест на богатство. Приемането на богата храна и последващото увеличаване на тютюнопушенето, затлъстяването и други рискови фактори довежда до увеличаване на стенокардията и свързаните с нея заболявания.
Етиология
Причините за стенокардия включват следното:
- Намаляване на кръвоснабдяването на миокарда поради повишена коронарна резистентност в големи и малки коронарни артерии
- Повишени екстраваскуларни сили, като тежка хипертрофия на лява камера, причинена от хипертония, аортна стеноза или хипертрофична кардиомиопатия или повишено диастолично налягане на лява камера
- Намаляване на капацитета за пренасяне на кислород в кръвта, като повишен карбоксихемоглобин или тежка анемия (хемоглобин, по-нисък от 8 грама/децилитър)
- Вродени аномалии на произхода и/или хода на основните епикардни коронарни артерии
- Рискови фактори
- Утаяващи фактори
- Превантивни фактори
Причините за такова намаляване на кръвоснабдяването на миокарда включват следното:
- Значителна коронарна атеросклеротична лезия в големите епикардиални коронарни артерии (проводими съдове) с поне 50% намаляване на артериалния диаметър
- Коронарен спазъм (ангина на Принцметал)
- Ненормално стесняване или дефицитна ендотелна зависимост на релаксация на резистентни съдове, свързани с дифузна съдова болест (микросъдова ангина)
- Синдром X
- Системно възпалително или колагенно съдово заболяване, като склеродермия, системен лупус еритематодес, болест на Кавазаки, полиартериит нодоза и артериит на Такаясу
Вродени аномалии на произхода и/или хода на основните епикардни коронарни артерии включват структурни аномалии на коронарните артерии (вродена аневризма или фистула на коронарната артерия, ектазия на коронарната артерия, фиброза на коронарната артерия след гръдна радиация, коронарна интимална фиброза след сърдечна трансплантация).
Основните рискови фактори за атеросклероза включват фамилна анамнеза за преждевременна коронарна болест, пушене на цигари, захарен диабет, хиперхолестеролемия или системна хипертония. Други рискови фактори включват хипертрофия на лява камера, затлъстяване и повишени серумни нива на хомоцистеин, липопротеин (а), инхибитор на плазминогенния активатор, фибриноген, серумни триглицериди или липопротеин с ниска плътност.
Метаболитният синдром се характеризира с наличието на хиперинсулинемия (ниво на глюкоза на гладно, над или равно на 100 милиграма/децилитър), затлъстяване, понижени нива на липопротеини с ниска плътност (по-ниско от 40 милиграма/децилитър за мъже или по-ниско от 50 милиграма/децилитър за жени), хипертриглицеридемия (повече от 150 милиграма/децилитър) и хипертония (над 130/85 mm Hg). Пациентите с метаболитен синдром имат 3-кратно повишен риск от коронарна атеросклероза и инсулт в сравнение с тези без този синдром.
Утаяващите фактори включват фактори като тежка анемия, висока температура, тахиаритмии, катехоламини, емоционален стрес и хипертиреоидизъм, които увеличават нуждите на миокарда от кислород.
Превантивни фактори са фактори, свързани с намален риск от атеросклероза, са високо серумно ниво на липопротеини с ниска плътност, физическа активност, естроген и умерен прием на алкохол (1-2 питиета на ден).
Патогенеза
Миокардната исхемия се развива, когато коронарният кръвен поток стане недостатъчен, за да отговори на нуждите на миокарда от кислород. Това кара клетките на миокарда да преминат от аеробен към анаеробен метаболизъм с прогресивно нарушение на метаболитните, механичните и електрическите функции. Ангина пекторис е най-честата клинична проява на исхемия на миокарда. Причинява се от химическо и механично стимулиране на сетивни аферентни нервни окончания в коронарните съдове и миокарда. Тези нервни влакна се простират от първия до четвъртия гръден гръбначен нерв, възходящ през гръбначния мозък до таламуса, а оттам до мозъчната кора.
Проучванията показват, че аденозинът може да е основният химичен медиатор на ангиналната болка. По време на исхемия АТФ се разгражда до аденозин, който след дифузия в извънклетъчното пространство причинява артериоларна дилатация и ангинална болка. Аденозинът индуцира стенокардия главно чрез стимулиране на А1 рецепторите в сърдечните аферентни нервни окончания.
Сърдечната честота, инотропното състояние на миокарда и напрежението на стените на миокарда са основните детерминанти на метаболитната активност на миокарда и нуждата от миокарден кислород. Увеличаването на сърдечната честота и контрактилното състояние на миокарда водят до повишена нужда от миокарден кислород. Увеличаването както на следнатоварването (тоест на аортното налягане), така и на преднатоварването (тоест на вентрикуларния краен диастоличен обем) води до пропорционално повишаване на напрежението на стената на миокарда и, следователно, до повишена потребност от миокарден кислород. Доставката на кислород към всяка система на органи се определя от притока на кръв и извличането на кислород. Тъй като коронарната венозна кислородна сатурация в покой вече е на сравнително ниско ниво (приблизително 30%), миокардът има ограничена способност да увеличи извличането на кислород по време на епизоди на повишено търсене. По този начин, увеличението на миокардната кислородна потребност (например по време на тренировка) трябва да бъде постигнато чрез пропорционално увеличаване на коронарния кръвен поток.
Способността на коронарните артерии да увеличават притока на кръв в отговор на повишеното сърдечно метаболитно търсене се нарича резерв за коронарен поток. При здрави хора максималният коронарен кръвен поток след пълно разширение на коронарните артерии е приблизително 4-6 пъти по-голям от коронарния кръвен поток в покой. Резервът за коронарен поток зависи от поне 3 фактора:
- голяма и малка резистентност на коронарните артерии
- екстраваскуларна (тоест миокардна и интерстициална) резистентност
- кръвен състав
Миокардната исхемия може да е резултат от:
- намаляване на коронарния кръвен поток, причинено от фиксирана и/или динамична епикардна коронарна артерия (тоест стеноза на проводящия съд)
- необичайно свиване или недостатъчно отпускане на коронарната микроциркулация (съпротивителните съдове)
- намален кислороден капацитет на кръвта
Атеросклерозата е най-честата причина за стеноза на епикардната коронарна артерия и, следователно, стенокардия. Пациентите с фиксирана коронарна атеросклеротична лезия най-малко 50% показват миокардна исхемия по време на повишено миокардно метаболитно търсене в резултат на значително намаляване на резерва за коронарен поток. Тези пациенти не са в състояние да увеличат коронарния си кръвен поток по време на стрес, за да съответстват на повишеното метаболитно търсене на миокарда. Фиксираните атеросклеротични лезии от поне 90% почти напълно премахват резерва на потока. Пациенти с тези лезии могат да получат ангина в покой.
Това, което отличава стабилната стенокардия от нестабилната стенокардия (различна от симптомите), е патофизиологията на атеросклерозата. Патофизиологията на нестабилната стенокардия е намаляването на коронарния поток поради преходната агрегация на тромбоцитите при видимо нормален ендотел, спазми на коронарните артерии или коронарна тромбоза. Процесът започва с атеросклероза, прогресира чрез възпаление до получаване на активна нестабилна плака, която претърпява тромбоза и води до остра миокардна исхемия, която, ако не бъде обърната, води до клетъчна некроза (инфаркт). Проучванията показват, че 64% от всички случаи на нестабилна стенокардия се появяват между 22:00 и 08:00 часа, когато пациентите са в покой.
При стабилна стенокардия развиващата се атерома е защитена с влакнеста капачка. Тази капачка може да се спука при нестабилна стенокардия, което ще позволи да се утаи кръвни съсиреци и допълнително да намали областта на лумена на коронарния съд. Това обяснява защо в много случаи нестабилната ангина се развива, независимо от активността.
Коронарният спазъм може също така да намали значително резерва за коронарен поток чрез причиняване на динамична стеноза на коронарните артерии. Принцметалната ангина се определя като ангина в покой, свързана с повишаване на ST-сегмента, причинена от фокален спазъм на коронарната артерия. Въпреки че повечето пациенти с ангина на Prinzmetal имат основни фиксирани коронарни лезии, някои имат ангиографски нормални коронарни артерии. Предложени са няколко механизма за ангина на Принцметал: фокусен дефицит на производството на азотен оксид, хиперинсулинемия, ниски нива на вътреклетъчен магнезий, пушене на цигари и използване на кокаин.
Приблизително 30% от пациентите с гръдна болка, насочени за сърдечна катетеризация, имат нормална или минимална атеросклероза на коронарните артерии.  Подмножество от тези пациенти демонстрира намален резерв за коронарен поток, който се смята, че е причинен от функционални и структурни изменения на малки коронарни артерии и артериоли (тоест съдове за резистентност). При нормални условия съпротивителните съдове са отговорни за 95% от съпротивлението на коронарната артерия, като останалите 5% са от епикардиални коронарни артерии (проводящи съдове). Първият не се визуализира при редовна коронарна катетеризация. Ангина поради дисфункция на малките коронарни артерии и артериоли се нарича микросъдова ангина. Смята се, че няколко заболявания като захарен диабет, хипертония и системни колагенови съдови заболявания (системен лупус еритематодес, полиартериит нодоза) причиняват микросъдови аномалии с последващо намаляване на резерва за коронарен поток.
Подмножество от тези пациенти демонстрира намален резерв за коронарен поток, който се смята, че е причинен от функционални и структурни изменения на малки коронарни артерии и артериоли (тоест съдове за резистентност). При нормални условия съпротивителните съдове са отговорни за 95% от съпротивлението на коронарната артерия, като останалите 5% са от епикардиални коронарни артерии (проводящи съдове). Първият не се визуализира при редовна коронарна катетеризация. Ангина поради дисфункция на малките коронарни артерии и артериоли се нарича микросъдова ангина. Смята се, че няколко заболявания като захарен диабет, хипертония и системни колагенови съдови заболявания (системен лупус еритематодес, полиартериит нодоза) причиняват микросъдови аномалии с последващо намаляване на резерва за коронарен поток.
Синдромът, който включва стенокардия, исхемични промени в ST-сегмента и/или дефекти на миокардната перфузия по време на стрес-тестването и ангиографски нормалните коронарни артерии, се нарича синдром X. Повечето пациенти с този синдром са жени в постменопауза и обикновено имат отлична прогноза. Смята се, че синдромът X се причинява от микросъдова ангина. Множество механизми могат да са отговорни за този синдром, включително:
- нарушена ендотелна дисфункция
- повишено освобождаване на локални вазоконстриктори
- фиброза и медиална хипертрофия на микроциркулацията
- анормална сърдечна адренергична нервна функция
- дефицит на естроген
Редица извънсъдови сили, получени при свиване на съседен миокард и интравентрикуларно налягане, могат да повлияят на коронарната устойчивост на микроциркулацията и по този начин да намалят резерва за коронарен поток. Извънсъдовите компресионни сили са най-високи в субендокарда и намаляват към субепикарда. Хипертрофия на лявата камера, заедно с по-висока потребност от миокарден кислород (например по време на тахикардия) причиняват по-голяма чувствителност към исхемия в субендокардиалните слоеве.
Миокардната исхемия може също да бъде резултат от фактори, влияещи върху състава на кръвта, като намален кислороден капацитет на кръвта, както се наблюдава при тежка анемия или повишени нива на карбоксихемоглобин. Последното може да е резултат от вдишване на въглероден оксид в затворена зона или от продължително пушене.
Амбулаторният мониторинг на ЕКГ показа, че тихата исхемия е често срещано явление сред пациенти с установена коронарна болест. Тя се появява най-често в ранните сутрешни часове и може да доведе до преходна микракардна контрактилна дисфункция. Точният механизъм (и) за тиха исхемия не е известен. Въпреки това, автономната дисфункция (особено при пациенти с диабет), по-високият праг на болка при някои индивиди и производството на прекомерни количества ендорфини са сред по-популярните хипотези.
Клинична картина
Стенокардията може да бъде доста болезнена, но много пациенти с ангина се оплакват от дискомфорт в гърдите, а не от действителна болка. Дискомфортът обикновено се описва като усещане за натиск, тежест, стягане, притискане, парене или задушаване. Освен дискомфорт в гърдите, ангинални болки могат да се наблюдават и в епигастриума (горен централен корем), гърба, областта на шията, челюстта или раменете. Това се обяснява с концепцията за насочена болка и се дължи на факта, че гръбначното ниво, което получава висцерално усещане от сърцето, едновременно получава кожни усещания от части от кожата, посочени от дерматома на гръбначния нерв, без способността да разграничи двете. 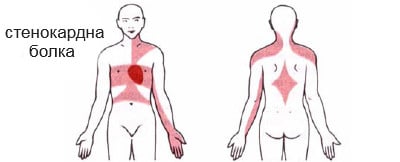 Типични места за насочена болка са ръцете (често вътрешната лява ръка), раменете и шията. Ангина обикновено се утаява от напрежение или емоционален стрес. Той се изостря от пълен стомах и от студени температури. Болката може да бъде придружена от задух, изпотяване и гадене в някои случаи. В този случай пулсът и кръвното налягане се увеличават. Стенокардната болка продължава около 1-5 минути и се облекчава от покой или нитроглицерин. Интензивността на болката не се променя с дишане, кашлица или промяна в позицията. Болката над мандибулата и под епигастриума рядко има ангинална природа. Болката в гърдите, продължила само няколко секунди, обикновено не е стенокардия.
Типични места за насочена болка са ръцете (често вътрешната лява ръка), раменете и шията. Ангина обикновено се утаява от напрежение или емоционален стрес. Той се изостря от пълен стомах и от студени температури. Болката може да бъде придружена от задух, изпотяване и гадене в някои случаи. В този случай пулсът и кръвното налягане се увеличават. Стенокардната болка продължава около 1-5 минути и се облекчава от покой или нитроглицерин. Интензивността на болката не се променя с дишане, кашлица или промяна в позицията. Болката над мандибулата и под епигастриума рядко има ангинална природа. Болката в гърдите, продължила само няколко секунди, обикновено не е стенокардия.
Вариантна форма на ангина - стенокардия на Принцметал - се среща при пациенти с нормални коронарни артерии или незначителна атеросклероза. Смята се, причинено от спазми на артерията. Среща се повече при по-млади жени.
Коиталната ангина, известна още като ангина Д'амур, е стенокардия вследствие на полов акт. По принцип е рядкост, освен при пациенти с тежка коронарна болест.
Диагноза
Лабораторни тестове
Лабораторните изследвания помагат да се установи възможна причина за исхемия на миокарда:
- Клиничен кръвен тест. Промените в резултатите от клиничен кръвен тест (понижаване на нивата на хемоглобин, изместване на левкоцитната формула и други) позволяват да се идентифицират съпътстващи заболявания (анемия, еритремия, левкемия и други), които провокират миокардна исхемия.
- Определяне на биохимични маркери за увреждане на миокарда. При наличието на клинични прояви на нестабилност е необходимо да се определи нивото на тропонин или креатин фосфокиназа в кръвта. Увеличението на нивото на тези показатели показва наличието на остър коронарен синдром, а не стабилна ангина пекторис.
- Биохимичен кръвен тест. Всички пациенти с ангина пекторис трябва да изследват липидния профил (общ холестерол, HDL, LDL и триглицериди), за да преценят сърдечно-съдовия риск и необходимостта от корекция. Нивата на креатинин също се определят за оценка на бъбречната функция.
- Оценка на кръвна захар. За идентифициране на диабета като съпътстваща патология при стенокардия, се оценяват нивата на глюкоза на гладно и се извършва тест за гликиран хемоглобин. Всеобщо приетият тест за толерантност към глюкоза е остарял.
- Ако има клинични признаци на дисфункция на щитовидната жлеза, се определя нивото на тиреоидните хормони в кръвта.
Електрокардиография
Електрокардиография в покой е полезна за оценка на лица с ангина пекторис. Въпреки това, резултатите са променливи сред пациентите. Приблизително 50% от пациентите с ангина пекторис имат нормални находки след ЕКГ в покой. Въпреки това, могат да се наблюдават аномалии като доказателства за предшестващ миокарден инфаркт, забавяне на интравентрикуларната проводимост, различни степени на атриовентрикуларен блок, аритмии или ST-T-вълнови промени.
По време на стенокарден пристъп, 50% от пациентите с нормални находки след ЕКГ в покой показват аномалии. Най-характерната промяна е 1 милиметър или по-голяма депресия на ST сегмента под основната линия, измерена на 80 милисекунди от точката J. Обратимото повишение на ST-сегмента възниква при ангина на Prinzmetal. Някои пациенти с коронарна болест могат да покажат псевдонормализация на отклоненията на ЕКГ ST-T-вълната в покой по време на епизоди на болка в гърдите.
ЕКГ мониторинг е първоначалната процедура за избор при пациенти без изходни аномалии на ST-сегмента или при които анатомичната локализация на исхемията не е съобразена. Обръща се внимание на следното:
- Хоризонталната или по-наклонена депресия на ST-сегмента от най-малко 1 mm, измерена на 80 милисекунди от точката J, се счита за характерната исхемична реакция.
- Депресията на ST-сегмент над 2 милиметра при ниско натоварване или продължава повече от 5 минути след прекратяване на упражнението и неуспех на кръвното налягане да се повиши или действително спад в кръвното налягане са признаци на тежка исхемична болест на сърцето и лошо прогноза.
- Бета-блокерите не се приемат за приблизително 48 часа преди стрес теста, когато е възможно. Пациентите с дигоксин и тези с хипертрофия на лява камера с нарушения в реполяризацията по-често показват положителни резултати. Стрес тестовете при упражнения имат по-ниска чувствителност и специфичност при жени.
- Фармакологични средства (добутамин, дипиридамол, аденозин) могат да се използват при пациенти, които не могат да се упражняват.
Амбулаторният мониторинг на ЕКГ може да се използва за диагностични цели при пациенти с гръдна болка, предполагащи ангина на Принцметал, но се използва предимно за оценка на честотата на тихата исхемия. Тихата исхемия е показана като независим предиктор на смъртността при пациенти с ангина пекторис.
Компютърно томографско сканиране
В сравнително последните години оценката на коронарния артериален калций чрез бърза компютърна томография стана по-популярна в клиничната практика за оценка на риска при пациенти с гръдна болка. Понастоящем електронно-лъчевата компютърна томография и мулти-детекторната компютърна томография са основните бързи методи за измерване на коронарния артериален калций. Съществуват обаче някои спорове относно полезността на този тест.
При асимптоматични пациенти анализът на данните от оценката на коронарния артериален калций при пациенти с междинен риск по Фреймингам разкрива, че при резултат от 400 или повече, 10-годишният риск за коронарна артериална болест на пациента би постигнал статус на еквивалент на риска, подобен на този, отбелязан при диабет или периферна артериална болест.
При симптоматични пациенти изключването на измерим коронарен артериален калций може да бъде ефективно средство преди предприемането на инвазивни диагностични процедури или приемане в болница.
Рентгенография на гръдния кош
Находките на рентгенография на гръдния кош обикновено са нормални при пациенти с ангина пекторис. Въпреки това, те могат да покажат кардиомегалия при пациенти с предишен миокарден инфаркт, исхемична кардиомиопатия, перикарден излив или остър белодробен оток. Калцификацията на коронарните артерии често корелира с основната болест на коронарната артерия.
Лечение

Основните цели на лечението на стенокардия са облекчаване на симптомите, забавяне на прогресирането на заболяването и намаляване на възможността за бъдещи събития, особено миокарден инфаркт и преждевременна смърт.
Промяна в начина на живот
Решаваща роля за постигането на първата цел играе промяна в начина на живот на пациента. Подобряването на прогнозата на заболяването може да бъде постигнато чрез следните мерки:
- Прекратяване на тютюнопушенето
- Умерена физическа активност
- Диета и загуба на тегло: ограничаване на приема на сол и наситени мазнини, редовна консумация на плодове, зеленчуци и риба.
Лечение на дислипидемия
Диетата е важна като начална терапия при пациенти с повишени нива на липидите, но според различни проучвания това не е достатъчно за намаляване на риска от сърдечно-съдови усложнения. Поради това се предписват лекарства, понижаващи липидите - статини. Целта на лечението е понижаване на общия холестерол или по-нисък и понижен LDL холестерол.
Антитромбоцитни средства
Ацетилсалициловата киселина в доза 75-150 милиграма/ден се предписва на всички пациенти със стенокардия за цял живот при липса на противопоказания. Дозата трябва да бъде минимално ефективна, тъй като с увеличаване на дозата рискът от развитие на стомашно-чревни странични ефекти (кървене, улцерогенност) се увеличава.
При наличие на противопоказания за ацетилсалицилова киселина може да се предпише клопидогрел, който в проучвания е показал по-голяма ефективност и по-рядко е причинил развитието на стомашно-чревно кървене. Въпреки това, високата цена на клопидогрел създава определени трудности. Доказано е също, че добавянето на езомепразол (80 милиграма/ден) към ацетилсалицилова киселина е по-добро от преминаването към клопидогрел за предотвратяване на повтарящи се язвени кръвоизливи при пациенти с пептична язва и съдови заболявания.
Бета-блокери
Бета-адренергичните блокиращи средства са ефективни за спиране на пристъпи на стенокардия и се препоръчва да се използват като лекарства от първа линия за облекчаване на ангинални епизоди. Антиангиналният им ефект се дължи на намаляване на миокардната кислородна потребност поради намаляване на сърдечната честота и кръвното налягане. Диастолата също се удължава и по този начин увеличава времето за кръвоснабдяване на исхемичните зони на миокарда. Най-предпочитани са кардиоселективните бета-блокери (има по-малка вероятност да причинят странични ефекти от неселективните), сред които най-широко използвани са метопролол, бизопролол и атенолол. В допълнение към симптоматичния ефект, бета-адренергичните блокери при коронарна болест на сърцето оказват значително влияние върху по-нататъшната прогноза на пациента: употребата им намалява риска от камерна фибрилация (основната причина за внезапна коронарна смърт) и инфаркт на миокарда (включително повторен).
Блокери на калциевите канали
Има 2 подгрупи на блокери на калциевите канали: недихидропиридинови производни (например верапамил и дилтиазем) и дихидропиридинови производни (например нифедипин и амлодипин). Механизмът на действие на тези подгрупи е различен, но всички те имат антиангинално действие и са ефективни при лечението на ангина пекторис. Всички блокери на калциевите канали се предписват под формата на удължени форми, които се приемат 1 път на ден. Дихидропиридиновите производни могат да се добавят към бета-блокери при пациенти, които не могат да постигнат желания ефект. Комбинацията от недихидропиридинови блокери на калциевите канали и бета-блокери не се препоръчва, тъй като това може да причини прекомерна брадикардия. Недихидропиридиновите блокери на калциевите канали могат да заменят бета-блокерите при наличие на противопоказания за целите на последните (например бронхиална астма, хронична обструктивна белодробна болест, тежка атеросклероза на долните крайници).
Нитрати
В момента се използват 3 лекарства от тази група: нитроглицерин, изосорбид динитрат и изосорбид мононитрат. При предписването на тези лекарства е необходимо да се знае, че нитратите се класифицират в лекарствени форми с кратко действие, умерено удължено действие (под 6 часа) и значително удължено действие (6-24 часа).
При стенокардия от функционален клас I се предписват нитрати с кратко действие (таблетки, капсули, аерозоли от нитроглицерин или изосорбид динитрат), които се приемат 5-10 минути преди очакваното физическо натоварване, за да се предотврати развитието на стенокардна атака. Ако пристъп на стенокардия не е спрян чрез прием на нитрати с кратко действие, е необходимо да се подозира инфаркт на миокарда или болка от некардиален характер.
При стенокардия от функционален клас II на сърдечно-съдов стрес-тест, в допълнение към нитратите с кратко действие, могат да се използват форми с умерено удължено действие. С ангина пекторис от III функционален клас се предписва изосорбид мононитрат (значително удължено действие). Приема се непрекъснато през целия ден, без период на нитрати от 5-6 часа (обикновено през нощта), за да се избегне поносимост към нитратите.
Със стенокардия от IV функционален клас пристъпите на стенокардия могат да се появят през нощта. В същото време, разширените форми на нитрати се предписват по такъв начин, че да се гарантира тяхното денонощно действие и по-често в комбинация с други антиангинални лекарства (например бета-блокери).
Други антистенокардни лекарства
Те се използват допълнително за поносимост към други традиционно предписани лекарства (бавни блокери на калциевите канали, блокери на бета-адренергични вещества, нитрати с продължително действие).
Никорандил е хибридно съединение, съдържащо активатор на АТФ-зависими калиеви канали и нитратни фрагменти. Лекарството разширява както стенотични, така и нестенотични коронарни съдове. Ефективността му като допълнително лекарство е доказана. Назначава се в доза от 20 милиграма два пъти на ден.
Ивабрадин е първият инхибитор на If-каналите със селективно и специфично действие, пулсиращо лекарство. За разлика от други лекарства, които намаляват сърдечната честота, ивабрадинът поддържа контрактилитета и диастолната функция на миокарда, без да влияе на електрофизиологичните параметри на сърцето, периферната съдова резистентност, въглехидратния и мастния метаболизъм и без да понижава кръвното налягане.
Триметазидин е метаболитно лекарство, което поддържа енергийния баланс и предотвратява развитието на йонни нарушения при исхемия. Триметазидинът също стимулира окисляването на глюкозата и действа като инхибитор на окисляването на мастни киселини. Ефективността е изключително ниска. Механизмът на неговото действие не е напълно изяснен.
Ранолазинът е селективен инхибитор на късен поток на натриеви йони, той забавя потенциално зависимото отделяне на калций от клетката и намалява отрицателния ефект върху кардиомиоцитите. Ранолазин в доза 500-1500 милиграма два пъти дневно или ранолазин с удължено освобождаване при доза от 750-1000 милиграма два пъти дневно, повишаване на поносимостта към упражнения и намаляване на пристъпите на стенокардия и миокардна исхемия, допълва симптоматичното лечение.
Хирургично лечение
Хирургичното лечение включва байпас на коронарна артерия или балонна ангиопластика и стентиране на коронарните артерии.
При извършване на байпас на коронарна артерия се поставя байпасен шънт между аортата и коронарната артерия. Автографът (собствените вени и артерии на пациента) се използва като шънт. Най-„надеждният“ шънт е шънтът от вътрешната гръдна артерия (байпас на коронарната артерия).
По-малко травматичен метод за хирургично лечение е балонна ангиопластика и стентиране, чийто смисъл е да се разшири засегнатата област на коронарната артерия със специален балон и да се имплантира специална метална структура - стент. Поради ниската си ефективност, балонна вазодилатация в чистата й форма (без последващо имплантиране на стент) днес практически не се използва. Имплантируемият стент може да бъде „гол“ (стент от голи метали) или да носи на повърхността си специално лекарствено вещество - цитостатик. Показанията за конкретен метод на хирургично лечение се определят индивидуално във всеки случай след задължителната коронарна ангиография.
Изображения: freepik.com
Видове Стенокардия МКБ I20
Симптоми и признаци при Стенокардия МКБ I20
ВсичкиЛечение на Стенокардия МКБ I20
- ACE инхибитори
- Ангиопластика
- Антикоагуланти
- Антихиперлипидемични средства
- Антихипертензивни лекарства
- Аспирин
Изследвания и тестове при Стенокардия МКБ I20
- C-реактивен протеин
- Електрокардиограма (ЕКГ)
- Ехокардиография
- Изследване на триглицериди и холестерол
- Компютърна томография (КТ)
- Коронарна ангиография (коронарография)
Продукти свързани със ЗАБОЛЯВАНЕТО
ВАЛИДОЛ таблетки 60 мг * 20 ФАРМАК
АСПИРИН ПРОТЕКТ таблетки 100 мг * 40 BAYER
ХИМАЛАЯ АБАНА таблетки * 30
АУРОНАЛ таблетки 10 мг * 30 ЕГИС
ТАЛИТОН таблетки 6.25 мг * 30 ЕГИС
ВАЗИЛИП таблетки 20 мг * 28 KRKA
ПРЕСИД таблетки 10 мг * 30 ТЕВА
АМЛОДИГАММА таблетки 10 мг * 30 WORWAG PHARMA
АМЛАТОР таблетки 20 мг / 10 мг * 30
КЛОПИДОГРЕЛ АКОРД таблетки 75 мг * 30
АТЕРОСТАТ таблетки 20 мг * 30 СТАДА
МАГНЕРИЧ таблетки 500 мг * 60 ТЕВА
Библиография
https://ru.wikipedia.org/wiki/%D0%A1%D1%82%D0%B5%D0%BD%D0%BE%D0%BA%D0%B0%D1%80%D0%B4%D0%B8%D1%8F
https://emedicine.medscape.com/article/150215-treatment
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4700909/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6523058/
https://en.wikipedia.org/wiki/Angina
ЗАБОЛЯВАНЕТО е свързано към
- Сърце
- КП № 25 ДИАГНОСТИКА И ЛЕЧЕНИЕ НА НЕСТАБИЛНА ФОРМА НА АНГИНА ПЕКТОРИС С ИНВАЗИВНО ИЗСЛЕДВАНЕ
- периндоприл и бисопролол | ATC (C09BX02)
- КП № 16 ДИАГНОСТИКА И ЛЕЧЕНИЕ НА НЕСТАБИЛНА ФОРМА НА АНГИНА ПЕКТОРИС/ОСТЪР МИОКАРДЕН ИНФАРКТ БЕЗ ИНВАЗИВНО ИЗСЛЕДВАНЕ И/ИЛИ ИНТЕРВЕНЦИОНАЛНО ЛЕЧЕНИЕ
- КП № 26 ДИАГНОСТИКА И ЛЕЧЕНИЕ НА НЕСТАБИЛНА ФОРМА НА АНГИНА ПЕКТОРИС С ИНТЕРВЕНЦИОНАЛНО ЛЕЧЕНИЕ




Коментари към Стенокардия МКБ I20