Трансплантация на стволови клетки
Онкологичните заболявания (неоплазми, доброкачествени и злокачествени новообразувания) показват тревожна тенденция за повишение на честотата в световен мащаб, като засягат в еднаква степен представителите на двата пола, без съществени разлики във възрастта.
Разработването на нови терапевтични схеми е в основата на предприетите мерки за овладяване на повишената заболеваемост на населението.
Много от методите на лечение на неоплазмите са твърде агресивни и водят до многобройни и тежки нежелани реакции, влошавайки допълнително качеството на живот на пациентите. Много от тях водят до постигане на така желаната ремисия, други показват по-нисък успех.
При избора на лечение (химиотерапия, лъчетерапия, трансплантация на стволови клетки) е необходим индивидуален подход, съобразен с вида и тежестта на заболяването на пациента, общото му здравословно състояние, възрастта, някои физиологични особености, рисковете при провеждане на терапията.
За постигане на оптимален ефект от химиотерапията е необходимо приложение на по-високи дози, които водят до увреждане на здравите клетки на хемопоезата и лимфообращението на болния, което крие рискове от развитие на различни усложнения (анемия, тромбоцитопения, левкопения).
Трансплантацията на стволови клетки след високодозова химиотерапия значително подобрява състоянието на болния и прогнозата, тъй като снабдява организма с така необходимите му стволови клетки, които от своя страна се диференцират (развиват, узряват) в различни клетки на хемопоезата и левкопоезата.
Какво представляват стволовите клетки?
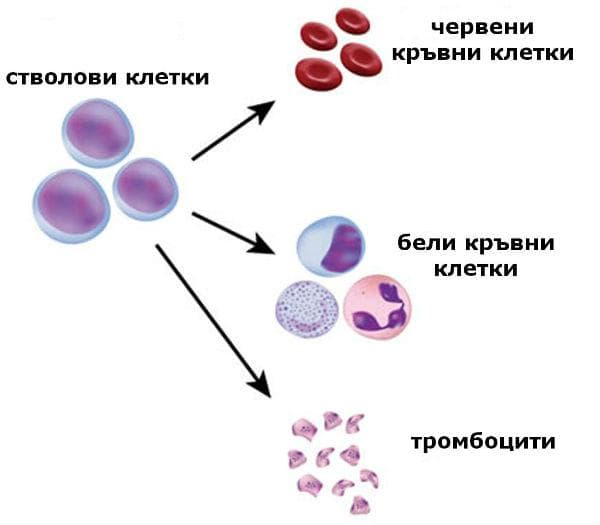
Стволовите клетки са родоначални клетки на така наречените хемопоетични клетки, които се делят и диференцират (развиват, узряват) в клетките от всички кръвни линии. Те присъстват в нисък процент в костния мозък, откриват се също в периферната кръв и в кръв от пъпна връв.
Стволовите клетки дават началото на трите основни вида кръвни клетки (червени кръвни клетки, бели кръвни клетки, тромбоцити), всички от които изпълняват изключително важни за организма функции:
- червени кръвни клетки (еритроцити): пренасят кислород от белите дробове до всички клетки в тялото и пренасят въглероден диоксид до белите дробове, който се ексхалира (издишва). При нисък брой на червените кръвни клетки съществуват условия за развитие на анемия и всички свързани с нея симптоми (лесна уморяемост, слабост, бледа кожа и лигавици, сърцебиене, задух)
- тромбоцити: този вид кръвни клетки участват в процесите на кръвосъсирване и коагулация, като при намаляване на техния брой съществува риск от кървене при минимална травма, лесно посиняване след незначителен удар, а при драстичен спад на техния брой съществува риск от спонтанно кървене, представляващо потенциално животозастрашаващо състояние (при спонтанно кървене в стомашно-чревния тракт, мозъка, белите дробове)
- бели кръвни клетки (левкоцити): включват различни видове клетки (лимфоцити, моноцити, неутрофилни гранулоцити, базофилни гранулоцити, еозинофилни гранулоцити), които се характеризират като клетки на имунната система и осъществяват защита на организма срещу въздействието на различни екзогенни и ендогенни фактори. При техния дефицит се наблюдава повишен риск от развитие на инфекции, включително и опортюнистични (причинени от собствените микроорганизми, нормално обитаващи тялото ни)
При редица заболявания и видове терапия (например след химиотерапия, радиотерапия) се наблюдава драстичен спад на различните редици кръвни клетки, в резултат от което се развиват различни увреждания.
Трансплантацията на стволови клетки снабдява организма с така необходимите му източници за производство на кръвни клетки, като в рамките на няколко седмици (средно около шест) се наблюдава подобрение в техните нива.
Стволовите клетки се извличат от костния мозък, периферната кръв или от пъпната връв. При извличането им от пъпната връв се получават по-малки количества, които обикновено не са достатъчни за лечение на възрастни пациенти и се използват предимно в педиатрията.
Стволовите клетки на всеки отделен човек показват някои характерни и уникални особености, които е необходимо да се съобразят при извършване на трансплантация на стволови клетки. Разликите се дължат на определени протеини в белите кръвни клетки, известни като човешки левкоцитни антигени (human leukocyte antigens, HLA).
Колкото по-големи са разликите между донора и реципиента, толкова по-големи рискове съществуват за неуспех от терапията и развитие на различни по тежест нежелани ефекти.
Видове трансплантация на стволови клетки
В зависимост от източника на стволовите клетки (собственият организъм, близък роднина, непознат донор) се различават следните основни видове трансплантация:
- автоложна трансплантация: осъществява се трансплантация на стволови клетки, взети от самия пациент (неговите собствени), като клетките се вземат от костния мозък или периферната кръв, след което се провежда високоинтензивната химиотерапия, последвано от трансплантация на клетките. Процедурата крие ниски рискове от нежелани ефекти, тъй като на практика не съществуват различия между стволовите клетки (донорът и реципиентът са едни и същи) и в някои случаи тази терапия е изключително ефективна. Основните рискове от тази терапия са свързани с възможността заедно със стволовите клетки да са взети и туморни клетки, което да доведе до рецидив и поява на неоплазията
- алогенна трансплантация: осъществява се трансплантация на чужди стволови клетки, като се търсят донори с малки различия в човешките левкоцитни антигени. С най-висок процент съвпадение са братя и сестри на реципиента, но са възможни съвпадения и с непознати донори. Основните рискове при алогенна трансплантация са свързани с развитие на реакция на отхвърляне на присадката и различни по тежест нежелани ефекти, дължащи се на различията между клетките на донора и реципиента
- сингенна трансплантация: трансплантация на стволови клетки от близнак или тризнак на реципиента. При възможност това е най-добрият вариант, показващ изключително висока успеваемост, тъй като стволовите клетки са напълно идентични и в клетките на донора липсват неопластични клетки, съответно рискът от появата на неоплазията е нищожен, какъвто е и рискът от реакция на отхвърляне на присадката
Изборът на автоложна, алогенна или сингенна трансплантация се определя в зависимост от заболяването (вид, тежест, наличие на усложнения) на пациента, наличието на подходящ донор, някои индивидуални особености, както и съотношението риск и полза между приложението на различните видове трансплантация.
Кога е необходима трансплантация на стволови клетки?
Лечението чрез трансплантация на стволови клетки се назначава след обстоен преглед и разпит на пациента, подробни изследвания, лабораторна и образна диагностика. Въпреки многобройните рискове, които крие, този тип терапия се оказва единствена възможност при много пациенти с онкологични заболявания, главно засягащи левкопоезата и хемопоезата.
Прилага се при липса на ефект от приложените към момента терапевтични схеми, химиотерапия, лъчетерапия, като при по-млади пациенти в някои случаи представлява по-добрата алтернатива на химиотерапията и лъчелечението.
Решението за провеждане на подобна терапия се съгласува между отделните специалисти с пациента, като се назначава при очакване на многократно по-големи ползи за здравословното състояние на болния в сравнение с рисковете, свързани с процедурата.
За постигане на оптимален ефект е необходимо съобразяване с индивидуалните особености на пациента, наличието на подходящ донор (в случай, че се касае за алогенна трансплантация), възраст и общо здравословно състояние на болния, вид, тежест и стадий на основното заболяване, наличие на други подлежащи увреждания.
Млади пациенти, при които могат да се приложат други методи на лечение, отличаващи се с по-висока безопасност по отношение на дългосрочната прогноза от странични ефекти, е необходимо внимателно да обсъдят със своите лекари възможностите за лечение, тъй като след провеждане на трансплантацията често се наблюдават репродуктивни нарушения (промяна или липса на менструален цикъл при жените, увреждане на качеството и броя на сперматозоидите при мъжете).
Най-често трансплантация на стволови клетки се назначава при злокачествени новообразувания на лимфната, кръвотворната и сродните им тъкани и по-конкретно при:
- Миелодиспластични синдроми
- Периферен Т-клетъчен лимфом
- Остра лимфобластна левкемия
- Остра миелобластна левкемия
- Хронична лимфоцитна левкемия
- Хронична миелопролиферативна болест
- Други и неуточнени Т-клетъчни лимфоми
- Левкемия, неуточнена
Необходимо е дългосрочно проследяване на пациентите, мониториране на лабораторните показатели и клетките на белия и червения кръвен ред, профилактични прегледи за намаляване на рисковете от дългосрочни нежелани ефекти, свързани с лечебния метод.
Основната цел на терапията е установяване на ремисия (липса на активност на неопластичния процес, съответно липса на клинични, лабораторни и образни белези и симптоми), както и пълно излекуване (при определени форми).
Възможни рискове и странични (нежелани) ефекти след трансплантация на стволови клетки
Процедурата сама по себе си крие рискове от изявата на различни по тежест странични ефекти, които в зависимост от времето, след което се проявяват, се подразделят на остри (в рамките на няколко дни до няколко седмици след процедурата) и хронични (след дълъг период от време от провеждането на процедурата).
Някои от реакциите са характерни, очаквани във връзка с естеството на манипулацията и се развиват обикновено в рамките на първите няколко месеца (до три), докато други могат да се развият години след провеждане на манипулацията и засягат важни органи и системи.
Най-често наблюдаваните в клиничната практика нежелани ефекти след провеждане на трансплантация на стволови клетки включват:
- гадене и повръщане: в редица случаи стандартно използваните лекарства (антиеметици) не водят до желания ефект и е необходимо комбинирането им за овладяване на симптомите, във връзка с което се препоръчва ефективна профилактика преди процедурата с подходящи средства
- инфекции: в първите шест седмици след процедурата (докато не се формират новите бели кръвни клетки) организмът е изложен на повишен риск от инфекция с различни причинители (бактерии, вируси, гъбички), като банални за здравия човек инфекции могат да доведат до сериозни увреждания при трансплантираните пациенти. Необходим е постоянен мониторинг на пациентите и приложение на подходящи медикаменти (антибиотици, антивирусни средства, противогъбични лекарства) при първите симптоми на инфекцията. Поради тези съображения е необходимо стриктно спазване на строг хигиенен режим
- възпаление в устната кухина: често срещан нежелан ефект е развитието на мукозит, който отшумява в рамките на десет дни, но е свързан с неприятна болка в устната кухина, трудности при преглъщане, затруднения при прием на храна и напитки
- кървене: във връзка с ниския брой на тромбоцитите през първите няколко седмици се наблюдава лесно кървене (възможно е и спонтанно кървене, което крие сериозни рискове), лесно посиняване на мястото на поставените инжекции, кървене от носа, венците
- интерстициален пневмонит: състоянието представлява вид възпаление на белите дробове, което се проявява в първите сто дни след трансплантацията и налага необходимото лечение
- остра реакция на присадката срещу гостоприемника: наблюдава се при алогенна трансплантация, когато имунната система на реципиента възприема стволовите клетки на донора като чужди и ги атакува. Развива се 10 до 90 дни след трансплантацията и се наблюдава при всеки трети пациент (по различни данни честотата може да достигне 50 процента). По-често се наблюдава при възрастни пациенти с големи разлики между донора и реципиента. Протича с обрив, зачервяване и парене по кожата на дланите и стъпалата, гадене, повръщане, иктер (жълтеница), редукция на теглото и други, като при своевременно овладяване (лечение с кортикостероиди, моноклонални антитела, метотрексат, циклоспорин) реакцията преминава, но при някои пациенти може да протече тежко и да завърши летално, което налага повишена бдителност от страна на медицинските специалисти и възможност за бърза реакция при наличие на първите прояви
- хронична реакция на присадката срещу гостоприемника: развива се 90 до 600 дни след трансплантацията на стволови клетки и протича с полиморфни прояви, включващи най-често обрив, кожни промени, диария, липса на апетит, болка в корема, жълтеница, киселини и диспепсия, задух, инфекции и други
- отхвърляне на присадката: наблюдава се по-често при големи различия между донора и реципиента, като стволовите клетки не достигат до крайната си цел (костния мозък) и съответно не се диференцират. Реакцията крие сериозни рискове от кървене, инфекции и влошаване на общото състояние, поради което е необходимо да се подозира при всички пациенти, при които не се наблюдава подобрение на хематологичните лабораторни показатели три до четири седмици след процедурата
- чернодробно увреждане: наблюдават се различни по тежест увреждания на черния дроб, които са по-чести при алогенна трансплантация, особено при възрастни хора
- репродуктивни нарушения: след процедурата във връзка с високите дози химиотерапия пациентите не могат да имат деца във връзка с увреждане на половите жлези
- рецидив на първичната неоплазма: целта на терапията е излекуване или постигане на ремисия, но в някои случаи се наблюдава рецидив на неоплазмата, като може да се прояви няколко месеца или няколко години след процедурата
- поява на вторични неоплазми: рискът е по-висок след алогенна трансплантация, като се наблюдават различни В-клетъчни лимфоми, миелодисплазия, неоплазми, засягащи щитовидната жлеза, кожата, мозъка, черния дроб, скелета и други, които в значителна степен влошават прогнозата и намаляват терапевтичните възможности
Необходимо е предварително обсъждане с пациентите за възможните рискове и нежелани ефекти, тъй като тяхното предвиждане е трудно, въпреки че се наблюдават по-често при големи несъответствия между донор и реципиент при алогенна трансплантация, но зависят и от редица индивидуални фактори.
Преди да направим избора за лечение чрез трансплантация на стволови клетки
Подобен избор е изключително важен и оказва влияние в дългосрочен план върху здравословното ни състояние, във връзка с което е необходимо изключително внимателно да премислим всички възможни ползи и рискове и да ги обсъдим с лекуващия лекар.
Необходимо е всеки пациент да направи равносметката за себе си, отговаряйки си на няколко основни въпроса:
- Има ли други алтернативни на лечение?
- Безопасна ли е трансплантацията на стволови клетки? Какви рискове крие?
- Каква е успеваемостта на процедурата при пациенти с моето заболяване?
- Ще ми трябва ли допълнителна терапия след трансплантацията на стволови клетки?
- Ще мога ли да се върна към обичайните се дейности (поддържане на дома, работа, хобита)?
- Ще мога ли да имам деца?
- Какъв е рискът от завръщане на неоплазмата въпреки трансплантацията на стволови клетки?
- Какво ще предприемем в случай, че трансплантацията не доведе до желания ефект?
- Колко ще трябва да заплатя за процедурата? Поема ли се някакъв процент от здравната каса?
Като цяло за постигане на желаните резултати се препоръчва предприемане на манипулацията при запазено и добро общо състояние на пациента, в ранните стадии на болестта и липсата на сериозни усложнения.
Наличието на тежки органни увреждания, близки и далечни метастази значително влошава очакваните резултати от манипулацията и намалява нейната ефективност.
Доверете се на специалист (екип от специалисти), с който открито да споделите очакванията и притесненията си и да получите реалистична оценка на стадия на болестта и терапевтичните възможности.

Заболявания, при които се прилага лечението Трансплантация на стволови клетки
- Други и неуточнени Т-клетъчни лимфоми
- Други първични тромбоцитопении
- Левкемия, неуточнена
- Миелодиспластични синдроми
- Множествена склероза
- Периферен Т-клетъчен лимфом
Продукти свързани със СТАТИЯТА
АЛОКСИ БАЛСАМ ЗА ОБЕМ И ЖИЗНЕНОСТ 300 мл
АЛОКСИ БАЛСАМ ЗА ОБЕМ И ЖИЗНЕНОСТ 1000 мл
АЛОКСИ ШАМПОАН ЗА ОБЕМ И ЖИЗНЕНОСТ 300 мл
ПИРИН ДРИЙМ КОМПЛЕКС ХИДРАТИРАЩ ДНЕВЕН КРЕМ ЗА ЛИЦЕ 50 мл.
ПИРИН ДРИЙМ КОМПЛЕКС СУПЕР ХИДРАТИРАЩ ДНЕВЕН КРЕМ 50 мл
ЛАЙФ ЕКСТЕНШЪН X-R SHIELD СПИРУЛИНА, МАТОЧИНА + ГИНКО БИЛОБА капсули * 90
Библиография
https://www.cancer.net/navigating-cancer-care/how-cancer-treated/bone-marrowstem-cell-transplantation/what-stem-cell-transplant-bone-marrow-transplant
http://www.cancer.ca/en/cancer-information/diagnosis-and-treatment/stem-cell-transplant/?region=on
https://www.cancer.org/treatment/treatments-and-side-effects/treatment-types/stem-cell-transplant/why-stem-cell-transplants-are-used.html
http://www.cancerresearchuk.org/about-cancer/cancer-in-general/treatment/bone-marrow-stem-cell-transplants/stem-cell-transplants
https://www.webmd.com/cancer/features/stem-cell-transplant-types#1
https://www.macmillan.org.uk/information-and-support/treating/stem-cell-and-bone-marrow-transplants
https://www.medicalnewstoday.com/articles/318091.php








Коментари към Трансплантация на стволови клетки