Hallux valgus (придобит) МКБ M20.1
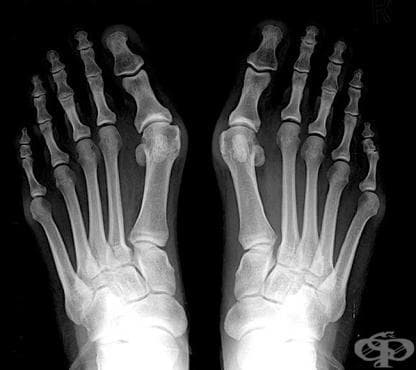
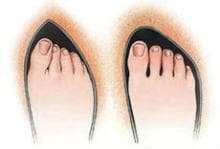
Деформацията, при която е налице медиално (в посока навътре) отклонение (девиация) на първата метатарзална (предноходилна) кост и латерална (в посока навън) девиация на палеца (големият пръст) на крака, се нарича hallux valgus, известна още и като бунион.
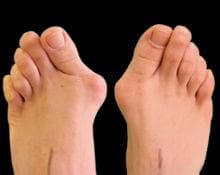 Палецът започва да сочи навън /десният надясно - левият наляво/, а костта зад палеца, (първа метатарзална кост), се насочва навътре и между нея и палеца се образува ъгъл, отворен навън.
Палецът започва да сочи навън /десният надясно - левият наляво/, а костта зад палеца, (първа метатарзална кост), се насочва навътре и между нея и палеца се образува ъгъл, отворен навън.
Състоянието най-често се представя с издатина по вътрешната страна на големия пръст, но често тази деформация погрешно бива означавана като нарастване на кост или тъкан около ставата, намираща се в основата на палеца ("кокалче на палеца на крака").
Терминология
Терминът "hallux valgus" идва от латински език, като "hallux" означава "палец на крака", докато с "valgus" се означава деформация, при която е налице изкривяване на кост или става в латерална посока, т.е. в посока навън от срединната линия на тялото.
Епидемиология
Въпреки че халукс валгус е често срещано състояние, честотата на това заболяване не е документирана точно. На разположение са сравнително малко проучвания, като голяма част от информацията включва емпирични данни, които са базирани на наблюдения върху пациенти с този проблем.
Според данни от проучването, проведено от Националeн център за здравна статистика (National Center for Health Statistics), това състояние засяга 1% от възрастните в САЩ.
Друго проучване е установило, че честотата се увеличава с възрастта, като hallux valgus (придобит) се наблюдава при 3% от лицата на възраст 15-30 години, в 9% от хората между 31 и 60-годишна възраст и при 16% от тези, които са над 60 години.
Заболяването се наблюдава по-често при жени, отколкото при мъже, като съотношението варира от 2:1 до 4:1.
Засега няма окончателни доказателства за расова предразположеност към това състояние.
Етиология
 Съществуват разногласия между медицинските специалисти във връзка с причините за възникване на бунионите — според някои автори hallux valgus възниква главно в резултат на продължителното носене на обувки, особено плътно прилепнали обувки със заострен връх.
Съществуват разногласия между медицинските специалисти във връзка с причините за възникване на бунионите — според някои автори hallux valgus възниква главно в резултат на продължителното носене на обувки, особено плътно прилепнали обувки със заострен връх.
Други специалисти обаче, противно на общоприетото мнение, смятат, че тази деформация е резултат от генетични фактори, като тесните отпред обувки на висок ток или плътно прилепналите обувки не водят до халукс валгус, а само усложняват вече възникнала деформация. Тоест, ако е налице hallux valgus, такива обувки поддържат палеца на крака в абдукция (отведен навън от срединната равнина на тялото), като по този начин причиняват механично разтягане и изместване на медиално разположените меки тъкани.
Освен това тесните обувки могат да причинят болка в подутината, наблюдаваща се в основата на големия пръст, и прищипване на нерв.
Интересно е да се отбележи, че това заболяване не съществува у народите, които не носят обувки.
Бунионите възникват, когато се окаже натиск върху медиалната (вътрешната) страна на палеца, който го изкривява в посока навън към, а понякога под или над другите пръсти (ангулация).
При този натиск тъканите около ставата се подуват и стават чувствителни, като това състояние може да доведе до болезнено движение в ставата или проблеми при носене на обувки.
Самата издатина отчасти е резултат от подуването на бурсата (малка торбичка, изпълнена със ставна (синовиална) течност, която омекотява движенията между костите, сухожилията и другите тъкани) или осификация (вкостяване) на метатарзофалангеалната става (ставата между костите на пръстите (фаланги) и предноходилните кости).
Развитието на халукс валгус е свързано с разнообразни етиологични фактори, включително:
- биомеханични
- травматични
- метаболитни
Най-често срещаната етиологична причина е биомеханичната нестабилност, дължаща се на различни анатомични отклонения.
Артритни/метаболитни състояния
Артритните/метаболитни състояния, които могат да доведат до hallux valgus (придобит), включват:
- подагрозен артрит;
- ревматоиден артрит;
- псориатичен артрит;
- заболявания на съединителната тъкан, като например синдром на Елерс-Данлос (Ehlers-Danlos), синдром на Марфан (Marfan), хлабави и податливи на разтягане лигаменти (връзки);
Невромускулни заболявания
Невромускулните заболявания, които могат да доведат до hallux valgus, са:
Травматични състояния
Травматичните състояния, които могат да доведат до Hallux valgus (придобит), включват:
- неправилно зарастване на счупена кост;
- вътреставни увреждания;
- мекотъканни травми;
- изкълчвания;
Структурни деформации
Структурните деформации, водещи hallux valgus, биват:
- наличие на неравна повърхност на става или метатарзална кост;
- повдигане нагоре (дорзифлексия) на първа метатарзална кост — metatarsus primus elevatus;
- външна торзия (усукване) на тибията (голям пищял);
- genu varum или valgum;
- феморална ретроторзия (деформация на горната част на фемура (бедрената кост), дължаща се на контрактура на група мускули на бедрото);
По време на ходене палецът на крака, както и останалите пръсти, като цяло остават успоредно разположени на надлъжната ос на стъпалото, независимо от степента на абдукция (отвеждане) или пронация (завъртане навътре) на предната част на стъпалото. Причината за това е едновременното придърпване на адукторни, екстензорни (разгъващи) и флексорни (сгъващи) сухожилия.
Клинична картина
Даден пациент може се представи с неакутна (неостра, невнезапна) начална поява на дълбока или силна болка в първата метатарзофалангеална става по време на ходене, като състоянието се влошава при извършването на определени дейности.
Тази проява насочва към дегенерация на интраставния (вътреставния) хрущял.
Пациентът може също да се оплаче и от болка в главата на метатарзалната кост, което е резултат от дразнене от обувката, като болезненото чувство намалява, когато обувките се събуят. Тази проява е индикация за повърхностна болка в областта на издатината.
Често, и двете болкови форми прогресират и се задържат в продължение на много години.
Възможно е увеличаване на честотата и продължителността на болката, като активните движения могат да я влошат, а освен това е възможно пациентите да се оплачат от скорошно значително увеличение на размера на деформацията.
В някои случаи е възможно оплакванията да се дължат на травма или възпалителен артрит.
Други възможни прояви на заболяването включват пареща болка или изтръпване по дорзалната (горната) повърхност на hallux valgus, което насочва към неврит (в резултат на заклещване на нерва) на медиалния кожен нерв, преминаващ по горната повърхност на стъпалото.
Диагноза
 Диагнозата при hallux valgus се поставя от лекуващия ортопед въз основа на подробно снета анамнеза и физикално изследване.
Диагнозата при hallux valgus се поставя от лекуващия ортопед въз основа на подробно снета анамнеза и физикално изследване.
При пациентите могат да са налице различни начални клинични прояви на заболяването, поради което правилно снетата анамнеза има много голямо значение.
Физикалното изследване (прегледа) включва оценка на състоянието на пациента по системи:
- сърдечно-съдова
- нервна
- опорно-двигателна
- кожа
Оценката на опорно-двигателната система може да бъде разделена на две части:
- определяне на етиологията;
- оценка на възникналата патология (или вече налична деформация);
Правилното изпълнение на тези два компонента е от съществено значение при назначаването на максимално полезно и успешно лечение, независимо дали става въпрос за консервативно или хирургично.
Определяне на етиологията
Ако са налице неврологични оплаквания, системен артрит или колагенна васкуларна (съдова) болест, необходимо е допълнителна информация за тези състояния.
Ако нито едно от тези състояния не е налице, вниманието трябва да се насочи към оценка на биомеханиката на тялото, което включва оценка на определени особености, някои от които или всички могат да допринесат за развитието на hallux valgus:
- вътрешна или външна ротация на тазобедрената става;
- genu valgum или genu varum;
- тибиална торзия (усукване на големия пищял навътре);
- дорзифлексия (сгъване в посока нагоре) на глезенната става;
- обем на движенията (ОД) в субталарната (между петната и скочната кост) става;
- обем на движенията в трансверзо-тарзалната (напречно-ходилната; Шопартова) става;
- неутрална позиция на стъпалото;
- изкривявания навън или навътре от срединната линия на тялото (валгус/варус) на предната част на стъпалото;
Оценка на възникналата патология
Оценката на възникналата патология може да бъде разделена на:
- оценка при покой (крайникът е повдигнат), когато стъпалата не са натоварени от телесната маса;
- оценка в изправено положение, когато съответният крайник е натоварен от тежестта на тялото;
1. Оценка при покой:
Позицията на палеца в трансверзалната (хоризонталната) равнина се преценява спрямо разположението му към втори пръст на крака, като са възможни няколко варианта:
- палец, разположен върху втория пръст;
- втори пръст, разположен върху палеца;
- двата пръта са разположени много близо един до друг;
- липса на контакт между палец и втори пръст;
Страничното отклонение (латерална девиация) на палеца може да е резултат от сублуксация (непълно разместване на ставните повърхности) на метатарзофалангеалната става или структурни изменения в палеца.
Обемът на движение на първата метатарзофалангеална става се преценява според няколко фактора:
- максимален обем на движение — нормалната дорзифлексия (сгъване нагоре) е 65-75 градуса, а плантарната (сгъване надолу) флексия е под 15 градуса;
- наличие на болка или крепитации (пукане) при движение в ставата, което насочва към вътреставна дегенерация на хрущяла. Болка без крепитация предполага синовит;
- ос на движение — степента на странично изместване на палеца е показател за тежестта на латералната контрактура (ограничено движение) на меките тъкани;
 Често при прегледа се установяват и придружаващи деформации, например деформация тип пръст-чукче (втори пръст на крака се изкривява нагоре) или плоскостъпие — гъвкаво или ригидно (неподвижно) плоско стъпало.
Често при прегледа се установяват и придружаващи деформации, например деформация тип пръст-чукче (втори пръст на крака се изкривява нагоре) или плоскостъпие — гъвкаво или ригидно (неподвижно) плоско стъпало.
Нестабилността на втория пръст на крака може да доведе до по-бърза прогресия на hallux valgus, като причината за това е, че вторият пръст не действа като подходяща странична опора.
2. Оценка при натоварване на стъпалата:
Значение имат следните особености:
- позиционно нарастване на отклонението на палеца в трансверзалната (хоризонталната) и фронталните равнини;
- нарастване на издатината по вътрешната страна на големия пръст;
- засилена контрактура на дългото екстензорно сухожилие на палеца;
- дорзифлексия на първата метатарзофалангеална става;
Образни и лабораторни методи за изследване
В помощ на диагнозата на халукс валгус влизат различни методи за изследване:
Образна диагностика:
Рентгенографията е стандартното средство за оценка на ставната патология и измерването на ъгловата деформация.
Други методи за образна диагностика обикновено не помагат при определянето на степента на деформация или оценка на състоянието на ставата.
Въпреки това, едно допълнително изследване — сцинтиграфия с хидроксиапатит, белязан с технеций 99м — спомага за изключване на остеомиелит, ако е налице улцерация (разязвяване) и ако рентгенографските открития не са убедителни.
Лаборатрони изследвания:
Лабораторните изследвания по принцип не се използват рутинно. Въпреки това, ако има съмнение за системно или метаболитно заболяване, могат да се назначат изследвания, чрез които да се определи етиологията или активността на дадено заболяване.
Показателите, които най-често се определят, са:
- пикочна киселина;
- скорост на утаяване на еритроцитите (СУЕ);
- С-реактивен протеин;
- антинуклеарни антитела;
- ревматоиден фактор;
Лечение
За да се избере подходящо лечение, необходимо е подробно физикално изследване, с цел да се определи етиологията и вида на деформацията.
Консервативно лечение
Консервативното лечение на бунионите включва:
- подходящи обувки
- различни ортези
- почивка
- лед
- медикаменти
Могат да се приложат различни възглавнички, подложки, вложки и други ортотични средства и упражнения, които значително могат да облекчат симптомите и да подобрят подвижността на ходилото.
Нехирургичната терапия обаче е насочена към етиологичния фактор, но не е ефективна при хрущялните, костните и мекотъканните деформации.
Това е и причината повечето неоперативни терапии да са насочени към облекчаване на симптомите.
 Трябва да се обмисли използването на обувки с по-широка предна част, тъй като широките обувки премахват натиска върху издатината.
Трябва да се обмисли използването на обувки с по-широка предна част, тъй като широките обувки премахват натиска върху издатината.
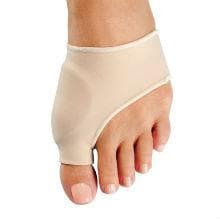 Използването на подложки (padding) и страпинг (ластични структури, които придържат ходилото в анатомично положение) имат ограничен успех в дългосрочното решение на въпроса, като се прилагат само за облекчаване на болката при носене на обувки или намаляване натиска върху пръстите.
Използването на подложки (padding) и страпинг (ластични структури, които придържат ходилото в анатомично положение) имат ограничен успех в дългосрочното решение на въпроса, като се прилагат само за облекчаване на болката при носене на обувки или намаляване натиска върху пръстите.
 Въпреки това, при възрастни индивиди тези два метода могат да се окажат най-добрите варианти, ако хирургичната корекция е противопоказана поради медицински съображения.
Въпреки това, при възрастни индивиди тези два метода могат да се окажат най-добрите варианти, ако хирургичната корекция е противопоказана поради медицински съображения.
Нестероидни противовъзпалителни средства (НСПВС) и физикална терапия могат да се използват за облекчаване на остри, епизодични възпалителни процеси, но няма доказателства, които да подкрепят продължителната физикална терапия при hallux valgus.
Инжекции с кортикостероиди също могат да бъдат полезни при остри възпалителни състояния на първата метатарзофалангеална става.
 Използването на ортезни средства подпомага коригирането на биомеханиката на стъпалото, като ортезите могат да облекчат симптоматичните буниони, въпреки че при стъпалото и първата метатазофалангеална става е необходимо да се запази някаква степен на гъвкавост.
Използването на ортезни средства подпомага коригирането на биомеханиката на стъпалото, като ортезите могат да облекчат симптоматичните буниони, въпреки че при стъпалото и първата метатазофалангеална става е необходимо да се запази някаква степен на гъвкавост.
Гъвкавостта е необходима, тъй като позволява чрез ортопедични средства (ортези) да се конфигурират ставите на стъпалото по такъв начин, че да се намали деформацията, да се постигне необходимата стабилност, а по този начин и облекчение на симптомите.
Ригидните деформации могат да се коригират само хирургически, защото при тях ставите не могат да се манипулират по друг начин.
Хирургично лечение
Ако деформацията е тежка или когато е желателна корекция на състоянието и ако консервативните средства не дадат резултат, се прилагат хирургични методи за лечение. Описаните оперативни методи са стотици.
Основните съображения при избор на оперативна техника са следните:
- премахване на издатината;
- реалиниране /подравняване/ на костите, за да се изправи оста на палеца;
- балансиране на силите, така че деформацията да не се повтаря;
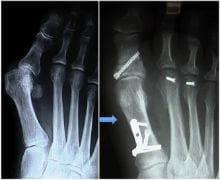 Хирургичните процедури са разработени и предназначени за коригиране на разнообразни патологии, които евентуално могат да доведат до развитието на бунион.
Хирургичните процедури са разработени и предназначени за коригиране на разнообразни патологии, които евентуално могат да доведат до развитието на бунион.
Така например операцията може да бъда насочена към:
- отстраняване на необичайно уголемена първа метатарзална кост;
- подравняване на първата метатарзална кост спрямо съседната метатарзална кост;
- изправяне на палеца спрямо първата метатарзална кост и съседните пръсти;
- подравняване на ставните хрущялни повърхности на големия пръст;
- коригиране на артритните изменения, засягащи ставата на палеца;
- репозициониране на сезамовидните кости на стъпалото;
- скъсяване, удължаване, повдигане или снишаване на първата метатарзална кост;
- съединяване на две успоредно разположени дълги кости една с друга посредством синдесмоза (фиброзно свързване);
Изправянето на оста на палеца при по-тежките случаи може да изисква остеотомия /прерязване на костта/. Решението зависи от ъгъла, сключен между първа и втора метатарзална кост, който нормално е 9-10°. Ако се надхвърлят 13 градуса, остеотомията е уместна, за да се получи добро алиниране /изправяне/ на оста на палеца.
Една от най-важните части на операциите е регулиране на динамичния баланс. Това става чрез мускулни транспозиции. Преместват се мускули от едно място на друго, с цел да се преформират мускулните сили така, че да действат в посока на преодоляване на деформацията. След извършване на пълна оперативна процедура обикновено изминават 8 седмици до пълно възстановяване на структурите.
Противопоказания за операция са следните състояния:
- напреднало периферно съдово заболяване;
- активна инфекция;
- активна остеоартропатия;
- септичен артрит;
- липса на болка или деформация;
- напреднала възраст;
- прекаран инфаркт на миокарда през последните 6 месеца;
- коморбидни състояния, които крият риск за развитие на тежки сърдечно-съдови или дихателни нарушения;
Превенция
Генетичната предразположеност към състоянието не може да бъде предотвратена.
Ако диагнозата се постави рано, като например в периода преди пубертета, развитието на деформацията може да се забави и в определени случаи да бъде предотвратено с подходящи обувки, поддържащи крака, и персонализирани функционални вложки за обувки (ортопедични). Персонализираните обувки се препоръчват и при хора с плоски стъпала.
Правилно подбраните обувки са от ключово значение за предотвратяване развитието на халукс валгус или за забавяне прогресията на това състояние.
Препоръчително е да се избягват обувки със заострени върхове и да се избират по-широки обувки. Също така е препоръчително да не се носят обувки с висок ток всеки ден, както и да се редуват обувки с различна височина на тока.
Физикалната терапия, включваща стречинг, също може да бъде от полза. Избягването на някои спортни дейности с по-тесни обувки и натиск върху пръстите може да предотврати симптомите, които се появяват при буниони.
Препоръчително е да се правят упражнения за краката и да се укрепват мускулите на стъпалата.
Препоръчва се ранен преглед от ортопед.
Симптоми и признаци при Hallux valgus (придобит) МКБ M20.1
- Болки в ставите
- Болка в крака
- Затруднено ходене
- Усещане за изтръпване и мравучкане по крака и/или пръстите
- Зачервяване и затопляне в областта на ставите
- Намалена или липсваща подвижност на ръка и/или крак
Лечение на Hallux valgus (придобит) МКБ M20.1
Изследвания и тестове при Hallux valgus (придобит) МКБ M20.1
- C-реактивен протеин
- Антинуклеарни антитела (АНА, ANA)
- Пикочна киселина в кръвта
- Ревматоиден фактор
- Рентгенография
- Скорост на утаяване на еритроцитите (СУЕ)
Продукти свързани със ЗАБОЛЯВАНЕТО
ПРЕДПАЗИТЕЛ ЗА КОКАЛЧЕ + РАЗДЕЛИТЕЛ * 2 ДАРИН
ТИТАНИЯ ПЛАСТИРИ ЗА КОКАЛЧЕ * 8 модел 5210
ЗАБОЛЯВАНЕТО е свързано към
- Стави
- Болка и подуване в големия пръст на крака
- Как да се справим с неприятната миризма на краката с домашни средства
- Домашни средства срещу студените ръце и крака
- Алтернативни методи за лечение на синдром на неспокойните крака
- 7 упражнения срещу бричове, с които да стегнете бедрата вкъщи
- Как да се справим с бунион без операция
- Как да си помогнем при подути крака
- Упражнения при плоско стъпало
- Ортези за долен крайник


Коментари към Hallux valgus (придобит) МКБ M20.1