Предсърдно мъждене и трептене МКБ I48
Предсърдното мъждене е ненормален сърдечен ритъм (аритмия), характеризиращ се с бързо и неправилно съкращение на предсърдните камери на сърцето. Често започва като кратки периоди на необичайно съкращение, които с времето стават по-дълги или непрекъснати. Може да започне и като други форми на аритмия, като предсърдно трептене, които след това да се трансформират в предсърдно мъждене.Често епизодите нямат симптоми. Заболяването е свързано с повишен риск от сърдечна недостатъчност, деменция и инсулт. Това е вид суправентрикуларна тахикардия.
Предсърдното трептене е сърдечна аритмия, характеризираща се с предсърдна скорост от 240-400 удара/минута, обикновено с известна степен на атриовентрикуларен блок на проводимост на възела. В най-често срещаната форма на предсърдно трептене (типично предсърдно трептене) електрокардиографията демонстрира отрицателен трионообразен модел в II, III и aVF отвеждания.
Класификацията на предсърдно мъждене започва с разграничаване на първи откриваем епизод, независимо от това дали е симптоматично или самоограничено. Публикуваните насоки от Американския колеж по кардиология/ Американската сърдечна асоциация относно лечението на пациенти с предсърдно мъждене препоръчват класифицирането му в следните три модела:
- Пароксизмален - епизоди на предсърдно мъждене, които прекратяват спонтанно в рамките на 7 дни (повечето епизоди продължават по-малко от 24 часа)
- Устойчив - епизоди на предсърдно мъждене, които продължават повече от 7 дни и може да изискват фармакологична или електрическа намеса за прекратяване
- Дълготраен упорит - предсърдно мъждене, което продължава повече от 12 месеца, било защото кардиоверсията е неуспешна, или защото кардиоверсията не е била опитвана
- Постоянен - когато и пациентът, и клиничният лекар са решили да прекратят всички други стратегии за възстановяване след съвместно вземане на клинични решения
Тази класификационна схема се отнася до случаи, които не са свързани с обратима причина за предсърдно мъждене (например тиреотоксикоза, електролитни отклонения, остра интоксикация с етанол).
Епидемиология
Предсърдното мъждене е най-често срещаната сърдечна аритмия. То засяга повече от 2,7 до 6,1 милиона души в Съединените щати. Това състояние е силно зависимо от възрастта, като засяга 4% от хората над 60 години и 8% от хората над 80 години. Приблизително 25% от хората на възраст 40 и повече години ще развият предсърдно мъждене през целия си живот.
Разпространението на предсърдно мъждене е 0,1% при лица по-млади от 55 години, 3,8% при лица на 60 и повече години и 10% при лица на 80 и повече години. С прогнозираното увеличение на населението в напреднала възраст в Съединените щати се очаква разпространението му да се удвои до 2050 година.
Честотата на предсърдно мъждене е значително по-висока при мъжете, отколкото при жените във всички възрастови групи, въпреки че този ефект може да бъде медииран чрез разликата в средната височина между мъжете и жените. Предсърдното мъждене изглежда по-често срещан при бели индивиди, отколкото при чернокожи, като последните имат по-малко от половината от риска, адаптиран към възрастта.
В 10-15% от случаите състоянието се проявява при липса на съпътстващи заболявания. Предсърдното мъждене обаче често се свързва с други сърдечно-съдови заболявания, включително хипертония; сърдечна недостатъчност; свързани с диабет сърдечни заболявания; исхемична болест на сърцето; и клапни, разширени, хипертрофични, рестриктивни и вродени кардиомиопатии.
Честотата на исхемичния инсулт при пациенти с неревматично предсърдно мъждене е средно 5% годишно, което е някъде между 2 и 7 пъти по-често от инсулт при пациенти без това състояние. Разпространението на инсулт при пациенти под 60 години е по-малко от 0,5%. Въпреки това, при тези над 70 години разпространението се удвоява с всяко десетилетие. Оцененият риск от инсулт от предсърдно мъждене се изчислява на 1,5% за тези на възраст 50-59 години и той достига 30% за тези на възраст 80-89 години. Жените са изложени на по-висок риск от инсулт поради предсърдно мъждене, отколкото мъжете, а някои предполагат, че това може да се дължи на недостатъчно лечение с варфарин.
Предсърдното трептене е много по-рядко от предсърдното мъждене. От пациентите, приети в болници в САЩ с диагноза суправентрикуларна тахикардия между 1985 и 1990 година, 77% са имали предсърдно мъждене, а 10% - предсърдно трептене. Въз основа на проучване на пациенти, насочени към центрове за третична помощ, честотата на предсърдно трептене в Съединените щати се изчислява на приблизително 200 000 нови случая годишно.
В проучване на 100 пациенти с предсърдно трептене, 75% са мъже. В друго проучване, проведено при третично изследване, предсърдното трептене е било 2,5 пъти по-често при мъжете.
Пациентите с предсърдно мъждене и трептене са склонни да са по-възрастни. В едно проучване средната възраст е била 64 години. Разпространението на предсърдното мъждене нараства с възрастта, както следва:
- 25-35 години: 2-3 случая на 1000 население
- 55-64 години: 30-90 случая на 1000 население
- 65-90 години: 50-90 случая на 1000 население
Етиология
Предсърдното мъждене е свързано с няколко форми на сърдечно-съдови заболявания, но може да се появи и в нормални сърца. Сърдечно-съдовите фактори, за които се знае, че са свързани с развитието му, включват високо кръвно налягане, коронарна артериална болест, стеноза на митралната клапа (поради ревматична болест на сърцето или пролапс на митралната клапа), митрална регургитация, увеличение на лявото предсърдие, хипертрофична кардиомиопатия, перикардит, вродена сърдечна болест и предишни операции на сърцето. Освен това се смята, че белодробните заболявания (като пневмония, белодробен рак, белодробна емболия и саркоидоза) играят роля при определени хора. Нарушенията в дишането по време на сън като обструктивна сънна апнея също са свързани с предсърдно мъждене. Затлъстяването е рисков фактор. Хипертиреоидизмът и субклиничният хипертиреоидизъм са свързани с развитието на предсърдно мъждене. Сепсисът също увеличава риска от развитие на предсърдно мъждене. Дълготрайните упражнения за издръжливост, които далеч надвишават препоръчителното количество упражнения (колоездене на дълги разстояния или маратон) изглежда се свързват със скромно увеличаване на риска от предсърдно мъждене при хора на средна възраст и възрастни хора. Тютюнопушенето и излагането на тютюнев дим втора употреба са свързани с повишен риск от развитие на предсърдно мъждене.
Семейната анамнеза за предсърдно мъждене може да увеличи риска. Проучване на повече от 2200 души открива повишен рисков фактор от 1,85 за тези, които имат поне един родител със заболяването. Може да са отговорни различни генетични мутации.
Четири вида генетично разстройство са свързани с предсърдно мъждене:
- Фамилно предсърдно мъждене като моногенно заболяване
- Фамилно предсърдно мъждене, представящо се в обстановка на друго наследствено сърдечно заболяване (хипертрофична кардиомиопатия, разширена кардиомиопатия, фамилна амилоидоза)
- Наследени аритмични синдроми (вроден синдром на дълъг QT интервал, синдром на къс QT интервал, синдром на Brugada)
- Несемейно предсърдно мъждене, свързан с генетичен произход (полиморфизъм в АСЕ гена), който може да предразположи към предсърдно мъждене
Заседналият начин на живот увеличава рисковите фактори, като затлъстяване, хипертония или захарен диабет. Това благоприятства процесите на ремоделиране на предсърдието поради възпаление или промени в деполяризацията на кардиомиоцитите чрез повишаване на активността на симпатиковата нервна система. Заседнал начин на живот е свързан с повишен риск от предсърдно мъждене в сравнение с физическата активност. Както при мъжете, така и при жените, практикуването на умерени упражнения намалява риска прогресивно, но интензивните спортове могат да увеличат риска, както се наблюдава при спортистите. Дължи се на ремоделиране на сърдечната тъкан и повишаване на вагусния тонус, което съкращава ефективния рефрактерна период благоприятства повторното влизане от белодробните вени.
Високото кръвно налягане са предиктори за риска. Стойностите на систолното кръвно налягане, близки до нормалното, ограничават увеличаването на риска, свързан с предсърдно мъждене. Диастолната дисфункция е свързана и със състоянието, което увеличава налягането, обема, размера на лявото предсърдие и размера на лявата камера, характерна за хроничната хипертония. Цялото предсърдно ремоделиране е свързано с хетерогенна проводимост и образуване на повторна електропроводност от белодробните вени.
Съществува връзка между рисковите фактори като затлъстяване и хипертония, с появата на заболявания като захарен диабет и синдром на сънна апнея, по-специално обструктивна сънна апнея. Тези заболявания са свързани с повишен риск от предсърдно мъждене поради техните ремоделиращи ефекти върху лявото предсърдие.
Предсърдното трептене е свързано с различни сърдечни заболявания. В повечето проучвания приблизително 30% от пациентите с предсърдно трептене имат коронарна артериална болест, 30% имат хипертонична сърдечна болест и 30% нямат основно сърдечно заболяване. Ревматичното сърдечно заболяване, вродената сърдечна болест, перикардит и кардиомиопатия също могат да доведат до предсърдно трептене. Рядко пролапсът на митралната клапа или остър миокарден инфаркт е свързан с предсърдно трептене.
В допълнение, следните състояния са свързани и с предсърдно трептене:
- Хипоксия
- Хронична обструктивна белодробна болест
- Белодробна емболия
- Базедова болест
- Феохромоцитом
- Диабет
- Електролитен дисбаланс
- Консумация на алкохол
- Затлъстяване
- Дигиталисова токсичност
- Миотонична дистрофия в детска възраст (рядко)
Предсърдното трептене може да е следствие на операция на сърце. След сърдечна операция предсърдното трептене може да се задържи в резултат на естествени бариери, предсърдни разрези и други сърдечни белези. Някои пациенти развиват атипично трептене на лявото предсърдие след процедури за изолиране на белодробни вени за предсърдно мъждене.
Въпреки че няма ясно дефинирани генетични състояния, които да причинят предсърдно трептене, в много случаи има вероятност да бъде генетична податливост към неговото придобиване. Изследванията за асоцииране на генома идентифицират гени, свързани с предсърдно трептене. Все още няма клинично достъпни генетични тестове, които да идентифицират лица с повишен риск от предсърдно трептене.
Патогенеза
Нормалната система за електрическа проводимост на сърцето позволява импулсът, който се генерира от синоатриалния възел (SA възел) на сърцето, да се разпространява и стимулира миокарда (мускулния слой на сърцето). Когато миокардът се стимулира, той се свива. Именно подредената стимулация на миокарда позволява ефективно свиване на сърцето, като по този начин позволява да се изпомпва кръв към тялото.
При предсърдно мъждене нормалните редовни електрически импулси, генерирани от синоатриалния възел в дясното предсърдие на сърцето, са затрупани от неорганизирани електрически импулси, обикновено възникващи в корените на белодробните вени. Това води до неправилна проводимост на камерни импулси, които генерират сърдечната дейност.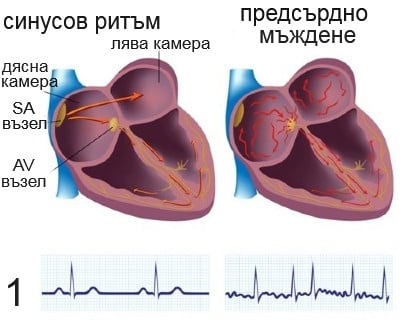
Съществуват множество теории за причината за предсърдното мъждене. Важна теория е, че при предсърдно мъждене, регулярните импулси, произвеждани от синусовия възел за нормален сърдечен ритъм, се претоварват от бързи електрически разряди, произведени в предсърдията и съседни части на белодробните вени (фигура 1). Източници на тези смущения са или автоматични огнища, често локализирани в една от белодробните вени, или малък брой локализирани източници под формата на водещ кръг на повторно въвеждане или електрически спирални вълни (ротори). Тези локализирани източници могат да бъдат открити в лявото предсърдие близо до белодробните вени или в различни други места през лявото или дясното предсърдие. Има три основни компонента, които благоприятстват създаването на водещ кръг или ротор: бавна скорост на проводимост на сърдечния потенциал за действие, кратък рефрактерен период и малка дължина на вълната. Междувременно дължината на вълната е продукт на скорост и огнеупорен период. Ако потенциалът на действие има бърза проводимост, с дълъг огнеупорен период и/или път на проводимост по-къс от дължината на вълната, фокус на предсърдно мъждене не би бил установен. В теорията на множеството вълни вълновия фронт ще се разпадне на по-малки дъщерни вълнички, когато срещне препятствие, чрез процес, наречен вихрово проливане. Но при подходящи условия такива вълнички могат да се реформират и да се въртят около център, образувайки фокус на предсърдно мъждене.
В сърце с предсърдно мъждене, повишеното отделяне на калций от саркоплазмения ретикулум и повишената чувствителност към калций може да доведе до натрупване на вътреклетъчен калций и да доведе до намаляване на регулацията на L-тип калциеви канали. Това намалява продължителността на потенциала за действие и огнеупорен период, като по този начин е благоприятно за провеждането на повторно влезли вълни. Повишената експресия на вътрешно-изправителни калиеви йонни канали може да причини намален предсърден рефрактерен период и дължина на вълната. Ненормалното разпределение на белтъчните съединения на протеини причинява нееднородност на електрическата проводимост, като по този начин причинява аритмия.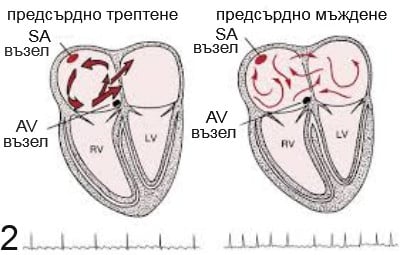
Предсърдното мъждене може да се разграничи от предсърдно трептене, което се появява като организирана електрическа верига обикновено в дясното предсърдие (фигура 2). Предсърдното трептене произвежда характерни F-вълни с постоянен амплитуда и честота на ЕКГ, докато предсърдното мъждене - не. При предсърдно трептене импулсите циркулират бързо със скорост 300 удара в минута около предсърдието. При предсърдно мъждене не съществува подобна закономерност, освен при източниците, където локалната скорост на активиране може да надвиши 500 удара. Въпреки че предсърдно мъждене и трептене са ясно изразени аритмии, предсърдното трептене може да се изражда в предсърдно мъждене и човек може да изпита и двете аритмии в различно време.
Въпреки че електрическите импулси на предсърдно мъждене се появяват с висока скорост, повечето от тях не водят до сърдечен ритъм. Сърдечен ритъм се получава, когато електрически импулс от предсърдията преминава през атриовентрикуларния възел към вентрикулите и ги кара да свиват. По време на предсърдно мъждене, ако всички импулси от предсърдията преминаха през атриовентрикуларния възел, би имало тежка камерна тахикардия, което води до силно намаляване на сърдечния дебит. Тази опасна ситуация се предотвратява от атриовентрикуларния възел, тъй като ограничената му скорост на проводимост намалява скоростта, с която импулсите достигат вентрикулите по време на предсърдно мъждене.
Основната патологична промяна, наблюдавана при предсърдно мъждене, е прогресиращата фиброза на предсърдието. Тази фиброза се дължи главно на предсърдна дилатация. Въпреки това, генетичните причини и възпалението могат да бъдат фактори при някои хора. Разширяването на предсърдието може да се дължи на почти всяка структурна аномалия на сърцето, която може да предизвика повишаване на налягането вътре в сърцето. Това включва клапно сърдечно заболяване (като митрална стеноза, митрална регургитация и трикуспидна регургитация), хипертония и застойна сърдечна недостатъчност. Всяко възпалително състояние, което засяга сърцето, може да причини фиброза на предсърдието. Обикновено това се дължи на саркоидоза, но може да се дължи и на автоимунни нарушения, които създават автоантитела срещу тежки вериги на миозин. Мутацията на ламиниращия AC ген също е свързана с фиброза на предсърдието, която може да доведе до предсърдно мъждене.
След разширяване на предсърдията, започва верига от събития, които водят до активиране на ренин-ангиотензин-алдостероновата система и последващо увеличаване на матричните металопротеинази и дезинтегрин, което води до ремоделиране на предсърдието и фиброза, със загуба на предсърдна мускулна маса. Този процес протича постепенно и експерименталните проучвания показват, че петна предсърдна фиброза може да предшества появата на предсърдно мъждене и може да прогресира с продължителни епизоди на предсърдно мъждене.
Фиброзата не се ограничава до мускулната маса на предсърдието и може да се появи в синоатриалния възел и атриовентрикуларен възел, което корелира със синдрома на болния синус. Доказано е, че продължителните епизоди на предсърдно мъждене корелират с удължаването на времето за възстановяване на синусовия възел, което предполага, че дисфункцията на синоатриалния възел е прогресираща с продължителни епизоди на предсърдно мъждене.
Клинична картина
Предсърдното мъждене обикновено се придружава от симптоми, свързани с ускорена сърдечна честота. Бързият и нередовен сърдечен ритъм могат да се възприемат като усещане за биене на сърцето твърде бързо, нередовно или пропускане на удари (сърцебиене) или непоносимост към упражнения и от време на време могат да причинят ангинална болка в гърдите. Сърдечната честота обикновено варира от 110 до 140 удара/минута. Други възможни симптоми включват симптоми на застойна сърдечна недостатъчност като умора, задух или оток. Ненормалният сърдечен ритъм (аритмия) понякога се идентифицира само с началото на инсулт или преходна исхемична атака. Не е рядкост пациента да разбере за предсърдното мъждене от рутинен физикален преглед или ЕКГ, тъй като често не предизвиква симптоми.
Тъй като повечето случаи на предсърдно мъждене са вторични за други медицински проблеми, наличието на гръдна болка или стенокардия, признаци и симптоми на хипертиреоидизъм (свръхактивна щитовидна жлеза), като загуба на тегло и диария, както и симптоми, предполагащи белодробно заболяване, могат да показват основна причина. История на инсулт, както и високо кръвно налягане, диабет, сърдечна недостатъчност или ревматична треска може да показва дали някой с предсърдно мъждене е изложен на по-висок риск от усложнения.
Презентацията е подобна на другите форми на сърдечна честота и може да протече безсимптомно. Палпитация и дискомфорт в гърдите са често срещани оплаквания. Бързият некоординиран сърдечен ритъм може да доведе до намалено отделяне на кръв, изпомпвана от сърцето (сърдечна продукция), което води до недостатъчен приток на кръв и следователно доставяне на кислород към останалата част от тялото. Честите симптоми на неконтролирано предсърдно мъждене могат да включват задух, недостиг на въздух при лежане, виене на свят и внезапно начало на задух през нощта. Това може да прогресира до подуване на долните крайници, проява на застойна сърдечна недостатъчност.
Симптомите при пациенти с предсърдно трептене обикновено отразяват намаленото сърдечно отделяне в резултат на бързата камерна честота. Типичните симптоми включват следното:
- сърцебиене
- умора или лоша поносимост към упражнения
- лека диспнея
- пресинкоп
По-рядко срещаните симптоми включват стенокардия, дълбока диспнея или синкоп в резултат на нарушена функция на лявата камера. При тази аритмия са възможни тромбоемболични събития. В допълнение, пациентите могат да имат симптоми на състоянията, които причиняват предсърдно трептене. Те могат да бъдат некардиални (хипертиреоидизъм или белодробни заболявания) или сърдечни.
Клиницистът трябва да се опита да извлече информация за фактори, които може да са ускорили епизода на предсърдно трептене, включително алкохол, както и медицински състояния (пневмония или остър инфаркт на миокарда) и хирургични процедури. Трябва също така да се положат усилия за извличане на всяка история на употребата на стимулиращи лекарства (женшен, кокаин, ефедрин или метамфетамин).
Определянето на появата на симптомите е критично, тъй като продължителността на епизода влияе върху лечението. Самият ритъм на предсърдно трептене е нестабилен и обикновено се връща към предсърдно мъждене или към синусов ритъм. Би било необичайно, но със сигурност не невъзможно пациентът да остане в стабилно хронично предсърдно трептене. История на синдром на предварително възбуждане (Wolff-Parkinson-White) показва необходимост от повишено внимание. Тези пациенти са изложени на риск от провеждане на трептящите вълни, което може да причинят камерна фибрилация.
Диагноза
Оценката на предсърдното мъждене включва определяне на причината за аритмията и класификация на аритмията. Диагностичното изследване обикновено включва пълна анамнеза и физикален преглед, ЕКГ, трансторакална ехокардиография, пълна кръвна картина и ниво на серумния тиреоид-стимулиращ хормон.
Физикална и лабораторна диагностика
Историята на епизодите на предсърдно мъждене е вероятно най-важната част от оценката. Трябва да се правят разграничения между онези, които са напълно безсимптомни, когато са в предсърдно мъждене (в този случай се установява като инцидентна находка при ЕКГ или физикален преглед) и тези, които имат груби и очевидни симптоми, дължащи се на предсърдно мъждене и могат да определят точно кога се връщат в синусов ритъм.
Въпреки че много случаи на предсърдно мъждене нямат определена причина, то може да е резултат от различни други проблеми. Следователно, рутинна функция и електролити се определят рутинно, както и тироид-стимулиращ хормон (често се потиска при хипертиреоидизъм и е от значение, ако се прилага амиодарон за лечение) и кръвна картина. При състояние с остро начало, свързано с болка в гърдите, могат да се изследват тропонин или други маркери на увреждане на сърдечния мускул. Обикновено се извършват изследвания за коагулация (INR/aPTT), тъй като могат да се започнат антикоагулантни лекарства.
Електрокардиограма
Предсърдното мъждене се диагностицира на електрокардиограма (ЕКГ), изследване, извършвано рутинно, когато се подозира нередовен сърдечен ритъм. Характерни находки са отсъствието на P вълни, с неорганизирана електрическа активност на тяхно място и нередовни R-R интервали поради неправилна проводимост на импулсите към вентрикулите (на фигура 3 в червено е показано предсърдно мъждене, а в синьо - синусов ритъм). 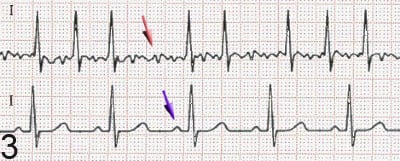 При много бърза сърдечна честота предсърдното мъждене може да изглежда по-редовно, което може да затрудни отделянето от други суправентрикуларни тахикардии или камерна тахикардия.
При много бърза сърдечна честота предсърдното мъждене може да изглежда по-редовно, което може да затрудни отделянето от други суправентрикуларни тахикардии или камерна тахикардия.
QRS комплексите трябва да са тесни, което означава, че те се инициират чрез нормално провеждане на предсърдна електрическа активност през интравентрикуларната проводима система. Широките QRS комплекси са притеснителни за камерна тахикардия, въпреки че, в случаите, когато има заболяване на проводимата система, в A-fib може да има широки комплекси с бърза камерна реакция.
Ако се подозира пароксизмално предсърдно мъждене, но ЕКГ по време на прегледа показва само редовен ритъм, епизодите на предсърдно мъждене могат да бъдат открити и документирани с помощта на амбулаторен Холтер мониторинг (например за един ден). Ако епизодите са твърде редки, за да бъдат открити чрез наблюдение на Холтер с разумна вероятност, тогава човекът може да бъде наблюдаван за по-дълги периоди (например един месец) с амбулаторен монитор на събитията.
Типичното предсърдно трептене се разпознава на електрокардиограма по наличието на характерни „трептящи вълни“ с редовна скорост от 200 до 300 удара в минута. Пулсационните вълни може да не са видими на ЕКГ при нетипични форми на предсърдно трептене. Индивидуалните трептящи вълни могат да бъдат симетрични, наподобяващи p-вълни, или могат да бъдат асиметрични с форма на "трионче", нарастващи постепенно и рязко падащи или обратно.
Има два вида предсърдно трептене, обичайният тип I и по-рядък тип II. Повечето индивиди с предсърдно трептене ще проявят само едно от тях. Рядко някой може да прояви и двата типа. Те обаче могат да проявяват само един тип наведнъж.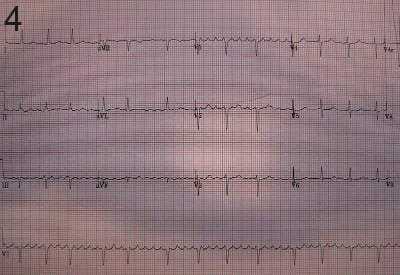
Предсърдно трептене от тип I, известно още като обикновено предсърдно трептене или типично предсърдно трептене, има предсърдна скорост от 240 до 340 удара/минута (фигура 4). Въпреки това, тази скорост може да бъде забавена от антиаритмични средства. Трептенето от тип I се разделя на два подтипа, известни като предсърдно трептене по посока на часовниковата стрелка и предсърдно движение на предсърдието в зависимост от посоката на тока, преминаващ през примката.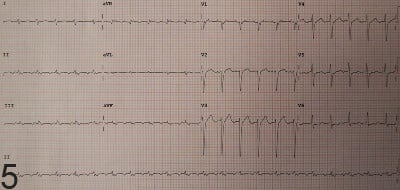
Предсърдното трептене от тип II следва значително различен път на повторно влизане към тип I трептене и обикновено е по-бързо, обикновено 340-350 удара/минута (фигура 5). Атипичното предсърдно трептене рядко се среща при хора, които не са претърпели предишни операции на сърцето или предишни процедури за аблация. Трептенето на лявото предсърдие се счита за нетипично и е често срещано след непълни процедури за аблация на лявото предсърдие. Описани са и атипични предсърдни трептения, произхождащи от дясното предсърдие и сърдечната преграда.
Ехокардиограма
По принцип неинвазивната трансторакална ехокардиограма се извършва при ново диагностицирано състояние, както и ако има голяма промяна в клиничното състояние на човека. Това ултразвуково сканиране на сърцето може да помогне за идентифициране на клапно сърдечно заболяване (което може значително да увеличи риска от инсулт и да промени препоръките за подходящ тип антикоагулация), размер на лявото и дясно предсърдие (което показва вероятността предсърдното мъждене да стане постоянно), размер и функция на лявата камера, пиково налягане на дясна камера (белодробна хипертония), наличие на тромб на ляво предсърдие (ниска чувствителност), наличие на хипертрофия на лявата камера и перикардна болест.
Трансторакалната ехокардиография има ниска чувствителност за идентифициране на кръвни съсиреци в сърцето. Ако се подозира за това (например, когато се планира спешна електрическа кардиоверсия), се предпочита трансезофагеална ехокардиография. Tрансезофагеалната ехокардиограма има много по-добра визуализация на придатъка на лявото предсърдие от трансторакалната ехокардиография. Тази структура, разположена в лявото предсърдие, е мястото, където кръвен съсирек се образува в повече от 90% от случаите при неклапно предсърдно мъждене.
Трансторакална ехокардиография е предпочитаната първоначална образна модалност за оценка на предсърдно трептене. Той може да оцени размера на дясното и лявото предсърдие, както и размера и функцията на дясната и лявата камера, като по този начин улеснява диагностицирането на клапна сърдечна болест, хипертрофия на лявата камера и перикардна болест. Трансторакална ехокардиография има ниска чувствителност към интраатриални тромби. Трансезофагеалната ехокардиография е предпочитаната техника за откриване на тромб в лявото предсърдие.
Рентгенография на гръден кош
По принцип рентгенография на гръдния кош се извършва само ако се предполага белодробна причина за предсърдно мъждене или ако се подозират други сърдечни състояния (по-специално застойна сърдечна недостатъчност.) Това може да разкрие основния проблем в белите дробове или кръвоносните съдове в гърдите. По-специално, ако се предлага основна пневмония, тогава лечението на пневмонията може да доведе до предсърдно мъждене да прекрати.
Холтер мониторинг
Амбулаторен Холтер мониторинг е амбулаторен сърдечен монитор, който непрекъснато следи сърдечната честота и сърдечния ритъм за кратка продължителност, обикновено 24 часа. При индивиди със симптоми на значителна недостиг на въздух при физическо натоварване или сърцебиене, холтера може да бъде от полза, за да определи дали бързата сърдечна честота (или необичайно бавната сърдечна честота) по време на предсърдно мъждене са причината за симптомите.
Компютърна томография
При пациенти с предсърдно мъждене и положителен резултат от D-димер може да е необходима компютърна томографска ангиография на гръдния кош, за да се изключи белодробната емболия.
Технологиите за триизмерни изображения (компютърна томография или ядрено-магнитен резонанс) често са полезни за оценка на предсърдната анатомия, ако се планира аблация. Данните за изображения могат да бъдат обработвани за създаване на анатомични карти на лявото предсърдие и белодробни вени.
Магнитнорезонансното изображение при пациенти с предсърдно мъждене може да бъде важен инструмент не само за определяне на степента на предсърдно заболяване, но и за прогнозиране на резултата от лечението.
Лечение
Основните цели на лечението са да се предотврати нестабилността на кръвообращението и инсулт. Контролът на скоростта или ритъма се използват за постигане на първия, докато антикоагулацията се използва за намаляване на риска от втория. Ако сърдечно-съдовата нестабилност се дължи на неконтролирана тахикардия, е показана незабавна кардиоверсия. Редица антиаритмични средства, когато се използват дългосрочно, увеличават риска от смърт без значителна полза.
Като цяло предсърдното трептене трябва да се управлява същото като предсърдното мъждене. Тъй като и двата ритъма могат да доведат до образуването на кръвен съсирек в предсърдието, хората с предсърдно трептене обикновено се нуждаят от някаква форма на антикоагулация или антитромбоцитно средство. И двете ритъмни нарушения могат да бъдат свързани с опасно бърз сърдечен ритъм и по този начин се изискват лекарства за контрол на сърдечната честота (като бета блокери или блокери на калциевите канали) и/или контрол на ритъма с антиаритмици клас III (като ибутилид или дофетилид). Предсърдното трептене обаче е по-устойчиво на корекция с такива медикаменти, отколкото предсърдно мъждене. Например, въпреки че антиаритмичното средство от клас III ибутилидид е ефективно лечение на предсърдно трептене, честотата на рецидиви след лечението е доста висока (70–90%). Освен това, има някои специфични съображения, особено за лечението на предсърдно трептене.
Модификация на начина на живот
Постоянното аеробно упражнение с умерена интензивност, за най-малко 150 минути седмично, може да намали риска от развитие на предсърдно мъждене и трептене. По подобен начин, редовното аеробно упражнение също подобрява симптомите и подобрява качеството на живот. Ефектът от интервалното обучение с висока интензивност върху намаляването на тежестта на предсърдното мъждене е неясен. Загубата на тегло от поне 10% е свързана с намалена тежест на предсърдно мъждене при хора с наднормено тегло или затлъстяване.
Лечение на коморбидност
За хора, които имат както предсърдно мъждене, така и обструктивна сънна апнея, наблюдателните изследвания показват, че продължителното положително налягане в дихателните пътища (CPAP) изглежда намалява риска от повторно предсърдно мъждене след претърпяване на аблация. Липсват рандомизирани контролирани проучвания, изследващи ролята на обструктивното лечение на сънна апнея върху честотата и тежестта на предсърдното мъждене. Препоръчаните с насоки начин на живот и медицински интервенции се препоръчват за хора с предсърдно мъждене и съпътстващи състояния като хиперлипидемия, захарен диабет или хипертония без специфични цели за кръвна захар или кръвно налягане. Бариатричната хирургия за хора с предсърдно мъждене и едновременно съществуващо тежко затлъстяване може да намали симптоматиката или появата на рецидив след аблация.
Антикоагуланти
Антикоагулацията може да се използва за намаляване на риска от инсулт от предсърдно мъждене. Антикоагулацията се препоръчва при повечето хора, различни от тези с нисък риск от инсулт или тези с висок риск от кървене. Рискът от падане и последващо кървене при слаби възрастни хора не трябва да се счита за бариера за започване или продължаване на антикоагулацията, тъй като рискът от мозъчно кръвотечение, свързано с падането, е нисък и ползата от предотвратяване на инсулт често надвишава риска от кървене.
Антикоагулацията може да се постигне чрез редица средства, включително варфарин, хепарин, дабигатран, ривароксабан, едоксабан и апиксабан. Трябва да бъдат разгледани редица въпроси, включително, риск от инсулт, риск от падане, съпътстващи заболявания (като хронично чернодробно или бъбречно заболяване), наличието на значителна митрална стеноза или механични сърдечни клапи, спазването и скоростта на желаната начало на антикоагулация.
За пациенти с неклапно предсърдно мъждене, директни перорални антикоагуланти (ривароксабан, дабигатран, апиксабан) са поне толкова ефективни, колкото варфарин за предотвратяване на инсулти и кръвни съсиреци, емболиращи се към системното кръвообращение (ако не и повече) и обикновено се предпочитат пред варфарин. Те носят по-малък риск от кървене в мозъка в сравнение с варфарин, въпреки че дабигатран е свързан с по-висок риск от чревно кървене. Двойната антитромбоцитна терапия с аспирин и клопидогрел е по-ниска от варфарин за предотвратяване на инсулти и има съпоставим риск от кървене при хора с предсърдно мъждене. При тези, които също са на аспирин, обаче, директните перорални антикоагуланти се оказва по-добър от варфарин.
Варфарин е препоръчителният избор на антикоагулант за лица с клапно предсърдно мъждене (предсърдно мъждене при наличие на механична сърдечна клапа и/или умерено-тежка стеноза на митралната клапа). Изключението от тази препоръка е при хора с клапно предсърдно мъждене, които не са в състояние да поддържат терапевтичен INR при терапия с варфарин. В такива случаи се препоръчва лечение с директни перорални антикоагуланти.
Контрол на сърдечната честота спрямо контрол на сърдечния ритъм
Има два начина да се подходи към предсърдно мъждене с помощта на лекарства: контрол на сърдечната честота и контрол на сърдечния ритъм. И двата метода имат сходни резултати. Контролът на сърдечната честота понижава сърдечната честота по-близо до нормалната, обикновено 60 до 100 удара, без да се опитва да превръща в редовен ритъм. Контролът на ритъма се опитва да възстанови нормалния сърдечен ритъм в процес, наречен кардиоверсия и поддържа нормалния ритъм с лекарства. Проучванията сочат, че контролът на ритъма е по-важен при предсърдно мъждене в острата обстановка, докато контролът на скоростта е по-важен в хроничната фаза.
Изглежда, че рискът от инсулт е по-нисък с контрола на сърдечната честота спрямо опита за контролиране на сърдечния ритъм, поне при тези със сърдечна недостатъчност. Предсърдното мъждене е свързано с намалено качество на живот и, докато някои изследвания показват, че контролът на ритъма води до по-високо качество на живот, някои не откриват разлика.
Нито сърдечната честота, нито контрола на ритъма са по-добри при хора със сърдечна недостатъчност, когато се сравняват в различни клинични изпитвания. Въпреки това, контролът на скоростта се препоръчва като схема за лечение на първа линия за хора със сърдечна недостатъчност. От друга страна, контролът на ритъма се препоръчва само когато хората изпитват трайни симптоми, въпреки адекватната терапия за контрол на сърдечната честота.
При тези с бърза камерна реакция, интравенозният магнезий значително увеличава шансовете за успешен контрол на сърдечната честота и ритъма при спешни условия без големи странични ефекти. Човек с лоши жизнени показатели, промени в психичния статус или болка в гърдите често преминава към незабавно лечение със синхронизирана кардиоверсия. В противен случай се взема решение за контрол на сърдечната честота спрямо контрола на сърдечния ритъм чрез употребата на медикаменти. Това се основава на редица критерии, които включват дали симптомите продължават или не с контрол на сърдечната честота.
Контролът на вентрикуларната честота е приоритет при предсърдно трептене, защото може да облекчи симптомите. Контролът на скоростта обикновено е по-труден за предсърдно трептене, отколкото за предсърдно мъждене.
Контрол на сърдечната честота
При повечето хора се препоръчва контрол на сърдечната честота до целева сърдечна честота под 110 удара в минута. Може да се препоръча по-ниска сърдечна честота при пациенти с хипертрофия на лявата камера или намалена функция на лявата камера. Контролът на скоростта се постига с лекарства, които действат чрез повишаване на степента на блокиране на нивото на атриовентрикуларния възел, намаляване на броя на импулсите, които се провеждат във вентрикулите. Това може да стане с:
- Бета блокери (за предпочитане "кардиоселективни" бета блокери като метопролол, бисопролол или небиволол)
- Недихидропиридинови блокери на калциевите канали (например, дилтиазем или верапамил)
- Сърдечните гликозиди (Дигоксин) - имат по-малка употреба, освен при възрастни хора, които водят заседнал начин на живот. Те не са толкова ефективни, колкото бета блокерите или блокерите на калциевите канали.
При тези с хронично заболяване се препоръчват бета блокери или блокери на калциевите канали. В допълнение към тези средства, амиодаронът има някои блокиращи ефекти на атиовентрикуларния възел (по-специално, когато се прилага интравенозно) и може да се използва при хора, когато други средства са противопоказани или неефективни (особено поради хипотония).
Контролът на вентрикуларната скорост може да се постигне с лекарства, които блокират атриовентрикуларния възел. Могат да се използват интравенозни блокери на калциевите канали (верапамил, дилтиазем) или бета блокери, последвани от започване на перорални средства.
Хипотонията и отрицателните инотропни ефекти са проблем при употребата на тези лекарства. Трябва да се определи анамнеза за синдром на Уолф-Паркинсон-Уайт или данни за камерна предварителна възбуда, тъй като агентите, които действат изключително на нивото на атриовентрикуларния възела, могат да засилят провеждането на аксесоарния път.
Кардиоверсия
Кардиоверсия представлява опитът за превключване на неправилен пулс към нормален пулс с електрически или химически средства:
- Електрическата кардиоверсия включва възстановяване на нормалния сърдечен ритъм чрез прилагане на постоянен токов удар. Точното поставяне на подложките не изглежда важно.
- Химическата кардиоверсия се извършва с медикаменти като амиодарон, дронедарон, прокаинамид (особено при предварително възбудено предсърдно мъждене), дофетилид, ибутилид, пропафенон или флекаинид.
Степента на успеваемост на електрическата кардиоверсия е по-висока от 95% при предсърдно трептене. Фактори, които трябва да се вземат предвид, включват синхронизиране на ударите към R вълни, адекватна седация и положение на електрода (apex anterior, apex posterior или anteroposterior). Предсърдното трептене обикновено изисква по-малко енергия за конверсия, отколкото предсърдното мъждене. Може да са необходими само 50 J.
Ако кардиоверсията не е успешна с една конфигурация на електрода, преминаването към друга конфигурация може да подобри успеха. Втори набор от електроди може да се използва с тандем или едновременни удари. Бифазната външна форма на вълната може да бъде по-ефективна за възстановяване на синусовия ритъм.
Дофетилид е ефективен при 70-80% от пациентите с предсърдно трептене. Това лекарство трябва да се започне в стационарна обстановка. Ибутилидед също е ефективен, превръщайки наскоро предсърдното трептене в синусов ритъм при 63% от пациентите с една инфузия. Това е единственото налично средство в САЩ, което може да се използва интравенозно за кардиоверсия. Поради риска от удължаване на QT интервала и torsade de pointes, той трябва да се дава в контролирана обстановка. Непрекъснатото електрокардиографско наблюдение (ЕКГ) е показано най-малко 4 часа след инфузията. Ибутилидид не трябва да се прилага при пациенти с тежка хронична сърдечна недостатъчност, хипокалемия или продължителен QT интервал.
Големи единични перорални дози от антиаритмични средства от тип IC (например, пропафенон 450-600 милиграма, флекаинид 200-300 милиграма) също са показани като ефективни за превръщане на предсърдно мъждене в синусов ритъм. Може да се предположи, че употребата им при предсърдно трептене има поне равен успех. Даването на антиаритмични лекарства преди електрическата кардиоверсия е показано, че подобрява скоростта на превръщане в синусов ритъм. Предлага се едновременно лечение с бета блокери или блокери на калциевите канали.
Хирургична интервенция
При млади хора със слабо структурно сърдечно заболяване, при които се желае контрол на ритъма и не може да се поддържа чрез медикаменти или кардиоверсия, тогава може да се опита радиочестотна катетърна аблация или криоаблация и да се поддържа през годините на лекарствената терапия. Въпреки че радиочестотната аблация се превръща в приета интервенция при избрани по-млади хора, понастоящем липсват доказателства, че аблацията намалява смъртността, мозъчния инсулт или сърдечната недостатъчност.
Процедурата Maze, извършена за първи път през 1987 година, е ефективно инвазивно хирургично лечение, което е предназначено да създава електрически блокове или бариери в предсърдията на сърцето, принуждавайки електрически импулси, които стимулират сърдечния ритъм да се движи надолу до вентрикулите. Идеята е да се принудят ненормални електрически сигнали да се придвижват по една, равномерна пътека към долните камери на сърцето (вентрикулите), като по този начин възстановяват нормалния сърдечен ритъм. Пациентите често се подлагат на сърдечна операция по други основни причини и често се предлагат съпътстващи операции за намаляване на честотата на краткосрочно и дългосрочно предсърдно мъждене.
Предсърдното мъждене често се появява след сърдечна операция и обикновено е самоограничаваща се. Тя е силно свързана с възрастта, предоперативната хипертония и броя на присадените съдове. Трябва да се вземат мерки за предоперативно овладяване на хипертонията, за да се намали рискът от предсърдно мъждене. Предполага се, че постоперативният перикарден излив е причина за предсърдно мъждене. Профилактиката може да включва профилактична следоперативна скорост и управление на ритъма. Някои автори извършват задна перикардиотомия, за да се намали честотата на постоперативно предсърдно мъждене.
Радиочестотната аблация често се използва като терапия от първа линия за постигане на постоянно възстановяване на синусовия ритъм при предсърдно трептене. Показано е, че катетърната аблация значително подобрява качеството на живот при пациенти с предсърдно трептене. Честотата на приетите в болница и посещенията в спешните отделения и броят на прилаганите антиаритмични лекарства намаляват значително след аблация. Капацитетът на активността значително се подобрява при пациенти с предшестваща левокамерна дисфункция.
Въпреки че много пациенти, лекувани с радиочестотна аблация, впоследствие са развили предсърдно мъждене при продължително проследяване (с честота се увеличава с времето до 63% при 4 години в едно проучване), тази процедура все още представлява безопасна алтернатива на антиаритмичните средства. При пациенти с обструктивна сънна апнея е показано, че лечението с непрекъснато положително налягане на дихателните пътища (CPAP) намалява честотата на ново диагностицирано предсърдно мъждене след радиочестотна аблация за предсърдно трептене.
Симптоми и признаци при Предсърдно мъждене и трептене МКБ I48
- Гадене
- Усещане за отпадналост
- Безсимптомно протичане на заболявания
- Затруднено дишане
- Недостиг на въздух (диспнея)
- Виене на свят
Лечение на Предсърдно мъждене и трептене МКБ I48
ВсичкиИзследвания и тестове при Предсърдно мъждене и трептене МКБ I48
Продукти свързани със ЗАБОЛЯВАНЕТО
ПРОПРАНОЛОЛ АКТАВИС таблетки 40 мг * 50 ТЕВА
ЕЛИКВИС таблетки 5 мг * 60
КАЙДАКСЕР таблетки 75 мг * 30
РИТМОНОРМ таблетки 300 мг * 20 МАЙЛАН
СУКЦИПРОЛ таблетки с удължено освобождаване 95 мг * 60 ТЕВА
РИВАРОКОН таблетки 20 мг * 30
СОТАХЕКСАЛ таблетки 80 мг * 20
АМАРИТОН капсули 100 мг * 30 ЧАЙКАФАРМА
ЕДОКСАБЕЛ таблетки 60 мг * 30
АТЕНОЛОЛ таблетки 25 мг * 30 СОФАРМА
МЕТОСТАД CR таблетки с удължено освобождаване 95 мг * 30 СТАДА
КАРДАТУКСАН таблетки 15 мг * 28
Библиография
https://en.wikipedia.org/wiki/Atrial_fibrillation
https://emedicine.medscape.com/article/151066-medication#9
https://en.wikipedia.org/wiki/Atrial_flutter#Management
https://emedicine.medscape.com/article/151210-medication#6
https://www.msdmanuals.com/home/heart-and-blood-vessel-disorders/abnormal-heart-rhythms/atrial-fibrillation-and-atrial- flutter

Коментари към Предсърдно мъждене и трептене МКБ I48
Desislava
Здравейте,може ли да ми кажете опасно ли е предсърдното мъждене,баща ми е с такава диагноза от години.Лекуващия кардиолог му изписа беталок зок и аспирин протект,помагат ли при мъждене?Моля за отговор
Необходимо е да се консултирате със специалист.
Здравейте,може ли да ми кажете опасно ли е предсърдното мъждене,баща ми е с такава диагноза от години.Лекуващия кардиолог му изписа беталок зок и аспирин протект,помагат ли при мъждене?Моля за отговор