Донор на друг уточнен орган или тъкан МКБ Z52.8

В рубриката донор на друг уточнен орган или тъкан се разглежда даряване на органи или тъкани като бял дроб, семенна течност и яйцеклетки. Трансплантацията е медицинска процедура, при която органът се отстранява от едно тяло и се поставя в тялото на реципиента, за да замести повреден или липсващ орган.
Донорът и реципиента могат да бъдат на едно и също място, или органите могат да бъдат транспортирани от едно на друго място. Органите или тъканите, които се трансплантират в тялото на същото лице се наричат автографи, а тези, при които се извършват между два обекта се наричат алографти (от жив или трупен донор).
Белодробна трансплантация
Белодробната трансплантация е хирургична процедура за заместване на нефункциониращ бял дроб със здрав бял дроб, обикновено от починал донор. Белодробна трансплантация е запазена за хора, които са преминали през други методи на лечение, но са били неуспешни.
В зависимост от медицинско състояние на пациента, трансплантацията може да включва смяната на един от дробовете или на двата. В някои случаи белите дробове могат да бъдат трансплантирани заедно с донорско сърце.
Пациентът трябва да е наясно с процеса на трансплантация, самата операция, потенциалните рискове и последващите грижи.
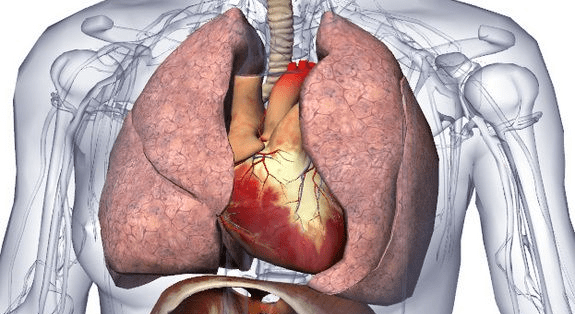 Причини за белодробна трансплантация
Причини за белодробна трансплантация
Увредените бели дробове не могат да изпълняват основните си функции, т.е. да осигуряват на тялото достатъчно кислорода, който му е необходим, за да оцелее. Различни заболявания и състояния могат да увредят белите дробове. Някои от по-честите причини са:
- Хронична обструктивна белодробна болест (ХОББ)
- Емфизем
- Белодробна фиброза
- Високо кръвно налягане в белите дробове (белодробна хипертония)
- Муковисцидоза
- Травми на гръдния кош
Увреждането на белите дробове често може да се лекува с лекарства или със специални дихателни устройства. Но когато тези мерки вече не помагат или функцията на белите дробове стане критично ниска, се препоръчва да се премине към белодробна трансплантация.
Някои хора с коронарна болест може да се нуждаят от процедура за възстановяване на притока на кръв към запушена или стеснена артерия в сърцето, в допълнение към белодробна трансплантация. В някои случаи хората със сериозни сърдечни и белодробни състояния може да се нуждаят от комбинирана трансплантация на сърце и бял дроб.
Фактори, повлияващи трансплантацията
Белодробната трансплантация не е правилното лечение за всички. Някои фактори показват, че не пациентът не е подходящ кандидат за трансплантация на бял дроб. Въпреки че всеки случай се разглежда индивидуално от трансплантационния център, белодробна трансплантация може да не е подходяща, ако:
- Има активна инфекция
- Скорошна анамнеза за рак
- Има сериозни заболявания, например на бъбреците, черния дроб или сърцето
- Не желае или не сте в състояние да направи промени в начина на живот, необходими, за да поддържа дробовете на донора здрави (прекратяване на тютюнопушенето и консумацията на алкохол)
Изчакване за донорски орган
 Ако екипът по трансплантация прецени, че даден човек е подходящ кандидат за трансплантация на бял дроб, центърът по трансплантации го регистрира и поставя името му в списък с чакащи. Броят на хората, които се нуждаят от белодробна трансплантация, надхвърля броя на наличните дарени бели дробове. За съжаление, някои хора умират, докато чакат трансплантация.
Ако екипът по трансплантация прецени, че даден човек е подходящ кандидат за трансплантация на бял дроб, центърът по трансплантации го регистрира и поставя името му в списък с чакащи. Броят на хората, които се нуждаят от белодробна трансплантация, надхвърля броя на наличните дарени бели дробове. За съжаление, някои хора умират, докато чакат трансплантация.
Докато е в списъка на чакащите, медицинският екип следи отблизо състоянието му и може да променя лечението при необходимост.
Обикновено му се препоръчва да участва в белодробна рехабилитационна програма, докато чака подходящ белодробен донор. Белодробната рехабилитация може да помогне за подобряване здравето и способността за функциониране в ежедневието преди и след трансплантацията.
Изисквания към потенциалните донори
Бял дроб може да се вземе от жив или трупен донор. Повечето за взимат от трупни донори, защото от жив донор може да се вземе само част от белите дробове, а и донорът ще изпитва дихателни затруднения до края на живота си. Съществуват определени изисквания към потенциалните донори на белия дроб:
- Донорът да не е страдал от тежки заболявания
- Дареният бял дроб или белите дробове трябва да са достатъчно големи, за да оксигенират тялото на реципиента, но достатъчно малки, за да се поберат в гръдната кухина на получателя.
- Понякога възрастта също е от значение
- Съвместима кръвна група
Донорът и реципиента трябва да отговарят на следните критерии:
- Съвместима кръвна група
- Подходящ размер на белите дробове, за да се поберат в гръдната кухина на реципиента
- Географско разстояние между донорския орган и получателя му
- Тежест на белодробната болест на реципиента
- Общото здравословно състояние на получателя
- Вероятност трансплантацията да бъде успешна
Тестове за потенциални кандидати за трансплантация
Пациентите, които са в списъка за трансплантация на органи, преминават обширни медицински тестове, за да се оцени цялостното им здравословно състояние:
- Кръвно типизиране: кръвната група на реципиента трябва да съответства на донорската, поради антигени, които присъстват в дарените бели дробове. Несъответствието на кръвната група може да доведе до силна реакция от страна на имунната система и последващо отхвърляне на трансплантираните органи
- Тъканна съвместимост
- Рентгенография на гръдния кош, за да се провери размерът на белите дробове и гръдната кухина
- Белодробни функционални тестове
- Компютърна томография
- Сканиране на костна минерална плътност
- Тест за сърдечен стрес
- Проверка на съотношението между вентилация и перфузия (V/Q)
- Електрокардиограма
- Сърдечна катетеризация
- Ехокардиография
Донор на семенна течност
В рубриката донор на друг уточнен орган или тъкан се включва и донорството на сперма. Представлява процедура, при която мъж дарява сперма — течността, съдържаща сперматозоиди, която се отделя по време на еякулация, за да помогне на човек или двойка да заченат бебе.
Дарената сперма може да се инжектира в репродуктивните органи на жената (вътрематочно осеменяване) или да се използва за оплождане на зрели яйцеклетки в лаборатория (ин витро оплождане). Използването на дарена сперма е известно като репродукция от трета страна.
Мъж, който прави дарение на сперма, може да бъде записан с имената си или да остане анонимен на получателя. Даренията на спермата, направени от известен получател, се наричат насочени дарения.
Скрининг
Преди да може някои да дари сперма, трябва да бъде прегледан за здравословни заболявания и други рискови фактори. Изисква се основен скрининг за инфекциозни заболявания и определени рискови фактори, преди човекът да може да стане донор на сперма.
- Възраст — повечето банки на сперматозоидите изискват донорите да са на възраст между 18 и 39 години. Някои банки на сперматозоидите определят горна възрастова граница от 34.
- Физикален преглед — включва взимане на проби от кръвта и урината за тест за инфекциозни заболявания, като ХИВ. Ако някой е редовен донор на сперма, ще трябва да извършва физикални прегледи на всеки шест месеца.
- Тестване на сперма — трябва да се предоставят няколко проби от семенната течност. Преди предоставяне на всяка проба, донорът ще трябва да се въздържа от еякулация в продължение на поне 48-72 часа. Пробите ще бъдат анализирани за количество, качество и движение на сперматозоидите.
- Генетични изследвания — донорът трябва да се провери дали е носител на някакви генетични заболявания. Някои банки за сперма провеждат по-обширни тестове от други.
- Фамилна медицинска история — трябва да се предостави подробна информация за медицинската история на поне две предишни поколения на донора. История, която предполага наличието на наследствено заболяване, може да попречи на даряването на сперма.
- Психологическа оценка — обикновено донорът се пита, дали ще бъде загрижен за бъдещите си деца и дали желае личната му информация да бъде споделена с тях.
 Лична и сексуална история — представя се подробна информация за миналите му сексуални дейности, употреба на наркотици и друга лична информация, за да се покаже дали са налични рискови фактори за развитие на инфекциозно заболяване, като ХИВ.
Лична и сексуална история — представя се подробна информация за миналите му сексуални дейности, употреба на наркотици и друга лична информация, за да се покаже дали са налични рискови фактори за развитие на инфекциозно заболяване, като ХИВ.- Лична характеристика — тъй като децата унаследяват характеристиките си от родителите, донорът ще бъде помолен да сподели подробна информация за личните му навици, образование, хобита и интереси. Може също така да бъде помолен да предостави снимки или видеоклипове на себе си или аудио записи на гласа си.
Ако тествате положително за някакви медицински състояния по време на процеса на скрининг, ще бъдете уведомени и насочени към лечение или съвет.
Донор на яйцеклетки
В рубриката донор на друг уточнен орган или тъкан се включва и даряването на яйцеклетки. То е процес, при който плодородна жена дарява яйцеклетките си на друга жена, за да й помогне да зачене. Процедурата се извършва от лекар, който отстранява една или повече яйцеклетки от донора, опложда ги в лаборатория и след това прехвърля получените ембриони в матката на получателя. Лекарите правят това с помощта на имплантационна процедура, като ин витро оплождане (IVF).
Понякога лекарите могат да замразят някои или всички ембриони за по-късна употреба или имплантиране на различни жени.
Даряването на яйцеклетки често е от полза за жени, които не могат да използват собствените си, поради репродуктивни проблеми, включително яйчникова недостатъчност, избягване на вродени аномалии в плода или напреднала възраст.
Критерии за донори
По принцип донорите са на възраст между 21 и 34 години. Жените от тази възрастова група реагират по-добре на лекарствата за плодовитост и често имат по-високо качество и количество яйцеклетки. Донорите не трябва да имат инфекциозни заболявания, като ХИВ и хепатит. Също така, те не трябва да имат висок риск от генетични заболявания, например муковисцидоза.
Някои програми облагодетелстват жени, които вече успешно са дарили яйцеклетки или са родили.
Проверка на донора на яйцеклетки
Процесът на скрининг включва следните стъпки:
- формуляр за даряване на яйцеклетки
- интервю, по телефона или лично
- физикално изследване
- кръвни изследвания
- тестове за лекарства
- ултразвук, за изследване на репродуктивните органи
- скрининг на инфекциозни заболявания
- скрининг за наследствени заболявания
- психологически скрининг
Даряването на яйцеклетки може да бъде емоционално преживяване за донора и получателя, затова центровете включват психологически преглед на всички участващи лица.
Оценка на психичното здраве на донора е от важно значение за осигуряване здравето на всички произтичащи от него деца и за да е сигурно, че донорът взема съзнателното решение, преди да започне процеса на даряване.

Процедурата по извличане на яйцеклетки
Преди да започне процедурата, повечето донори трябва да приемат лекарства, които спират нормалния им менструален цикъл. Страничните ефекти на това лекарство могат да включват:
- болки в мускулите
- главоболие
- умора
- горещи вълни
След това донорът приема фертилни лекарства, които стимулират яйчниците да произвеждат няколко яйца наведнъж. Това е известно като хиперстимулация. Донорите трябва самостоятелно да прилагат това лекарство, като го инжектират подкожно или мускулно.
Някои жени получават странични ефекти, като например синини на мястото на инжектиране, промени в настроението и чувствителни гърди. В редки случаи жената може да развие синдром на овариална хиперстимулация (OHSS). Това се случва, когато в яйчниците се развиват твърде много яйцеклетки. Жените, които развиват OHSS, може да се нуждаят от хоспитализация.
За донорите съществува риск от бременност преди извличането на яйцеклетките, така че е добра идея да избягват полов акт или да използват бариерен контрацептив, като например презерватив.
През целия процес на донорството, донорът се подлага на чести кръвни изследвания и ултразвукови прегледи, за да се проследява реакцията към лекарствата.
По време на извличането
Малко преди извличането на яйцеклетките, донорът получава последна инжекция от фертилните медикаменти. Лекарят трансвагинално аспирира яйцеклетката. Поставя се ултразвукова сонда във влагалището и се използва игла за извличане на яйцеклетката.
Процедурата продължава около 30 минути, лекарят може да даде на донора болкоуспокояващи. Тъй като това е лека процедура, не е необходимо донорът да остава в клиниката за наблюдение.
След извличане на яйцеклетките
Някои жени установяват, че се нуждаят от няколко дни почивка, за да се възстановят след процедурата. Други се връщат към ежедневните си дейности на следващия ден.
Рискове за донора
Рисковете от даряване на яйцеклетки са сравнително ниски. Процедурите и лекарствата за донори са същите, каквито са за жените, които използват собствените си яйцеклетки в процеса на ин витро оплождане.
Някои жени получават кървене, когато лекарят вкарва иглата в яйчника. В редки случаи може да се повредят червата, пикочния мехур или близките кръвоносни съдове. Въпреки това, сериозни увреждания или силно кървене са малко вероятни.
Инфекцията може да възникне и след отстраняването на клетките. Лекарят може да предпише антибиотици, за да предотврати това.
Понякога лекарствата, които лекарят предписва за насърчаване на овулацията при донора, могат да причинят OHSS, който може да бъде лек, умерен или тежък. Във всички случаи трябва консултация с лекар. Тежките случаи могат да изискват хоспитализация със симптоми, като:
- затруднено дишане
- бързо наддаване на тегло
- стомашни болки
- повръщане
 Самоличност на донора
Самоличност на донора
Много програми за даряване на яйцеклетки пазят самоличността на донора. В други случаи получателите ще получат конкретна информация за донора, но няма да се срещат или да знаят имената му.
Някои програми могат да позволят на донорите и получателите да се срещнат, ако и двете страни имат желание. В някои ситуации получателите могат да разрешат на донора да осъществи контакт с детето, след като достигне определена възраст.
Библиография
https://www.mayoclinic.org/tests-procedures/lung-transplant/about/pac-20384754
https://en.wikipedia.org/wiki/Lung_transplantation
https://www.mayoclinic.org/tests-procedures/sperm-donation/about/pac-20395032
https://www.medicalnewstoday.com/articles/314750
Коментари към Донор на друг уточнен орган или тъкан МКБ Z52.8