Трансплантация на сърце
Трансплантацията на органи дълги години е била само плод на най-големите и дръзки фантазии на учените. Преди по-малко от сто години никой не е предполагал, че един ден тази толкова сериозна манипулация може да навлезе до толкова в медицината и да открие нови хоризонти пред стотици хиляди тежко болни пациенти.
Трансплантацията на органи и в частност трансплантацията на сърце вдъхва нов живот на хиляди хора в световен мащаб, подобрявайки качеството и продължителността на живота им.
Първата в света човешка трансплантация на сърце е извършена от Christian Bernard на 03.12.1967 година в Южна Африка, като пациентът е оцелял едва 18 дни.
Неуспехите на опитите за присаждане на сърце в миналото се дължат главно на липсата на подходящи средства, лекарства и апаратура за поддържане на състоянието на пациентите по време на и след операцията.
След въвеждането в практиката на лекарствата от групата на имуносупресорите (потискащи имунната система) и кортикостероидите преживяемостта на пациентите след трансплантация драстично се подобрява. Успехите от този вид операции започват след 1983 година, след въвеждането на медикамента циклоспорин, намаляващ рисковете от реакция на отхвърляне на присадката.
Полезна и подробна информация по отношение на първите опити за присаждане на сърце може да намерите в раздел История:
В днешно време сърдечната трансплантация като процедура не представлява сериозно предизвикателство за специалистите, главният проблем е по-скоро в намирането на подходящ донор за конкретния пациент във връзка с малкия брой донори като цяло и дългия списък на чакащите за трансплантация.
За постигането на добри резултати в дългосрочен план съвременната фармацевтична индустрия предлага голямо разнообразие от лекарства, които се борят активно с възможните усложнения от самата манипулация.
Кога се извършва трансплантация на сърце (сърдечна трансплантация, присаждане на сърце)?
Сърдечната трансплантация се назначава след обстоен преглед, изследвания и обсъждане от екип от специалисти.
Това е процедура, към която се прибягва при липса на ефективност от всички останали други методи на лечение и терапевтичен подход (лайфстайл лечение, алтернативни методики, конвенционална медицина, медикаменти, слабо инвазивни оперативни интервенции).
Извършва се при пациенти, за които се счита, че липсва друг ефективен метод на лечение, при които операцията ще доведе до значимо подобряване на качеството на живот и увеличаване на неговата продължителност.
Редица заболявания на сърдечно-съдовата система, особено в краен стадий, могат да станат причина и показание за извършване на сърдечна трансплантация, като най-често това са краен стадий на сърдечна недостатъчност, вродени пороци на сърцето, тежко засягане на различните структури на миокарда:
- Застойна сърдечна недостатъчност
- Кардиомиопатия
- Първична белодробна хипертония
- Сърдечна недостатъчност
- Дилатативна кардиомиопатия
- Други форми на белодробно сърце
Преди процедурата е необходимо обстойно, подробно и пълно снемане на анамнеза (подробен разпит за налични други заболявания, генетична обремененост, наличие на алергии, приемани лекарства, някои индивидуални особености), изследвания за определяне на вида и тежестта на основното заболяване, възможните (ако има такива) други методи на лечение.
След подробни медицински изследвания (електрокардиограма, ехокардиография, в някои случаи и ангиография, разширени кръвни изследвания, определяне на цялостния здравословен статус и функционална активност на белодробната, бъбречната, чернодробната и сърдечно-съдовата функция) пациентите се вписват в списъка на чакащите за подходящ донор.
Като цяло в много страни (включително и България) се наблюдава изразен дефицит на донори, което създава сериозни затруднения и в редица случаи става причина за чакане в период на месеци, дори години, през което време задължително се мониторира състоянието на пациента.
При определени ситуации (остро влошаване на здравословното състояние, активиране на друго подлежащо заболяване) името на пациента се отстранява от листата на чакащите и се вписва отново едва след стабилизиране на здравословното му състояние.
Откриването на подходящ донор не е лека, нито лесна задача, от една страна поради малкия брой на донори като цяло, от друга страна поради многобройните изисквания, на които трябва да отговаря и многобройните показатели, по които трябва да си съвпадат донор и реципиент.
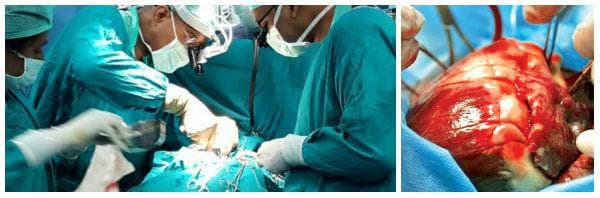
Какво представлява трансплантацията на сърце?
За специалистите в областта манипулацията сама по себе си не крие сериозни предизвикателства пред техните умения и по същество се състои от всъщност три операции:
- отстраняване и грижа за сърцето на донора: донорите обикновено са лица, претърпели тежка травма (най-често в областта на главата), в резултат от което са в мозъчна смърт (необратимо състояние). След съгласието на техните близки органите им могат да послужат за вдъхване на втори живот при тежко болни пациенти, като процедурата по съхранението и транспортирането им е много строга и стриктна. Препоръчва се трансплантиране на чуждото сърце в рамките на няколко часа след изваждането му от донора
- отстраняване на сърцето на пациента: след хоспитализация и преминаване през всички необходими стандартни процедури в болницата, се преминава към отстраняване на засегнатия орган на пациента под обща анестезия. Операцията е отворена (прониква се през гръдния кош след разрязване на гръдната кост), като нейната сложност и продължителност се определят от вида и тежестта на основното заболяване на пациента. При процедурата за поддържане на жизнените показатели на пациентите и активността на сърдечно-съдовата система, последните се включват към апарат за изкуствено поддържане на системата (временен кардиопулмонален байпас). По време на операцията пациентите са под обща анестезия, като постоянно се мониторират всички жизнени показатели, вливат се необходимите разтвори за поддържане на баланса в електролитите и киселинно-алкалното равновесие
- присаждане на чуждото сърце на пациента: редица специалисти споделят, че това представлява най-лесната за изпълнение част от операцията, тъй като сама по себе си включва създаването само на пет анастомози (връзки), свързващи големите кръвоносни съдове на реципиента с отвърстията за големите кръвоносни съдове на донорското сърце. След пълното и успешно присаждане на сърцето изкуствения байпас се спира, с помощта на електрошок се стимулира сърдечната дейност и при необходимост се поставя временен (външен) пейсмейкър. При необходимост от поставянето на външен пейсмейкър, последният обикновено се отстранява след няколко дни и след възстановяването на пациента
След операцията обикновено е необходим престой в болничното заведение за една до две седмици (според състоянието на пациента), през което време внимателно се проследява състоянието му и се следи за нежелани реакции, реакции, свързани с отхвърляне на присадката и други, заплашващи добрия изход от процедурата.
В зависимост от състоянието на пациента е възможно извършване на комбинирана трансплантация (присаждане на сърце в комбинация с бъбрек или присаждане на сърце в комбинация с черен дроб) за постигане на оптимален резултат.

Противопоказания и рискове при извършване на трансплантация на сърце
Въпреки животоспасяващия характер на операцията, присаждането на чуждо сърце от една страна крие сериозни рискове от нежелани ефекти (във връзка със самата операция, във връзка с провежданата терапия след това, както и във връзка с индивидуалните особености на организма и възприемането на присаденото сърце като чужд агент), които трябва да се имат предвид, преди извършването на манипулацията и за които трябва да се следи след това.
Някои от нежеланите ефекти и рискове от трансплантацията се проявяват в кратки срокове след операцията (часове, дни, седмици), докато други се изявяват месеци или дори години след процедурата и представляват сериозна заплаха за здравето на пациента.
Най-често срещаните негативни последици след сърдечна трансплантация включват:
- реакция на отхвърляне на присадката: в миналото е представлявала сериозно предизвикателство пред медицинските специалисти, но след въвеждането на имуносупресивните лекарства в клиничната практика реакцията се наблюдава при около десет процента от оперираните пациенти. За предотвратяването на тази реакция е необходим прием на подходяща, адекватно подбрана комбинация от лекарства, потискащи имунната система, някои от които се приемат цял живот
- инфекция: рисковете от инфекция в днешно време са свързани предимно с имуносупресивната терапия, а не толкова с неспазването на правилата за септика и антисептика
- кървене, формиране на кръвни съсиреци и риск от тромбоза: за намаляването на тези рискове е необходимо стриктно проследяване на коагулационната способност на пациента с помощта на съответните медицински изследвания и включване на подходящи лекарства при необходимост (антикоагуланти, разредители на кръвта)
- увреждане на кръвоносните съдове (сърдечна васкулопатия): в резултат от манипулацията са възможни промени в архитектониката на коронарните артерии с последващо втвърдяване на стените им, което води до промени в кръвния ток и увреждане на формените елементи на кръвта, риск от аритмия, инфаркт на миокарда, внезапна сърдечна смърт
Във връзка с необходимостта от прием на имуносупресанти след трансплантацията се наблюдават редица нежелани ефекти, дължащи се на тези медикаменти.
Тъй като те водят до потискане на имунната система се наблюдава повишена склонност към инфекциозни заболявания, особено причинени от нетипични, опортюнистични агенти, които се поддават трудно на лечение.
Лекарствата от тези групи водят до прогресивно увреждане на чернодробната, бъбречната, метаболитната и други функции, като различни проучвания в областта показват и повишен риск от развитие на ракови заболявания (най-често тумори, засягащи кожата, лимфната система, хемопоезата и други).
За намаляване на риска от възникване на сериозни нежелани ефекти е необходимо спазването на основните правила и изисквания при определяне на статуса на пациента (подходящ или не за трансплантация).
Редица състояния и заболявания са противопоказани за извършване на сърдечна трансплантация, като някои от тях се отнасят до изключването на някои вредни навици на пациента, други се отнасят до наличието на сериозно подлежащо заболяване, криещо риск от неуспех на операцията.
Сърдечна трансплантация не може да бъде извършена при:
- наличие на системни органни заболявания
- остри инфекции
- някои хронични инфекции, включително при ХИВ позитивни пациенти
- бъбречно, белодробно или чернодробно заболяване
- тежка белодробна хипертония
- дългогодишен захарен диабет тип 1 (инсулинозависим)
- съдови заболявания
- тромбоемболизъм
- заболяване, водещо до скъсяване продължителността на живот
- тежка степен малнутриция, кахексия
- различни зависимости (към алкохол, наркотици, тютюнопушене) и нежелание или неспособност за справяне с тях
- напреднала възраст, представляваща рисков фактор за оптималното възстановяване след операцията
Стриктното наблюдение на пациентите след сърдечната трансплантация намалява рисковете от нежелани ефекти и рискове.
Над 85 процента от пациентите показват добро състояние една година след операцията, а около 60 процента от пациентите показват добра десетгодишна преживяемост.

Живот след трансплантация на сърце
След сърдечната операция грижите към болния от страна на медицинските специалисти и на него самия не приключват, дори напротив. Необходимо е стриктно спазване на определен хранителен режим, физическа активност, поддържане на добро здравословно състояние, контрол над други подлежащи заболявания, редовен мониторинг на сърдечно-съдовата функция.
Пациентите обикновено се включват в програма за рехабилитация, където получават необходимите знания и умения за воденето на здравословен живот след операцията.
Обикновено пациентите нямат затруднения при завръщането към обичайните дейности (в зависимост от професията) и изпълнението на семейните задължения, но е необходима промяна в хранителния режим (изключване на пържени, мазни и вредни храни за намаляване на риска от развитие на атеросклероза, затлъстяване и други заболявания, увреждащи сърдечно-съдовата дейност), умерена, подходяща за здравословния статус физическа активност (обездвижването повишава риска от сърдечно-съдови инциденти), прием на изписаните лекарства.
Самоцелната и самоволна промяна в терапевтичния режим, прекратяването на приема на лекарствата, прием на по-високи или по-ниски от препоръчаните дози или прием на лекарства, които не са одобрени от лекуващия лекар, крие сериозни рискове за здравословното състояние на пациентите.
Изпробването и приложението на различни алтернативни методи на лечение, които не са съгласувани с лекуващия лекар, не са препоръчителни, поради непредвидими рискове.
Здравословният начин на живот и оптималната грижа за физическото, емоционалното и психическото благополучие гарантира постигане на добри резултати в дългосрочен план, води до подобряване на качеството и удължаване на продължителността на живот след трансплантация на сърце.
Заболявания, при които се прилага лечението Трансплантация на сърце
Продукти свързани със СТАТИЯТА
МАЙКАТА НА ДЪЩЕРЯ Й - ДАНИЕЛА ПЕТРОВА - СИЕЛА
ДОНОРЪТ - КЛЕЪР МАКИНТОШ - СИЕЛА
НАУ ФУДС СЕЛЕН капсули 200 мкг * 90
УБИКАПС УБИКВИНОЛ капсули 50 мг * 40
ЛАЙФ ЕКСТЕНШЪН ТЕАФЛАВИН ЧЕРЕН ЧАЙ капсули * 30
ЖИВОВЛЕК ТЕСНОЛИСТ ЛИСТА 50 г
Библиография
https://en.wikipedia.org/wiki/Heart_transplantation
https://www.mayoclinic.org/tests-procedures/heart-transplant/about/pac-20384750
https://emedicine.medscape.com/article/429816-overview
https://www.medicinenet.com/heart_transplant/article.htm
http://columbiasurgery.org/heart-transplant/brief-history-heart-transplantation
https://www.webmd.com/heart-disease/heart-transplant-15646
https://svhhearthealth.com.au/procedures/procedures/heart+transplant
https://www.ucsfhealth.org/conditions/heart_transplant/preparation.html
https://medlineplus.gov/hearttransplantation.html
https://www.urmc.rochester.edu/encyclopedia/content.aspx?contenttypeid=92&contentid=P07974
https://ctsurgerypatients.org/heart-and-lung-transplantation/adult-heart-transplantation
СТАТИЯТА е свързана към
- Хирургично лечение
- Хирургически дренаж
- Лечение при руптура на сухожилието (скъсано сухожилие)
- Лечение на бъбречна недостатъчност
- д-р Адам Драганов Персенски
- Как да оцелеем при инфаркт, ако сме сами?
- Д-р Денислав Исидоров Белинов, д.м.
- Опасни ли са екстрасистолите?
- д-р Георги Карамфилов Карамфилов
- Калциеви антагонисти
- Техники и натурални средства, помагащи при сърцебиене






Коментари към Трансплантация на сърце