Спермограма
В кои случаи се препоръчва провеждането на изследването?
Необходима ли е предварителна подготовка?
Метод на провеждане на изследването:
Какво ще усещате по време на изследването?
Има ли рискове от провеждането на изследването?
Резултати от проведеното изследване:
Кога не трябва да провеждате изследването?
Въведение
Анализът на семенната течност (спермограма, спермален анализ, семенен анализ) е един от първите и най-важни тестове, който се прилага, за да се установи дали естествената способност за възпроизвеждане (фертилитет) на мъжа е засегната.
Чрез спермалния анализ се прави оценка на някои от характеристиките на еякулата (отделената сперма) и на съдържащите се в него сперматозоиди.
Ако причините за безплодие се дължат на проблеми при мъжа (мъжки фактор), чрез спермалния анализ може да се определи конкретната причина за инфертилитет от страна на мъжа, както и да се направи оценка на възможността за използване на асистирана репродуктивна технология (ART).
Спермограмата може да спомогне да се определи дали проблемът е в образуването на семенна течност или в нейното качество.
При около 50% от двойките с репродуктивни проблеми проблемът е при мъжа (мъжки стерилитет).
Сперматозоидите са репродуктивните клетки при мъжа, като устройството им включва:
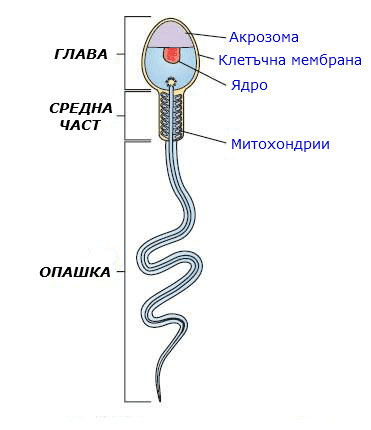
- глава;
- шийка;
- свързваща (средна) част;
- опашка;
Те съдържат по едно копие от всяка хромозома (генетичната програма на мъжа).
Главата се състои от ядро и акрозома.
Акрозомата представлява специфична структура на сперматозоидите — мембранно мехурче, което покрива като шапчица по-голямата част от главата (ядрото).
Сперматозоидите са подвижни, като сливайки се с женската полова клетка (яйцеклетка), настъпва оплождане.
Освен сперматозоиди, еякулатът съдържа също така различни количества фруктоза, коагулиращи вещества, естествени лубриканти и ензими, които подпомагат нормалната функция на сперматозоидите и процеса на оплождане.
В кои случаи се препоръчва провеждането на изследването?
Спермограма се препоръчва в някои от следните случаи:
- При съмнения за репродуктивни проблеми при мъжа — инфертилитет (безплодие):
Ако спермалният анализ покаже отклонение от нормата, изследването се повтаря през различни интервали от време, определени от медицинския специалист.
- Да се установи дали е била успешно извършена процедура, наречена вазектомия (мъжка стерилизация) — метод, който се използва за контрол на раждаемостта;
- Да се провери дали е нормално възстановяването след вазектомия;
- Често семенният анализ се използва за тестване на донорите на сперматозоиди;
- В някои случаи спермален анализ се прави като част от рутинните изследвания при планиране на бременност.
Това се прави рядко, освен ако не е по изрично желание на двойката или ако има сериозно съмнение за налична патология, установена при свалянето на анамнезата или по време на физикалния преглед.
Рутинната спермограма е много скъпа и отнемаща много време процедура.
Необходима ли е предварителна подготовка?
Преди провеждането на спермограма е необходимо да избягвате всякаква сексуална активност, която води до еякулация, в продължение на 2 до 5 дни (но не повече от 7 дни) преди изследването.
По този начин броят на сперматозоидите ще бъде възможно най-голям, което увеличава надеждността на теста.
Ако е възможно, половото въздържание не трябва да продължи повече от 1-2 седмици преди спермограма, тъй като продължителното време без сексуална активност увеличава обема на еякулата, но намалява подвижността на сперматозоидите.
Също така е необходимо да избягвате употребата на алкохол в продължение на няколко дни преди провеждане на изследването.
Необходимо да се избягват храни и напитки, съдържащи кофеин, както и употребата на наркотични вещества като кокаин и марихуана 2 до 5 дни преди теста.
Необходимо е да информирате Вашия лекар за всички лекарства и хранителни добавки, които приемате.
Метод на провеждане на изследването:
За провеждане на спермалния анализ е необходимо да се даде материал за изследване (семенна течност).
Това става посредством еякулириане в стерилен съд (контейнер).
Тъй като резултатите от изследването на семенната течност могат да варират, препоръчва се да се вземат 2-3 различни проби в рамките на 3 месеца, което ще даде по-точни резултати.
Семенен анализ за проверка ефективността на извършена вазектомия обикновено се прави 6 седмици след процедурата.
Има няколко начина, които могат да бъдат използвани за получаване на материал за изследване:
- Мастурбация — това е най-разпространеният начин за събиране на семенна течност.
Еякулатът се събира в стерилен съд, като не трябва да се използват лубриканти;
- Прекъснат полов акт (coitus interruptus) — мъжът изкарва члена си от влагалището точно преди еякулация, като семенната течност се събира в стерилен контейнер.
Този метод може да се използва след извършена вазектомия, за да се провери за наличието на сперматозоиди в еякулата.
При изследване за стерилитет обаче се препоръчват други методи.
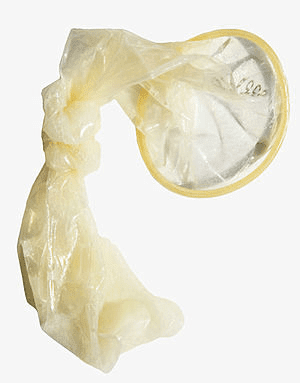
-
Полов контакт с презерватив — трябва да използвате презервативи, които не съдържат фина пудра, лубрикант или други съставки, които могат да увредят сперматозоидите (спермициди).
След еякулация презервативът се премахва внимателно от половия член, след което се завърза и се поставя с чист съд.
Този метод се прилага само в изключителни случаи, като например невъзможност за еякулация чрез мастурбация.
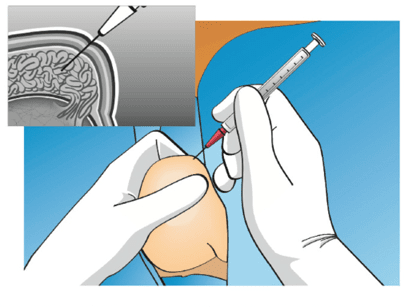
- Екстракция на сперматозоиди от тестиса;
- При мъже с травми, засягащи гръбначния мозък, еякулацията се улеснява чрез електрическа стимулация;
Тъй като подвижността на сперматозоидите намалява след еякулация, двата фактора, които са от решаващо значение за получаване на точни резултати, са:
- температура на съхранение;
- времето от момента на отделяне на семенна течност до нейното изследване;
Даването на пробата може да стане в специална стая или в баня в клиниката, в която ще се извърши изследването.
Ако живеете близо до клиниката или не желаете даването на проба да стане в непозната обстановка, семенната проба може да се даде и в домашни условия, след което трябва да се транспортира до лабораторията, за да се направи изследването, като това трябва да стане в рамките на 1 час.
Мястото на събиране на семенна течност не влияе на резултатите от спермограмата.
Повечето лаборатории изискват пробите за изследване да се дават на място, тъй като ранното изследване на еякулата спомага за получаване на по-точни резултати.
Сперматозоидите са много чувствителни към температурните промени.
Ето защо, при транспортиране пробата трябва да се съхранява при телесна температура (37 °С) и не трябва да се оставя продължително време на стайна температура.
Ако навън е студено, носете контейнера с материала за изследване близо до тялото си, което ще спомогне за поддържане на еякулата близо до телесната температура.
Пробата не трябва да се охлажда чрез поставяне в хладилник, чрез поставяне в лед или други методи, както и трябва да се пази от директна слънчева светлина или други източници на топлина.
За провеждане на изследването се използват различни методи:
- Препоръчва се използване на светлинен микроскоп, който е снабден с обективи с фазов контраст;
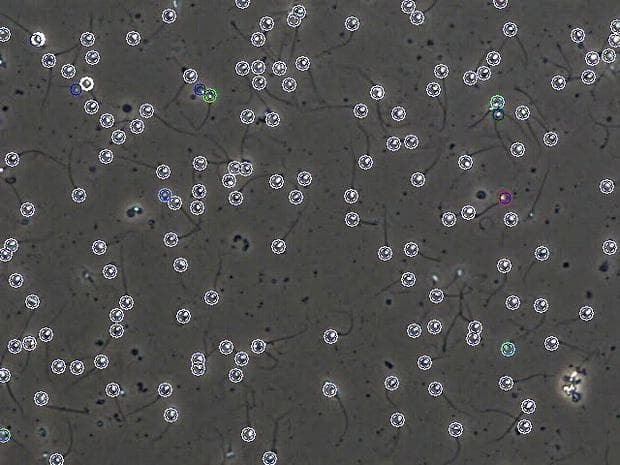
- Компютърно-асистиран спермален анализ (Computer assisted sperm analysis — CASA) е технология за автоматичен и полуавтоматичен анализ на семенната течност.
Компютърно-асистираните методи най-често се използват за изследване на концентрацията и подвижността на сперматозоидите.
Понастоящем са разработени CASA методи, базирани на анализ на изображенията и използване на нови технологии, даващи изключително прецизни резултати и извършващи пълен анализ в рамките на няколко секунди;
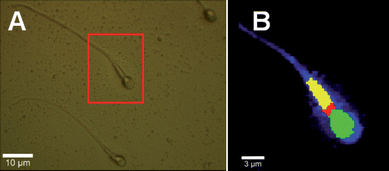
- Раман спектроскопия (Raman spectroscopy) дава възможност за охарактеризиране, идентифициране и локализиране на увреждането на ДНК в ядрото на сперматозоида;

- С помощта на Trak Male Fertility System е възможно да се определи броя на сперматозоидите с помощта на преносима центрофуга;
Какво ще усещате по време на изследването?
Може да почувствате известен дискомфорт от начина, по който се дава пробата за спермограма.
Има ли рискове от провеждането на изследването?
Не са известни рискове, свързани с провеждането на спермалния анализ.
Резултати от проведеното изследване:
Чрез спермограмата се определя количеството на образуваната от мъжа семенна течност, а също така броя и качеството на съдържащите се в нея сперматозоиди.
Резултатите от семенния анализ обикновено са готови рамките на деня.
Стойностите в спермограмата могат да варират между отделните лаборатории.
Ако резултатите от първото изследване насочват към субфертилитет (общ брой нормално подвижни сперматозоиди с нормална морфология < 2,000,000), трябва да бъдат направени поне още 2 изследвания, като интервалът между отделните изследвания трябва да е най-малко 2-4 седмици.

Спермалният анализ е разделен на 2 части:
- макроскопска оценка на пробата;
- микроскопско изследване на пробата;
Най-важните параметри, които се включват в спермограмата, са:
МАКРОСКОПСКО ИЗСЛЕДВАНЕ:
-
Време за втечняване (Liquefaction):
Веднага след еякулация семенната течност е във вид на плътен гел и обикновено се втечнява в рамките на 15-20 минути след еякулация, тоест времето за втечняване е времето, необходимо на еякулата да се втечни;
-
Вискозитет (Viscosity):
Вискозитетът на пробата се определя, след като е настъпило пълно втечняване на еякулата.
Вискозитетът се определя с помощта на пипета с широк отвор (диаметър около 1.5 mm), с помощта на която пробата се аспирира и след това се оставя да изтече свободно (от собствената си тежест) от пипетата.
Проба с нормален вискозитет изтича от пипетата на малки капчици.
Ако спермалната проба е с повишен вискозитет, тя изтича на дълги нишки (дължина над 2 см).
-
Вид на еякулата (Appearance of the ejaculate):
Нормалната втечнена спермална проба има хомогенен, сиво-опалесциращ вид.
Ако концентрацията на сперматозоидите е много ниска, сменната течност е с по-ниска мътност.
Необичайното оцветяване на еякулата (червено, кафеникаво или жълтеникаво) може да предостави допълнително информация по отношение на някои състояния.
-
Обем (Volume):
Определя се количеството на отделената сперма (еякулат).
Обемът може да бъде по-малък от нормалното, ако:
- човек е неспокоен при даването на проба за изследване;
- по някаква причина не е събрано цялото количество семенна течност;
- са налице хормонални нарушения;
- е налице запушване на семепроводните канали;
-
pH:
Нормалната семенна течност е с леко алкално pH.
За измерване на pH се използват тест-ленти с обхват от 6.0 до 10.0;
МИКРОСКОПСКО ИЗСЛЕДВАНЕ:
-
Виталност (Vitality):
Това е важен параметър на сперматозоидите, който се базира на пропускливостта на мембраната на сперматозоидите за специфични багрила.
Основният недостатък е, че оценката на виталитета е изключително субективна поради изменчивата интензивност на оцветяване.
Мъртвите сперматозоиди се оцветяват в червено, докато живите сперматозоиди са безцветни (бели).
-
Смесена антиглобулинова реакция [MAR]:
Представлява скринингов тест, който се използва за установяване наличието или липсата на антиспермални антитела и вида на тези антитела (IgA, IgG или IgM).
Антителата, които се прикрепват към сперматозоидите, могат да намалят фертилитета на мъжа.
-
Бели кръвни клетки (левкоцити):
Големият брой левкоцити в семенната течност може да е индикация за инфекция или възпаление.
-
Червени кръвни клетки (еритроцити):
Техният брой трябва да е под 1 милион на 1 ml.
Наличието на повече еритроцити може да е индикация за инфекция.
-
Кръгли клетки (Round cells)
Това са клетки, които имат кръгла форма, подобно на епителните клетки, белите кръвни клетки и незрелите зародишни клетки.
-
Концентрация на сперматозоидите (общ брой на сперматозоидите) — Sperm concentration (Sperm count):
Определяне на броя на сперматозоидите в 1 ml семенна течност.
-
Подвижност (Motility):
Подвижността на сперматозоидите в семенната течност трябва да се определи веднага след втечняване, за да се ограничат биологичните промени, причинени от дехидратация, промяна в температурата, pH и други.
Класификацията на подвижността на сперматозоидите според Световната здравна организация — СЗО (World Health Organization — WHO) включва:
- Прогресивна подвижност (PR) — сперматозоидите се активно подвижни, като се движат линеарно или в голям кръг, независимо от скоростта;
- Непрогресивна подвижност (NP) — включва всички други модели на движение, като липсва прогресия — например движение в малки кръгове, слабо подвижна глава, наличие само на движение на опашката;
- Неподвижност (IM) — сперматозоидите не се движат;
-
Морфология (Morphology):
Морфологията определя формата на сперматозоидите.
Според критериите на Световната здравна организация (СЗО) от 2010 година, за да се определи една морфология като нормална, трябва 4% или повече от сперматозоидите да са нормална форма.
Според стриктните критерии на Крюгер (Kruger’s strict criteria), нормална е тази морфология, при която 14% или повече от сперматозоидите са с нормална форма.
Според СЗО, критериите, на които трябва да отговарят сперматозоидите, за да се класифицира като нормални, включват:
- Овална форма на главата с гладки контури и с размери 3.7-4.7 µm (микрометра) дължина и 2.5-3.2 µm ширина;
- Добре видима акрозомна област, съставляваща 40-70% от размера на главата;
- Акрозомната област не трябва да съдържа големи вакуоли, както и повече от 2 малки вакуоли, които не трябва да заемат повече от 20% от площта на главата;
- Средната част по цялото си протежение трябва да е с еднаква дебелина, както и с почти същата дължина като главата на сперматозоида.
Оста на средната част трябва да съвпада с главната ос на главата; - Цитоплазменият остатък се смята за патология, само когато е в излишък, тоест, когато надвишава 1/3 от размера на главата на сперматозоида;
- Опашката на сперматозоида трябва да е еднакъв диаметър по цялата си дължина, трябва да бъде по-тънка от средната част и да бъде с дължина около 45 µm (около 10 пъти по-дълга от главата).
Опашката може да е леко завита, но не трябва да е пречупена или огъната.
Качественият анализ на семенната течност (нормозооспермия, астенозооспермия, азооспермия, аспермия и други) може да видите в тази ТАБЛИЦА.
Нормални стойности:
Референтните стойности на отделните параметри на спермограмата според критериите на Световната здравна организация (СЗО) може да видите в тази ТАБЛИЦА.
Отклонения от нормата:
Схематичното представяне на някои от формите на анормална морфология на сперматозоидите може да видите на тази ГРАФИКА
Кога не трябва да провеждате изследването?
Факторите, които биха могли да възпрепятстват провеждането на семенен анализ или могат да доведат до неточни резултати, включват:
- замърсяване на пробата или използване на нестерилен съд;
- прием на различни медикаменти, включително:
- циметидин (cimetidine);
- мъжки или женски полови хормони (тестостерон, естроген);
- сулфасалазин (sulfasalazine);
- нитрофурантоин (nitrofurantoin);
- някои химиотерапевтични средства;
- прием на кофеин, алкохол, кокаин, марихуана;
- тютюнопушене;
- прием на някои хранителни добавки, като например жълт кантарион или високи дози ехинацея;
- съхраняване на пробата на студено — в този случай намалява подвижността на сперматозоидите и това ще доведе до грешни резултати;
- излагане на радиация или на някои химични вещества (например пестициди или спермициди);
- продължително излагане на високи температури;
- непълна проба — най-често се наблюдава, ако пробата се взема чрез методи, различни от мастурбация;
- липса на еякулация в продължение на повече от 1-2 седмици — може да е засегната подвижността на сперматозоидите;
- използване на презервативи или лубриканти, тъй като могат да съдържат спермициди;
- смята се, че наличието на стрес при даването на проба за анализ за първи път (например заради непознатата обстановка) често води до по-лоши резултати в сравнение със следващите проби;
Заболявания, при които се прилага Спермограма
Продукти свързани със СТАТИЯТА
ФЕРТИЛ ЕЙД капсули * 90 за мъже FAIRHAVEN HEALTH
КАУНТ БУУСТ капсули * 60 за мъже FAIRHAVEN HEALTH
СТАТИЯТА е свързана към
- Билки за повишаване на потентността и половата мощ при мъжете
- Безплодие
- Лечение при варикоцеле
- Варикоцеле - разширените вени на тестисите като причина за безплодие
- Децата на преминалите през химиотерапия родители може да са безплодни
- От първо лице за мъжкото безплодие и отчаянието
- Ивермектин води до безплодие при 85% от мъжете, сочи изследване от Нигерия
- Изкуствен интелект е способен да открие за секунди жизнени сперматозоиди при мъже, страдащи от безплодие
- Спането по бельо при мъжете може да доведе до инфертилитет
- Изкуствен интелект прогнозира риска от мъжко безплодие чрез кръвен тест

Коментари към Спермограма