Средно ухо, носна кухина и синуси МКБ D14.0
- Доброкачествени тумори на средното ухо
- Доброкачествени тумори на носната кухина и синусите (синоназални тумори)
ДОБРОКАЧЕСТВЕНИ ТУМОРИ НА СРЕДНОТО УХО
Доброкачествените новообразувания на средното ухо включват широк спектър от локални и системни заболявания, чиито прояви се ограничават в рамките на слепоочната кост (темпорална кост, os temporale).
Въпреки че притежават доброкачествени хистопатологични характеристики, тези лезии могат да предизвикат локални деструктивни (разрушителни) промени.
Това налага бърза диагностика и лечение, за да се предотврати развитието и прогресията на дисфункция на слуховия и вестибуларния анализатор, както и увреждане на лицевия нерв (nervus facialis).
Доброкачествените тумори на средното ухо, които са разгледани по-подробно в МКБ D14.0 Средно ухо, носна кухина и синуси, са:
Параганглиоми
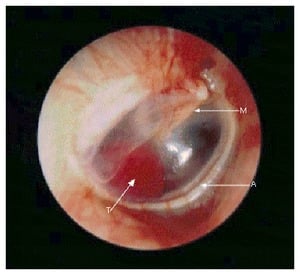 Параганглиомът, познат още и като гломусен тумор, е най-често срещаният тумор на средното ухо и втори по честота сред туморите, развиващи се в слепоочната кост.
Параганглиомът, познат още и като гломусен тумор, е най-често срещаният тумор на средното ухо и втори по честота сред туморите, развиващи се в слепоочната кост.
Друг термин, който понякога се използва за означаване на този вид лезии, е хемодектом.
Гломусните тумори произхождат от параганглиите, разположени в рамките на слепоочната кост.
Терминът гломус (glomus) е бил използван при тези тумори, когато се е смятало, че тези лезии са подобни на същинските гломусни (артериовенозни) комплекси. И въпреки че е названието е погрешно, то се е запазило.
Изображение: www.nejm.org
Класификация
Гломусните тумори, развиващи се в слепоочната кост, се класифицират според тяхното анатомично разположение и размери.
Fisch и Oldring класифицират параганглиомите въз основа на анатомичното им разположение и наличието на костна ерозия.
Glasscock и Jackson категоризират гломусните тумори в зависимост от анатомичния участък, който се засяга.
Параганглиомите се характеризират с бавен и прогресивен растеж, като се разпространяват през местата с най-ниско съпротивление (например Евстахиевата тръба, въздушните клетки в темпоралната (слепоочната кост).
Гломусните тумори обикновено имат червено-лилав цвят, лобулирани (разделени на делчета) са и съдържат кръвоносни съдове.
Патогенеза
Хистологично приличат на нормалните параганглии, съдържащи характерните струпвания от главни клетки — zellballen (в буквален превод от немски — "клетъчни топки") — разположени в силно васкулирана (богата на кръвоносни съдове) строма.
Тази структура се визуализира добре при оцветяване с препарати, съдържащи желязо, което спомага за диагностиката.
Аксони на нерви, наблюдавани при нормалните параганглии, рядко се наблюдават при параганглиоми.
Клинична картина
Поради наличието на кръвоносни съдове в тези тумори, първият симптом най-често е пулсиращ тинитус (шум в ушите).
По-нататъшното нарастване на тумора води до проводна загуба на слуха, тъй като се нарушава подвижността на слуховите костици.
При около половината от пациентите може да е налице загуба на слуха.
Ако туморът продължи да се разраства, има вероятност да увреди тъпанчето и така да се сбърка с кървящ полип.
Възможно е и туморът да засегне лицевия нерв, да причини сензорна загуба на слуха или световъртеж.
Подобно на другите параганглиоми, гломусните тумори също могат да отделят катехоламини.
Симптомите при такива пациенти могат да бъдат:
- главоболие;
- диария;
- палпитации (сърцебиене);
- хипертензия;
Диагноза
За диагностициране на доброкачествените тумори на средното ухо се прилагат методи за образна диагностика:
- компютърна томография (КТ) — при изследването на слепоочната кост чрез компютърна томография с висока резолюция се установява формация в средното ухо.
КТ изследването е полезно и за оценка на степента на костна ерозия и отношението на тумора спрямо околните костни структури; - магнитен резонанс (ЯМР, MRI) — не е толкова полезен при оценката на костните промени в слепоочната кост, както е КТ, но има голямо значение за определяне разпространението на тумора и разположението му спрямо околните структури, след като е преминал извън границите на средното ухо;
- съдови изследвания — ако лезията обхваща по-голяма площ, ангиографията може да спомогне за допълнителната оценка на гломусните тумори, но тя трябва да бъде отложена за предоперативния период, когато ще е възможно едновременно да се извърши диагноза и лечение (емболизация).
Чрез ангиография може да се определи:- артериалното кръвоснабдяване
- степента на васкуларизация (кръвоснабдяване)
- наличието на артерио-венозен шънт
- точността на диагнозата
Емболизацията обикновено се извършва предоперативно по време на ангиография, като целта е да се ограничи загубата на кръв по време на операция.
Поради ограниченото разпространение и размер на повечето параганглиоми, ангиография и емболизация рядко са необходими.
Лечение
Лечението на параганглиомите е оперативно.
Някои автори препоръчват използването на диоден или KTP (калиево-титаниев фосфат — KTiOPO4) лазер за премахване на тумора.
При използването на тези методи може да постигне пълно отстраняване на тумора при над 90% от пациентите.
При пациентите, при които не се препоръчва хирургично лечение, лъчетерапията може да бъде вариант за палиативно лечение.
Тумори на обвивките на периферните нерви
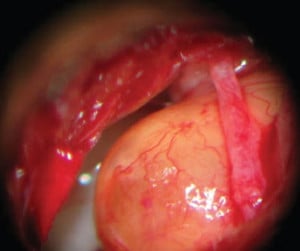 Тези тумори произхождат от Швановите клетки (Schwann cells) на периферната нервна система.
Тези тумори произхождат от Швановите клетки (Schwann cells) на периферната нервна система.
Патогенеза
Най-честите доброкачествени тумори на обвивката на периферните нерви са шваномите и неврофибромите, като около 45% от тези лезии възникват в областта на главата и шията.
Най-често срещаният тумор на слепоочната кост и церебелопонтинния ъгъл е шваном, съставляващ приблизително 6% от всички интракраниални тумори и около 91% от туморите във и около слепоочната кост.
Не се наблюдава предилекция (предпочитание) по възраст, като тумори, произлизащи от обвивката на лицевия нерв, са били докладвани и при кърмачета.
Шваномите на средното ухо възникват най-често от лицевия нерв.
За разлика от вестибуларните шваноми (т.е. акустичен невром), шваномите на лицевите нерви са с тенденция за бавно нарастване и много често се развиват в продължение на години преди да бъдат открити.
Изображение: http://theotorhinolaryngologist.co.uk
Клинична картина
Най-характерната клинична проява при тези тумори е дисфункция на лицевия нерв (например парализа), като се наблюдава при 25%-50% от пациентите.
Шваномите се характеризират с бавно прогресираща парализа, често придружена с хиперфункция, изразяваща се с потрепване или спазъм на лицевия нерв.
Пациентите често биват погрешно диагностицирани с парализа на Bell при появата на първи епизод на парализа.
След това възникват нови пристъпи на парализа, с нарастващо влошаване на функцията на лицевия нерв.
Наличието на рецидивиращи и прогресиращи епизоди на парализа на лицевия нерв е класическата проява на Шваном на лицевия нерв.
Пациентите, при които след 3 месеца не се наблюдава функционално възстановяване от идиопатична (с неизвестна причина) фациална (лицева) парализа или при които е налице анамнеза за рецидивираща парализа на Bell, трябва да бъдат изследвани с магнитен резонанс, като се търси тумор или друга патология на лицевия нерв.
Продължителната болка също трябва да насочи към диагноза, различна от идиопатична парализа на лицето.
Шваномите на лицевия нерв най-често се откриват случайно при операция на средното ухо или при мастоидектомия.
Диагноза
За диагностицирането на шваномите на лицевия нерв се използват методите за образна диагностика:
- компютърен томограф (КТ) — компютърна томография с висока резолюция спомага за установяване на костна ерозия;
- магнитен резонанс (MRI) — увеличената дебелина в голям участък от протежението на лицевия нерв се счита за много показателен белег за развитието на шваном;
Лечение
Лечението на шваномите на лицевия нерв включва:
- консервативно наблюдение;
- конвенционална микрохирургия;
- стеротактична радиохирургия;
Проследяване на тумора, заедно с MRI сканиране, е оправдано при тумори, които са открити случайно, имат малки размери и не причиняват симптоми.
При туморите, които са с по-големи размери, предизвикват симптоми, нарастват и водят до увреждане на функцията на лицевия нерв, е показано лечение.
Аденом на средното ухо
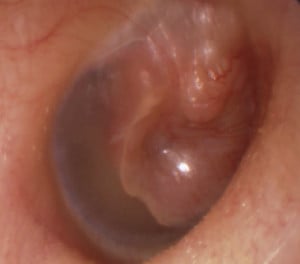 Аденомите на средното ухо, означавани още и като невроендокринни аденоми, представляват доброкачествени новообразувания, описани за първи път през 1976 година.
Аденомите на средното ухо, означавани още и като невроендокринни аденоми, представляват доброкачествени новообразувания, описани за първи път през 1976 година.
Предишната класификация, приложена към този вид тумори, включва:
- церумином;
- церуминозен аденом;
- мономорфен аденом;
Карциноидните тумори на средното ухо преди са били самостоятелна група тумори, но сега се разглеждат като подтип на аденомите на средното ухо.
Смята се, че аденомите на средното ухо произлизат от плурипотентните клетки на лигавицата на средното ухо, като при тях се наблюдават смесени форми на диференциация, вариращи от чисто епителни (аденом) до чисто невроендокринни (карциноид).
Тези тумори нямат капсула и демонстрират солидна, жлезиста или трабекуларна архитектура.
При аденомите на средното ухо са установени различни имунохистохимични маркери.
Повечето тумори се позитивират за:
- човешки панкреатичен полипептид;
- цитокератин;
- хромогранин;
Други често срещани маркери включват:
- синаптофизин;
- виментин;
- неврон специфична енолаза;
Не всички маркери обаче могат да се позитивират при даден тумор, както и няма маркер, който да се счита за патогномоничен (характерен и специфичен) за аденом на средното ухо.
Изображение: www.semanticscholar.org
Клинична картина
Симптомите при аденомите на средното ухо, както и при повечето неоплазми на средното ухо, са неспецифични и включват:
- загуба на слуха;
- световъртеж;
- шум в ушите;
- чувство за пълнота в ухото;
При пациентите често се установяват проводна загуба на слуха поради неподвижност или ерозия на костите на средното ухо.
При аденомите на средното ухо не се наблюдава преобладаване по пол, като средната възраст на развитие е петото десетилетие от живота, въпреки че е съобщен случай за развитие на аденом на средното ухо при 13-годишен пациент.
Диагноза
При физикално изследване на ухото често се установява интактна (незасегната) тъпанчева мембрана, с наличие на мекотъканна формация в средното ухо.
Методите за образна диагностика, които се прилагат за диагностициране на аденомите на средното ухо, включват:
- компютърна томография (КТ) с висока резолюция — обикновено се установява мекотъканна маса, ограничена в средното ухо, като не се наблюдава костна деструкция (разрушаване);
- магнитен резонанс (MRI);
Лечение
Единственото възможно лечение при тези лезии е хирургичната ексцизия.
Ако костите на ухото бъдат засегнати от тумора, те също трябва да бъдат отстранени.
Ако костите не бъдат премахнати, при около 18% от пациентите може да се установят рецидиви.
Хористом
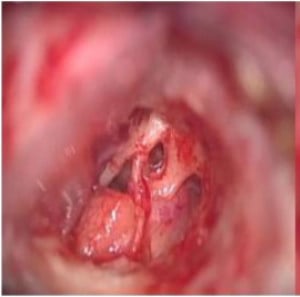 С термина хористом се означава компактна формация от хистологично нормална тъкан, развиваща се в анатомична зона, различна от нормалната.
С термина хористом се означава компактна формация от хистологично нормална тъкан, развиваща се в анатомична зона, различна от нормалната.
Хористомите се срещат изключително рядко в слепоочната кост, като в литературата са описани по-малко то 30 случая на хористоми на средното ухо.
При микроскопско изследване хористомите на средното ухо се характеризират добре оформени серозни и муцинозни ацини, разпръснати свободно или струпани на едно място.
Макроскопски, туморите са лобулирани (разделено на делчета) и с плътна консистенция.
Понякога туморът е прикрепен към средното ухо чрез краче (педункулиран тумор).
Хористомите варират по размер, като могат да запълват цялата тъпанчева кухина.
При тези тумори често се наблюдават аномалии и в костите на средното ухо.
Хористоми са били докладвани при лица на възраст между 11 месеца и 52 години, като не се наблюдава предилекция (преобладаване) по пол.
Тези новообразувание обикновено се развиват унилатерално (едностранно), въпреки че са описани случаи и с двустранно развитие.
Изображение: www.sciencedirect.com
Клинична картина
Хористомите нарастват бавно, като при тях се установяват няколко симптоми, различни от проводна загуба на слуха в засегнатото ухо, която е в съотношение със степента на засегнатост на костите на средното ухо.
В други случаи е описано развитието на серозно възпаление на средното ухо.
Лечение
Лечението се определя в зависимост от размера и местоположението на тумора.
Малките тумори или тези, които са прикрепени единствено с тънко краче, могат да бъдат лесно премахнати.
При около 25% от пациентите, след резекция може да е налице временна или постоянна парализа на лицевия нерв.
При около две трети от пациентите успешно е била приложена осикулопластика (възстановяване на слуховата верига) за корекция на проводящата загуба на слуха.
Тъй като с течение на времето туморите не нарастват или нарастват в много малка степен, а освен това няма и данни за злокачествена трансформация при хористомите, при хората, които не желаят операция, може да се приложи консервативно лечение.
Хемангиоми и съдови малформации
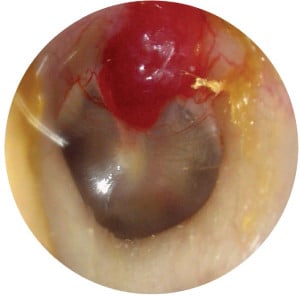 Терминът хемангиом в миналото се е бил използван за назоваване на съдова лезия от всякакъв тип.
Терминът хемангиом в миналото се е бил използван за назоваване на съдова лезия от всякакъв тип.
През 1982 година е разработена нова система за класификация на васкуларните тумори, която се базира на клиничните прояви и растежни особености на тези лезии.
Класификация
Класификацията групира съдовите тумори в две категории:
- хемангиоми;
- васкуларни (съдови) малформации;
Хемангиомите обикновено се проявяват по време на първия месец от живота и се характеризират с период на бърз растеж (пролиферативна фаза), последван от бавно протичащ период на инволюция (обратно развитие).
Съдовите малформации винаги се установяват при раждане и нарастват пропорционално на растежа на тялото, без да се установява регресия.
Васкуларните малформации на слепоочната кост също така се срещат изключително рядко, като съставляват по-малко от 1% от всички костни тумори на темпоралната кост.
Изображение: www.semanticscholar.org
Хистология
Хистологично, хемангиомите се характеризират с ендотелна хиперплазия (разрастване) и увеличаване на броя на мастните клетки по време на пролиферативната фаза, последвана от фиброза, мастна инфилтрация, намален брой клетки, както и нормализиране на броя на мастните клетки по време на инволуцията на лезията.
Съдовите малформации, от своя страна, представляват съвкупност от анормални кръвоносни съдове с нормален брой на мастните клетки и непроменен ендотел.
Позовавайки се на тези хистологични критерии, лезиите, които се означават с термина кавернозен хемангиом, по-подходящо се класифицират като васкуларни малформации.
Повечето тумори са по-малки от 1 см.
Клинична картина
Клиничните прояви при тези тумори обикновено се наблюдават между третото и седмото десетилетие от живота.
При около 80% от съдовите малформации на слепоочната кост се наблюдава и дисфункция на лицевия нерв, като обикновено това е причината пациентите да потърсят медицинска помощ.
Други симптоми, които се наблюдават, включват:
- тинитус (шум в ушите);
- проводна загуба на слуха;
- прогресивна невросензорна загуба на слуха;
- световъртеж;
Диагноза
Методите за образна диагностика, които се използват за диагностиката на тези тумори, са:
- компютърна томография (КТ) с висока разделителна способност — този метод способства за откриване на тумора и установяване на допълнителни характеристики;
- магнитен резонанс (ЯМР) — чрез този метод се визуализират всички тумори във вътрешния слухов канал;
Лечение
Средство на избор при лечението на тези тумори е хирургичната ексцизия.
Хирургичният подход се избира в зависимост от местоположението и размерите на тумора.
Поради деструктивния (разрушителния) характер на тези тумори, често се налага интратемпорален графтинг (присаждане) на лицев нерв.
Ако туморите се премахнат напълно, вероятността за рецидивиране е малка.
Хистиоцитоза на Лангерхансовите клетки (Еозинофилен гранулом)
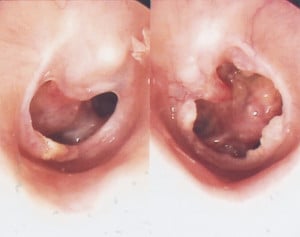 Хистиоцитозата на Лангерхансовите клетки, означавана преди като хистиоцитоза Х и ретикулоендотелиоза, представлява рядко срещано нарушение, характеризиращо се с натрупване на Лангерхансови клетки, като тези струпвания могат да бъдат солитарни (единични) или множествени.
Хистиоцитозата на Лангерхансовите клетки, означавана преди като хистиоцитоза Х и ретикулоендотелиоза, представлява рядко срещано нарушение, характеризиращо се с натрупване на Лангерхансови клетки, като тези струпвания могат да бъдат солитарни (единични) или множествени.
Хистиоцитозата на Лангерхансовите клетки включва три клинични единици:
- еозинофилен гранулом — това е най-леката форма. Съставена е от мултифокални (група тумори се развиват независимо един от друг, но не са се отделили от основния тумор, като е при метастаза) костни ерозии, ограничени до черепа, дългите кости, ребрата, прешлените, таза, горната и долната челюст;
- синдром на Hand-Schuller-Christian — хроничната форма на заболяването;
- синдром на Letterer-Siwe — най-тежката форма на хистиоцитоза на Лангерханосвите клетки;
Изображение: www.jrheum.org
Патогенеза
Патологичните изменения и при трите форми включат:
- пролиферация на Лангерхансови клетки, участващи в клетъчно-медиирания имунитет;
- активност на остеокластите;
- еозинофилна инфилтрация;
Причината за анормалната пролиферация е неизвестна.
Еозинофилният гранулом е съставен от мека, ронлива тъкан с червен цвят, съдържаща хистиоцити, еозинофили, лимфоцити, плазмоцити и многоядрени гигантски клетки.
Наличието на хистиоцити, съдържащи характерните гранули на Birbeck, наблюдавани под електронен микроскоп, има диагностична стойност.
Солитарните (единичните) еозинофилни грануломи най-често се развиват при деца над 5-годишна възраст, както и при млади хора.
По-тежките системни форми на системна хистиоцитоза на Лангерхансовите клетки обаче се развиват при бебета и малки деца.
Клинична картина
Лезиите обикновено се проявяват като болезнено мекотъканно подуване, разположено точно зад ушната мида.
Други често срещани клинични прояви включват:
- оторея;
- наличието на гранулационна тъкан в рамките на външния слухов проход;
- възпаление на външното ухо (външен отит, otitis externa);
Може да се наблюдава и проводна загуба на слуха, както и невросензорна загуба на слуха.
Диагноза
При около 3% от пациентите се наблюдава и парализа на лицевия нерв.
За диагностицирането на тези тумори се използват методите за образна диагностика:
- рентгенография на глава — установяват се деструктивни (разрушителни) остеолитични лезии на слепоочната кост, които често се бъркат със симптомите при гнойни мастоидити, холестеатом или метастатични остеолитични лезии;
- компютърна томография (КТ) с висока резолюция — чрез този метод се установяват деструктивни лезии и спомага за разграничаване на засегнатите темпорални (слепоочни) области;
- магнитен резонанс (MRI);
Лечение
Лечението при еозинофилен гранулом включва кюретаж, последван нискодозова лъчетерапия.
Когато са засегнати повече системи (мултисистемно засягане), препоръчва се прилагането на химиотерапия и интравенозни стероиди.
Когато заболяването е ограничено до слепоочната кост, лечението на еозинофилния гранулом обикновено включва локална ексцизия или лъчетерапия, като в повечето случаи не се наблюдава рецидивиране.
Други тумори на средното ухо
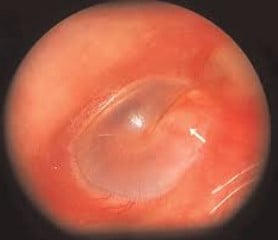 Първичните екстракраниални (развиващи се извън черепа) менингиоми са редки неоплазми, които се развиват през четвъртото и петото десетилетие от живота.
Първичните екстракраниални (развиващи се извън черепа) менингиоми са редки неоплазми, които се развиват през четвъртото и петото десетилетие от живота.
Въпреки че тези тумори най-често засягат кожата, те могат да засегнат и средното ухо, външния слухов канал или слепоочната кост.
Хистологичните находки са сходни на тази, наблюдавани при интракраниалните менингиоми.
Лечението включва хирургична ексцизия.
Съобщени са случаи на туморно образувание на ендолимфния сак, ограничени в средното ухо, без да е установена връзка с ендолимфния сак с ухото.
Описани са и случаи на лимфни малформации, изолирани в средното ухо.
Изображение: The Journal of Laryngology & Otology (2010)
ДОБРОКАЧЕСТВЕНИ ТУМОРИ НА НОСНАТА КУХИНА И СИНУСИТЕ (СИНОНАЗАЛНИ ТУМОРИ):
Доброкачествените тумори на носа и синусите представляват неракови образувания, развиващи се в носната кухина или в синусите, като тези новообразувания се срещат рядко.
Тези тумори нарастват бавно, като не се разпространяват в други части на тялото.
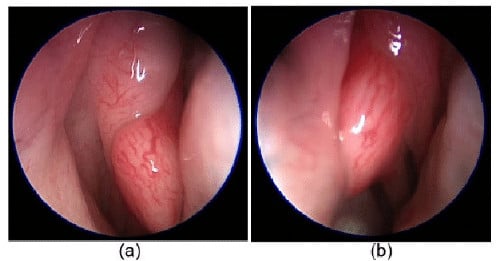 Изображение: www.researchgate.net
Изображение: www.researchgate.net
Синоназалните умори могат да възникнат от всяка от структурите на носа или синусите — лигавица, кръвоносните съдове, нерви, кости или хрущяли.
Ако туморите станат твърде големи, те могат да нарушат дишането, обонянието, както и зрението.
Има различни видове доброкачествени тумори на носа и синусите:
- назални полипи (развиват се от лигавицата на носната кухина);
- инвертиран папилом (едностранен, растежът му е наподобява този на брадавица);
- хемангиом (съвкупност от кръвоносни съдове);
- остеом (тумор на костната тъкан);
- фиброзна дисплазия (анормален растеж на костната тъкан);
- ангиофибром (образувание, състоящо се от фиброзна тъкан и кръвоносни съдове);
Клинична картина
Симптомите при синоназалните тумори в повечето случаи са неспецифични, поради което често тези тумори се бъркат с възпалителни заболявания.
Клиничните изяви на доброкачествените тумори на носната кухина и синусите зависят от местоположението на тумора и от какъв тип е:
носна кухина — обикновено се засяга само едната страна на носната кухина. Симптомите могат да включват
- повишена секреция;
- образуване на корички (крусти) в носа;
- кървене от носа;
- назална обструкция;
максиларен синус — разположен е точно под окото, поради което може да е налице оток на бузата или под окото;
фронтален синус — този синус е разполага над очите. Това може да доведе до подуване на челото, точно над окото. Ако туморът е достатъчно голям, той може да притисне окото надолу, което води до влошаване на зрението;
етмоидален синус — етмоидалните синуси са разположени между очите, поради което тумор в тази област да нарасне в посока към носната кухина, което води до запушване.
Туморът може да нарасне и към очната кухина, което води до притискане на очната ябълка и двойно виждане;
Някои от назалните тумори се развиват в резултат на възпалително заболяване на носа.
Например назални полипи често се развиват при хроничен риносинуит.
Други доброкачествени синоназални тумори могат да бъдат причинени от вируси.
Много често обаче не може да се установи точна причина за развитие.
Диагноза
Изследването на тези тумори включва методите за образна диагностика:
Лечение
Лечението на доброкачествените тумори на носа обикновено включва ендоскопска хирургия.
Заглавно изображение: www.freepik.com
Коментари към Средно ухо, носна кухина и синуси МКБ D14.0