Радикулопатия МКБ M54.1

Радикулопатията е клинично състояние, свързано с увреждане на коренче на нерв и нарушаване на неврологичната му функция (невропатия), най-често следствие от притискането му. Коренче се нарича частта, в която даден нерв излиза от гръбначния мозък и преминава през прешлените на гръбначния стълб. Резултатът може да се прояви с болка (известна като радикулерна болка), слабост в крайниците, изтръпване и двигателен дефицит на определени мускули.
Въпреки, че проблемът е локализиран в областта на гръбначния стълб, болката и придружаващите симптоми обикновено се излъчват към частта от тялото, която се инервира от този нерв. Например, увреждане на коренче в шийния отдел на гръбначния стълб може да доведе до болка и слабост в предмишницата. По същия начин увреждане на коренче в лумбалната област може да се прояви със симптоми в стъпалото.
Видове радикулопатия
Цервикална радикулопатия: Тя възниква, когато шийно коренче е притиснато или раздразнено в мястото, където нервът излиза от гръбначния мозък . Това най-често се проявява с болка във врата и раменете, мускулна слабост и изтръпване, които често се спускат и надолу по ръката.
Гръдна радикулопатия: При нея е притиснат нерв в средната част на гръбначния стълб в областта на гръдните прешлени. Гръдната радикулопатия може да причини симптоми като изтръпване и болка, които да преминават към ребрата и предната част на гърдите и да се обострят при дихателни движения.
Лумбална радикулопатия: Тя засяга коренчетата на нервите в поясната област и най-често е свързана с болка в кръста и по хода на седалищния нерв. Долната част на гърба и кръста се засягат най-често от радикулопатия.
Честота
Заболяванията на нервните коренчета представляват едни от най-честите болести на периферната нервна система. С най-голяма честота е лумбалната радикулопатия, която заема до 60-70% заболяванията на периферните нерви. Причината за това е голямото физическо натоварване на тази част на гръбначния стълб и честото развитие на дискови пролапси, които притискат коренчетата и обуславят развитието на радикулит. Освен това, поради дегенеративни промени в ставно-лигаментния апарат в тази област често се наблюдават болки и от нерадикулерно и дискогенно естество.
Лумбосакралният радикулит най-често представлява хронично рецидивиращо заболяване. Причините за възникване на заболяването са свързани с дегенеративни промени в интервербалните дискове, при хронично травмиране, с развитие на дискови протрузии и пролапси и по-рядко с травматични, токсо-инфекциозни и неопластични причини.
Най-често заболяването се наблюдава между 30-50-годишна възраст. Дисковите хернии в лумбалната област са най-честата причина за развитието на радикулопатия. Те са най-често на ниво L5-S1 - около 50-55%, в които 20-25% са на ниво L4-L5, в 20% едновременно и на двете нива, а в останалите случаи по-високо. Мъжете боледуват по-често от жените поради по-честата заетост с тежък физически труд.
Причини
Гръбначномозъчните коренчета най-често се засягат от патологични процеси на гръбначния стълб. Това са дегенеративни промени на прешлените и междупрешленните дискове като:
- дискови хернии,
- спондилозни промени с остеофитоза,
- спондилолистеза,
- луксации на интервертебралните стави и др.
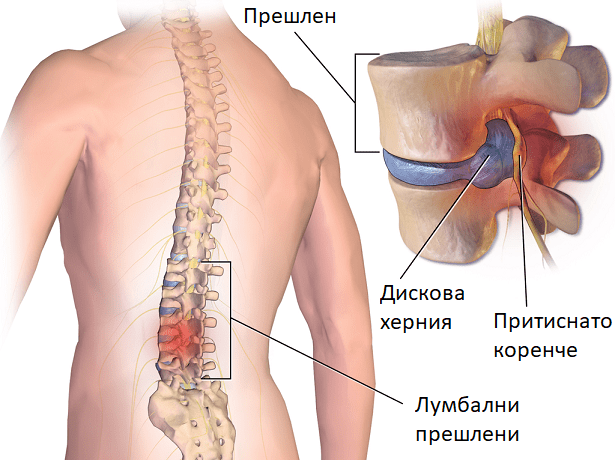
Дискова херния
Една от най-честите причини за радикулопатия е дисковата херния или протрузия. Междупрешленните дискове са еластични структури, които имат функцията на амортисьори между телата на прешлените. В някои случаи прешлените се приплъзват от мястото си (спондилолистеза) или дисковете се сплескват и херниират, притискайки нервните коренчета или гръбначния мозък. Най-често такива проблеми се появяват в долната част на гърба и областта на кръста, но не рядко засягат и нивото на врата.
Повече информация за дисковата херния, нейната диагностика и лечение може да намерите в:
Изображение: Blausen.com staff (2014). "Medical gallery of Blausen Medical 2014". WikiJournal of Medicine 1 (2). DOI:10.15347/wjm/2014.010. ISSN 2002-4436., CC BY 3.0, via Wikimedia Commons
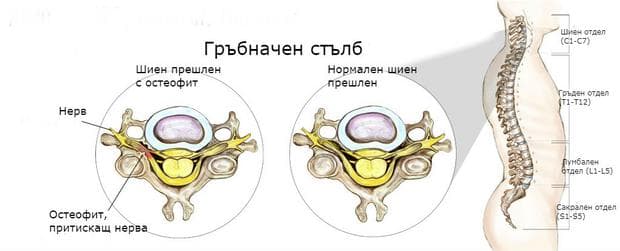
Остеофитоза (Шипове)
Друга възможна причина за радикулопатия, която може да доведе до фораминална стеноза (стесняване на междупрешленния канал) и притискането на нервно коренче, са шиповете. Те представляват разраствания на костната тъкан, които могат да доведат до компресиране на различни структури, в това число кръвоносни съдове и нерви. Остеофитите на гръбначния стълб се образуват най-често следствие на възпаление или дегенраитвини заболявания като спондилоза.
Повече информация по темата може да намерите в:
Други причини
В някои случаи коренчетата могат да бъдат притиснати от тумори (невриноми, менингеоми, лимфоми, мултипленен миелом, метастази), спондилити, артерио-венозни малформации, ревматоиден артрит, болест на Бехтерев, диабетна радикулопатия и др. Задебеляването, възпалението и осификацията на лигаментите на гръбначния стълб също може да доведе до стесняване на пространството около нервните коренчета и последваща компресия на нерв.Травми на гръбначния стълб са друга честа причина за лезии на коренчетата, като фрактури на прешлените, камшичен удар и др.
Симптоми
Симптомите на радикулопатия зависят от това кои нерви са засегнати и по-точно на кое ниво. Нервите, излизащи в областта шийния гръбнак (между шийните прешлени) контролират мускулите на врата и ръцете и осигуряват сетивност в тези области. Нервите от средната част на гърба (гръден отдел на гръбначния стълб) контролират мускулите на гърдите и корема и осигуряват сетвиност в тази област. Нервите от долната част на гърба (лумбалната част на гръбначния стълб) контролират мускулите на седалището и краката и осигуряват сетивност в тези области.
Най-честите симптоми на радикулопатия са:
Остра болка в областта на коренчето и по хода нервите - Обикновено пациентите имат локализирана болка във врата или кръста, която може да се излъчва към съответните крайници. Болката при лумбалната радикулопатия се излъчва към долния крайник и обикновено се отбелязва като ишиас. Торакалната радикулопатия причинява болка в средата на гърба, която може се излъчва по хода на ребрата, напред към на гърдите. Често тази болка се бърка с херпес зостер. Радикулерните болки обикновено се влошават при определени дейности, като движение на крайник, кашлица или кихане.
Изтръпване, мравучкане или други сетивни нарушения - Често при радикулопатия се появяват сетвини нарушения, които могат да са както близо до засегната област, така и да се насочват към ръцете или краката. Те могат да са свързани с повишена чувствителност, намалена чувствителност или различни нарушения в сетивността. Обикновено пациентите съобщават за чувство боцкане, ток, парене, иглички или чувство за ходене на мравки по кожата. Тези симптоми се наблюдават по хода на съответния нерв и обхващат дерматома, който той инервира. Някои пациенти развиват свръхчувствителност дори към леко докосване, което се чувства болезнено в съответната област.
По радко може да се наблюдават и:
Слабост на мускули или мускулни групи - Проявява се като хипотония и атрофия на инервираните мускули, което може да засегне определени движения в крайниците. Проблемите с мускулите са характерни за хроничните или по-тежки случаи на радикулопатия.
Вегетативни нарушения - Може да се наблюдават промени в цвета на кожата, сухота влажност и др.
Диагностика
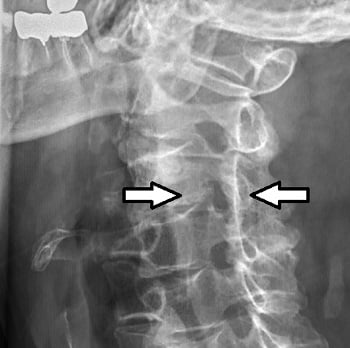
Диагнозата радикулопатия се поставя след снемане на подробна анамнеза и осъществяване на щателен физикален преглед. Образни изследвания, като рентгенография, магнитен резонанс и компютърна томография, са от изключително значение за точната локализация на процеса и определяне тежестта на увредата.
Стандартни рентгенови снимки показват дегенеративните промени - снижение на диска на съответното ниво, локално остеофити по предните или задни ръбове на прешлените, сколиоза на гръбначния стълб и др. Компютърната томография (КТ) и магнитно-резонансната томография (МРТ) имат основно значение за поставяне на диагнозата. Те изобразяват дисковата протрузия или пролапс, стесняването на интервертебралния отвор и гръбначния канал, състоянието на меките тъкани около тях и други промени на дисковете и прешлените. С МРТ се вижда целия гръбначен канал в сагитален план и наличието на дискови пролапси и на други нива.
Изображение: Mikael Häggström, CC0, via Wikimedia Commons
Диференциална диагноза
Тя може да бъде много широка, тъй като съществуват множество причини за болкови синдроми в кръста или ниска болка в кръста. Такива болки могат да бъдат както от вертеброгенно, така и от невертеброгенно естество.
Невертеброгенни болки в кръста:
- Болка при абдоминална или ретроперитонеална патология - възпалителни или неопластични заболявания на гастроинтестинален тракт, бъбреци, патология на органите в малкия таз и др.;
- Дегенеративни и възпалителни промени на тазобедрената става. Болката е локализирана в ставата. Тя се засилва при активни и пасивни движения на ставата.
- Болести на сакроилиачната става. Установява се блокаж на ставата и болка при натиск в областта на двете стави.
Вертеброгенни болки в кръста:
- Увреда на n.femoralis. Най-често причината е дискова херния на ниво L3-L4. Болката е по предната част на бедрото. При притискане на нерва в ингвиналната гънка и по неговия ход се получава силна болка.
- Неврит на n.cutaneus femoris lateralis. Болката е по страничната част на бедрото и е съчетана с парестезии, хиперпатия и намалена повърхностна сетивност в инервационната област на нерва.
- Spondylolisthesis - разместване на прешлените в сагитална посока. Най-често по-горният прешлен е изместен напред, при което се получава стеснение на гръбначния канал в сагитална посока. Профилната рентгенография е достатъчна за поставяне на диагноза.
- Стеноза на спиналния канал при хипертрофия на ligamentum flavum, ligamentum longitudinalis posterius, задни остеофити на ръбовете на прешлените, сублуксация на интервертебралните стави, вродена стеноза и др. Диагнозата е с КТ и МРТ.
- Възпалителни вертеброгенни заболявания - спондилит, анкилозиращ спондилоартрит (болест на Бехтерев), дисцит (възпаление на интервертебралния диск) и др.
Дискогенният радикулит е хронично заболяване с периодична екзацербация. Влошаване на състоянието настъпва при неспазване на щадящ режим - тежка физическа работа, вдигане на тежести и др. Понякога студеното и влажно време могат да доведат до екзацербация на заболяването.
Лечение
Радикулопатията и нейните симптоми обикновено се повлияват добре от консервативно лечение и то е най-често прилаганото. То може да включва противовъзпалителни лекарства, физиотерапия, мануална терапия, почивка и избягване на дейности, които обострят симптомите. Повечето пациенти с радикулопатия реагират добре на стандартното консервативно лечение и симптомите затихват в рамките на 6 седмици до 3 месеца.
Ако пациентите не се подобрят от стандартната консервативна терапия, често се прилага инжектиране на кортикостероид. Това може да помогне за бързо намаляване на възпалението и дразненето на нерва и да помогне за намаляване на симптомите на радикулопатия.
Лечението на радикулопатия представлява комплекс от подходящ режим на живот, медикаментозно, физикално и оперативно лечение:
1. Режимът се състои в пълен покой, лежане на твърдо легло, което запазва нормалната поясна лордоза. Препоръчват се и специални матраци, а за кръста - корсети, които не позволяват значителни размествания на прешлените.
2. Нестероидните противовъзпалителни и аналгетични медикаменти се започват още в началото на заболяването. При силен болков синдром може да се започне за няколко дни медикамент за парентерално приложение, а след това да се премине към перорална терапия.
3. При парези се използват антихолинестеразни медикаменти, като Galantamin по схема до 30 mg дневно, за около 30 дни.
4. Невротрофично действие имат витамини от групата "B" - прилагат се водно- или мастноразтворими форми парентерално или орално.
5. Физиотерапевтичните процедури, криотерапия и др. целят намаляване на болковите явления, миорелаксация на паравертебралната мускулатура.
6. Мануалната терапия се провежда при сублукасация на интервертебралните стави само в хроничния стадий на заболяването. Тя се реализира чрез различни технически приоми и се провежда от специалисти мануални терапевти.
7. Вертебрални екстензии, балнеолечение, иглотерапия и др. след преминаване на острата болкова симптоматика. В хроничния стадий на заболяването са показани лек спорт, лечебна физкултура и др.
8. Хирургическо лечение на дисковата херния се прилага, когато консервативната терапия е безуспешна при неповлияващи се болкови синдроми, парези на мускулни групи, тежък паравертебрален синдром със сколиоза, чести болкови рецидиви, масивни дискови пролапси в спиналния канал и др. Абсолютна индикация се явява медианна дискова херния с cauda equina синдром. При нея се развива частична или пълна компресионна увреда на cauda equina с двустранни радикулерни болки, седловидна анестезия, вяли парези на мускулите в двата долни крайника, тазоворезервоарни нарушения.
При част от пациентите, подложени на оперативно лечение, след различно дълъг период от време настъпва рецидив (до 8%) на същото или на друго ниво.
Физиотерапия и рехабилитация
В идеалния случай ефективното лечение има за цел да премахне основната причина за проблема и да възстанови нормалната функция на нервното коренче. Затова обичайните консервативни подходи за лечение, освен медикаменти, включват и различни средства от физиотерапията, кинезитерапия и мануалната терапия. Тяхната цел е да премахнат биомеханичните проблеми и да засилят и възстановят мускулите, поддържащи гръбначния стълб. Изследвания показват, че мануалните техники са ефективни за лечение на остра лумбална и цервикална радикулопатия, но няма ясни доказателства за безопасността при манипулацията на шийните прешлени. Поради тази причина в повечето случаи се препоръчва използването на лечебна гимнастика, която има не по-малък положителен ефект за възстановяването, без да крие рискове.
Лечебните упражнения се използват най-често като индивидуален комплекс за всеки пациент. Той трябва да бъде модифициран в съответствие със способностите и проблемите му, като през различните етапи се използват различни упражнения, съобразени с конкретното състояние.
Според едно от проучванията добавянето на съпротивление към упражненията на пациенти с цервикална радикулопатия води до дългосрочни положителни ефекти върху проблемите в гръбначния стълб и болката. Тези ефекти са свързани най вече със стабилизирането на цервикоторакалната област, като така се предотвратява повторно обостряне на проблема и болки в областта.
Ортезите и коланите за радикулопатия се използват най-вече в острия период. На по-късен етап използването им трябва да бъде ограничено, защото могат да доведат до слабост на поддържащата мускулатура. Първата част от процедурата за стабилизиране е постигане на пълен обхват без болка, което може да се постигне чрез упражнения за разтягане.
Заглавно изображение: freepik.com
Симптоми и признаци при Радикулопатия МКБ M54.1
- Главоболие
- Болки в мускулите
- Болки в ставите
- Скованост в ставите
- Болка в гърба
- Нарушена координация и равновесие
Лечение на Радикулопатия МКБ M54.1
Продукти свързани със ЗАБОЛЯВАНЕТО
МЕДТЕКСТИЛ ЗАГРЯВАЩ КОРСЕТ ПРИ РАДИКУЛИТ M / L
ВАРИТЕКС ЕЛАСТИЧЕН ЛУМБОСТАТ КОРСЕТ модел 145
МИЛГАММА N инжекционен разтвор 2 мл * 5 WORWAG PHARMA
ТермолабилниИНДОМЕТАЦИН супозитории 50 мг * 6 СОФАРМА
ИНДОМЕТАЦИН супозитории 100 мг * 6 СОФАРМА
РЕПАРИЛ Н гел 40 г
911 МАСАЖЕН ГЕЛ-БАЛСАМ ЗА ТЯЛО С МРАВЧЕНА КИСЕЛИНА И ОКОПНИК 100 мл
АФЛАМИЛ прах за перорална суспензия 100 мг * 20
МЕДТЕКСТИЛ ЗАГРЯВАЩ КОРСЕТ ПРИ РАДИКУЛИТ XL / XXL
КАЛМИА ЛАТИФОЛИА 15 СН
МИЛГАММА N инжекционен разтвор 2 мл * 25 WORWAG PHARMA
ТермолабилниИНДОМЕТАЦИН 10% маз 40 г СОФАРМА
Библиография
Неврология под редакцията на Пенко Шотеков
https://www.hopkinsmedicine.org/health/conditions-and-diseases/radiculopathy
https://www.healthline.com/health/cervicalspondylosis#risk-factors
https://www.physio-pedia.com/Radiculopathy
ЗАБОЛЯВАНЕТО е свързано към
- Стави
- 15 упражнения при дискова херния и болки в кръста
- Конопено въже при дископатия и ставни болки
- Упражнения за първа помощ при остра болка в кръста (сецване)
- M51.1 Увреждания на межпрешленните дискове в поясния и другите отдели на гръбначния стълб с радикулопатия
- Лечение при остеофити (шипове)
- Домашни средства за лечение на радикулитна болка
- Дискова херния
- 6 полезни упражнения при радикулит и ишиас, които може да направите в леглото
- Лесни упражнения срещу ишиас и лумбаго, които да правите всеки ден



Коментари към Радикулопатия МКБ M54.1