Псориазис МКБ L40
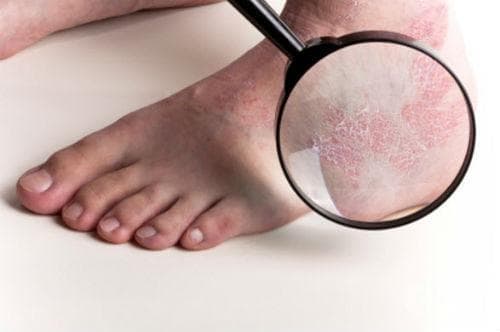
Псориазисът е хронично, незаразно, полисистемно, възпалително заболяване. Пациентите с псориазис имат генетично предразположение към болестта, която най-често се проявява върху кожата на лактите, коленете, скалпа, лумбосакралните области, интерглутеалните гънки и главичката на пениса.
Псориазисът е хронично-рецидивираща незаразна болест. След правилно лечение се постига клинична ремисия (затихване на болестта). Тази ремисия продължава различно време, докато не настъпи нов рецидив (възстановяване на заболяването). Ето защо, за да се удължи периодът на ремисия и за да се намали тежестта на евентуален рецидив, лечението на псориазиса трябва да е продължително, дори непрекъснато, с подходящи средства за поддържащо лечение.
Псориазисът е с тенденция за ремисии и обостряния, свързани със системни или екологични фактори, включително стресови ситуации в живота и инфекция. Това се отразява на качеството на живот и потенциално дългосрочно оцеляване. Трябва да има по-висока клинично съмнение за депресия при пациенти с псориазис.
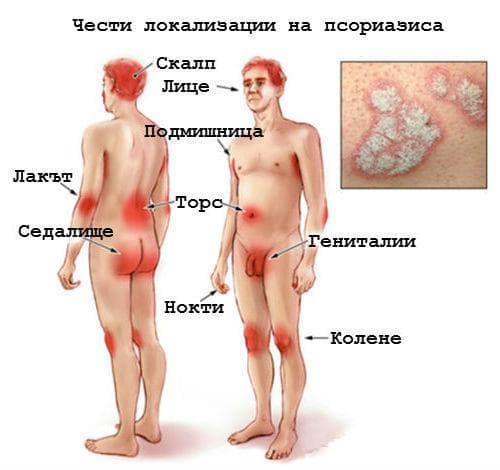 Идентифицирани са многобройни форми на псориазис, като псориазис на плаки, известен още като дисковиден псориазис, е най-често срещаният тип. Плакатният псориазис обикновено се представя с плаки по кожата на главата, торса и крайниците. Тези плаки се появяват като фокални, надигнати, възпалени, оточни лезии, покрити със сребристобели люспи.
Идентифицирани са многобройни форми на псориазис, като псориазис на плаки, известен още като дисковиден псориазис, е най-често срещаният тип. Плакатният псориазис обикновено се представя с плаки по кожата на главата, торса и крайниците. Тези плаки се появяват като фокални, надигнати, възпалени, оточни лезии, покрити със сребристобели люспи.
В световен мащаб честотата на псориазиса е 2-3 %, като в различните страни варира драстично. Заболяването е по-често в северните части на планетата, докато към екватора честотата намалява.
Псориазисът може да започне във всяка възраст. Приблизително 10-15 % от новите случаи започват при деца на възраст под 10-годишна възраст. Средната възраст на поява е 28 години.
Псориазисът се оказва малко по-разпространен сред жените, отколкото сред мъжете.
Честотата на псориазиса зависи от климата и генетичното унаследяване на населението. Заболяването е по-рядко срещано в тропиците и при тъмнокожите индивиди. Разпространението на псориазиса при афроамериканците е 1,3 % в сравнение с 2,5 % през белите хора.
Псориазисът е комплексно, многофакторно заболяване, което изглежда е повлияно от генетични и имунно-медиирани компоненти. Това се подкрепя и от успешното лечение на псориазиса с имунно-медиирани, биологични лекарства.
Патогенезата на болестта не е напълно изяснена. Множество теории съществуват по отношение на предпоставките за развитието на заболяването, включително инфекциозна епизод, травма и стресиращо събитие в живота. При много пациенти не съществува изобщо задействащ фактор. Въпреки това, след като настъпи заболяването, изглежда има значителен брой левкоцити, депозирани в дермата и епидермиса, което води до характерните псориатични плаки.
По-специално, епидермисът се инфилтрира от голям брой активирани Т-клетки, които изглежда са способни да предизвикат кератиноцитна пролиферация. Това се подкрепя от хистологичното изследване и имунохистохимичното оцветяване на псориатичните плаки, разкриващи големи популации от Т-клетки в лезиите на псориазиса. Доклад е изчислил, че пациента с 20 % засегната от псориатични лезии повърхност на тялото има около 8 милиарда кръвни циркулиращи Т-клетки, в сравнение с около 20 милиарда Т-клетки, разположени в дермата и епидермиса на псориатичните плаки.
Възпалителният процес настъпва със значително производство на различни цитокини (например тумор-некротизиращ фактор α [TNF-α], интерферон-гама, интерлевкин-12). Много от клиничните характеристики на псориазиса се обясняват с голямо производството на такива медиатори. Установено е, че повишени нива на TNF-α специално корелират с пристъпи на псориазис.
Изследване добавя допълнителна подкрепа, че Т-клетъчната хиперактивност и проинфламаторните медиатори играят важна роля в патогенезата на псориазиса.
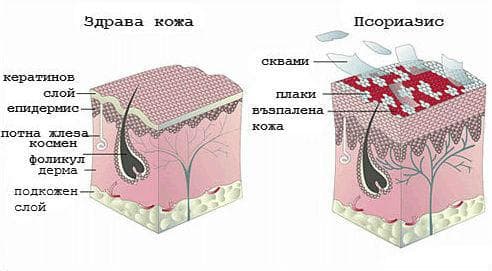
Ключовите констатации в засегнатата кожа на пациенти с псориазис включват съдово кръвонапълване поради повърхностно разширяване на кръвоносните съдове и нарушен епидермален клетъчен цикъл. Епидермална хиперплазия води до ускорен темп на клетъчен полуживот, което води до неправилно клетъчно съзряване.
Клетки, които обикновено се губят своите ядра в stratum granulosum, запазват своите ядра, състояние, известно като паракератоза. В допълнение към паракератоза, засегнатите епидермални клетки не успяват да освободят адекватни нива на липиди, които обикновено свързва адхезиите на корнеоцити. Впоследствие е оформен слабо прикрепен рогов слой, което води до лющене на псориатичните плаки, повърхността на които често прилича на сребърни люспи.
Конюнктивалната цитология демонстрира по-висока честота на плоскоклетъчна метаплазия, неутрофилно слепване, както ядрени хроматинови промени при пациенти с псориазис.
Псориазисът включва хиперпролиферация на кератиноцитите с увеличение на честотата на полуживота на епидермалните клетки. Причината за загубата на контрол върху кератиноцитите е неизвестна. Въпреки това, изглежда, че важна роля играят фактори на околна среда, генетични фактори и имунологични фактори.
Много фактори на околна среда, освен стреса, са били наблюдавани да предизвикат обостряния на заболяването, включително студ, травма, инфекции, (например стрептококи, стафилококи, човешки имунодефицитен вирус), алкохол и лекарства (например йодиди, стероидна абстиненция, аспирин, литий, бета-блокери, антималарийни средства). Едно проучване показва повишена честота на псориазис при пациенти с хроничен гингивит. Задоволително лечение на гингивита води до по-добър контрол на псориазиса, но не влияе върху дългосрочната заболеваемост, подчертавайки мултифакторни и генетични влияния на това заболяване.
Горещо време, слънчева светлина и бременност могат да бъдат с ползотворно действие, въпреки че последното състояние не е универсално. Възприемането на стреса може да изостри псориазиса. Някои автори предполагат, че псориазисът е заболяване, свързано със стреса, и предлагат открития на повишени концентрации на невротрансмитери в псориатичните плаки.
Пациенти с псориазис имат генетично предразположение за заболяването. Определен е генният локус. Задействащото събитие може да бъде неизвестно в случая, но вероятно е имунологично. Първата лезия обикновено се появява след инфекция на горните дихателни пътища.
Псориазисът е свързан с някои алели на човешкия левкоцитен антиген (HLA), по-специално човешки левкоцитен антиген Cw6 (HLA-Cw6). В някои семейства псориазисът е автозомно-доминантно заболяване.
Мащабен мета-анализ потвърждава, че делецията на двете късно вроговени обвивки (LCE) на гените, LCE3C и LCE3B, е често срещан генетичен фактор за податливост на псориазис в различни групи от населението.
Наднорменото тегло е друг фактор, свързан с псориазис. Дали е свързан само с теглото, генетично предразположение към затлъстяване или комбинация от двете, не е сигурно. Начало или влошаване на псориазиса се наблюдава с наддаване на тегло и / или подобрение със загубата на тегло.
Данните сочат, че псориазисът е автоимунно заболяване. Проучванията показват високи нива на дермален и циркулиращ TNF-α. Лечение с инхибитори на TNF-α е често успешно. Псориатичните лезии са свързани с повишена активност на Т-клетките в кожата.
Псориазисът е свързан с прекомерна Т-клетъчна активност. Експериментални модели могат да бъдат индуцирани чрез стимулиране със стрептококов суперантиген, който реагира кръстосано с дермалния колаген. Доказано е, че този малък пептид причинява повишена активност на Т-клетки при пациенти с псориазис, но не и при контролните групи. Някои от по-новите лекарства, използвани за лечение на тежък псориазис, директно променят функцията на лимфоцитите.
Също така е от значение, че 2,5 % от пациентите с HIV развиват влошаване на псориазис с намаляване на броя на CD4. Това е парадоксално, тъй като водещата хипотеза за патогенезата на псориазиса поддържа T-клетъчна хиперактивност и терапии, насочени към намаляване на броя на T-клетки помагат за намаляване на тежестта на псориазиса. Тази констатация вероятно се обяснява с намаляване на CD4 Т-клетките, което води до свръхактивност на CD8 Т-клетките, които задвижват влошаването на псориазиса. Геномът на ХИВ може да управлява директно кератиноцитната пролиферация.
Гутатен псориазис често се появява след определени имунологично активни събития, като стрептококов фарингит, спиране на стероидна терапия и използването на антималарийни лекарства.
Симптомите на псориазис могат да включват следното:
- Влошаване на дългосрочна еритематозна люспеста област
- Внезапна поява на много малки области от люспесто зачервяване
- Скорошна стрептококова инфекция на гърлото, вирусна инфекция, имунизация, използване на антималарийни лекарства или травма
- Фамилна анамнеза за подобно състояние на кожата
- Болка (особено при еритродермичен псориазис и в някои случаи на травмирани плаки или в ставите, засегнати от псориатичен артрит)
- Сърбеж (особено при еруптивен, гутатен псориазис)
- Афебрилност (освен при пустулозен или еритродермичен псориазис, при които пациентът може да има висока температура)
- Дистрофични нокти
- Дългосрочен обрив със скорошна манифестация на болки в ставите
- Болки в ставите, без никакви видими кожни констатации
Кожата почти винаги се засяга преди очите. Очни констатации се появяват при приблизително 10 % от пациентите. Най-честите очни симптоми са зачервяване и сълзене поради конюнктивит или блефарит.
Неочните симптоми са свързани с обрив и псориатичен артрит. Обривът може да бъде неприятен и дори болезнен. Псориатичният артрит може да доведе до скованост, болка, пулсиране, подуване или болезненост на ставите. Дисталните стави, като пръстите на ръцете и краката, китките, коленете, глезените, са най-често засегнати.
Находките от физикалния преглед зависят от типа на псориазиса.
Най-честите кожни прояви са лющещи се еритемни макули, папули и плаки. Обикновено се наблюдават първо макулите, които прогресират до макулопапули и накрая до добре ограничени, сребристи плаки, покриващи лъскава хомогенна еритема. Областта на засягане на кожата варира в зависимост от формата на псориазис.
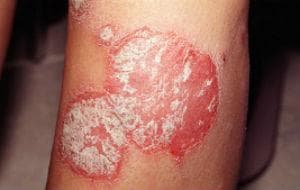 Псориазис вулгарис е най-често срещаният тип на псориазис. Той засяга скалпа, екстензорните повърхности, гениталиите, умбиликалната, лумбосакралната и ретроаурикуларната области. Плакатният псориазис се характеризира с повдигнати, възпалени лезии, покрити със сребристо бели сквами. Сквамите могат да се излющят, разкривайки се възпалена кожа отдолу.
Псориазис вулгарис е най-често срещаният тип на псориазис. Той засяга скалпа, екстензорните повърхности, гениталиите, умбиликалната, лумбосакралната и ретроаурикуларната области. Плакатният псориазис се характеризира с повдигнати, възпалени лезии, покрити със сребристо бели сквами. Сквамите могат да се излющят, разкривайки се възпалена кожа отдолу.
Г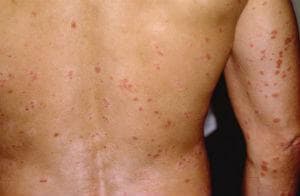 утатен псориазис се представя като малки розова папули, 1-10 мм в диаметър, предимно на торса. Лезиите могат да бъдат люспести. Често се появява внезапно, 2-3 седмици след инфекция на горните дихателни пътища с група А бета-хемолитични стрептококи.
утатен псориазис се представя като малки розова папули, 1-10 мм в диаметър, предимно на торса. Лезиите могат да бъдат люспести. Често се появява внезапно, 2-3 седмици след инфекция на горните дихателни пътища с група А бета-хемолитични стрептококи.
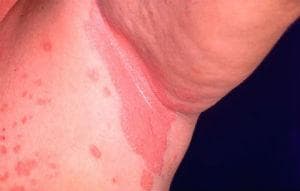 Инверсен псориазис възниква на флексорните повърхности, подмишниците, слабините, под гърдите и в кожните гънки. Той се характеризира с гладки, възпалени лезии без лющене поради влажния характер на мястото, където се локализира този тип псориазис.
Инверсен псориазис възниква на флексорните повърхности, подмишниците, слабините, под гърдите и в кожните гънки. Той се характеризира с гладки, възпалени лезии без лющене поради влажния характер на мястото, където се локализира този тип псориазис.
 Пустулозният псориазис се манифестира като стерилни пустули, появяващи се по дланите и стъпалата или дифузно по тялото. Пустулозният псориазис може да премине през зачервяване, пустули, после лющене. Дифузният вариант се нарича вариант на von Zumbusch, който е придружен от повишена температура и интензивно неразположение в допълнение към широко разпространените пустули. Acrodermatitis continua of Hallopeau се счита за форма на пустулозния псориазис, която засяга ръцете и краката. Тя може да се окаже устойчива на локални и други терапии.
Пустулозният псориазис се манифестира като стерилни пустули, появяващи се по дланите и стъпалата или дифузно по тялото. Пустулозният псориазис може да премине през зачервяване, пустули, после лющене. Дифузният вариант се нарича вариант на von Zumbusch, който е придружен от повишена температура и интензивно неразположение в допълнение към широко разпространените пустули. Acrodermatitis continua of Hallopeau се счита за форма на пустулозния псориазис, която засяга ръцете и краката. Тя може да се окаже устойчива на локални и други терапии.
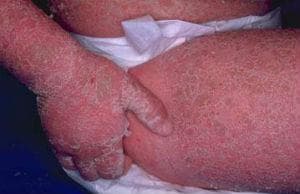 Еритродермичният псориазис се манифестира като генерализиран еритем, болка, сърбеж и фино лющене. Различни пустулни форми също присъстват. Обикновено обхваща почти цялата повърхност на тялото. Този тип псоризис може да бъде придружен от висока температура, втрисане, хипотермия и дехидратация вследствие на голямо засягане на телесната повърхност. На пациентите с тежък пустулозен или еритродермичен псориазис може да се наложи хоспитализация. По-възрастните пациенти с еритродермичен псориазис могат да изпитат сърдечна нестабилност и хипотония.
Еритродермичният псориазис се манифестира като генерализиран еритем, болка, сърбеж и фино лющене. Различни пустулни форми също присъстват. Обикновено обхваща почти цялата повърхност на тялото. Този тип псоризис може да бъде придружен от висока температура, втрисане, хипотермия и дехидратация вследствие на голямо засягане на телесната повърхност. На пациентите с тежък пустулозен или еритродермичен псориазис може да се наложи хоспитализация. По-възрастните пациенти с еритродермичен псориазис могат да изпитат сърдечна нестабилност и хипотония.
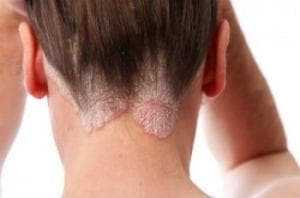 Псориазис на скалпа засяга около 50 % от пациентите. Той се представя като еритематознни повдигнати плаки със сребърно бели люспи по скалпа.
Псориазис на скалпа засяга около 50 % от пациентите. Той се представя като еритематознни повдигнати плаки със сребърно бели люспи по скалпа.
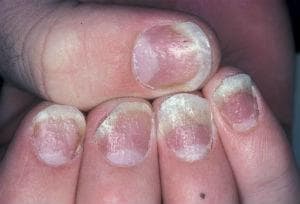 Псориазисът на ноктите може да причини вдлъбнатини и дупчици на ноктите, които често стават удебелени и с жълтеникав цвят. Ноктите могат да се отделят от нокътното легло. Псориатичните нокти могат да бъдат неразличими от гъбичните нокти и в същото време могат да бъдат по-склонни към развитие на онихомикоза поради отделянето на ноктите.
Псориазисът на ноктите може да причини вдлъбнатини и дупчици на ноктите, които често стават удебелени и с жълтеникав цвят. Ноктите могат да се отделят от нокътното легло. Псориатичните нокти могат да бъдат неразличими от гъбичните нокти и в същото време могат да бъдат по-склонни към развитие на онихомикоза поради отделянето на ноктите.
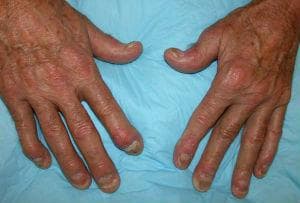 Псориатичният артрит засяга около 10-30 % от пациентите с кожни симптоми. Артритът обикновено е в дисталните части на ръцете и краката, а понякога засяга големите стави. Той произвежда скованост, болка и прогресивно увреждане на ставите.
Псориатичният артрит засяга около 10-30 % от пациентите с кожни симптоми. Артритът обикновено е в дисталните части на ръцете и краката, а понякога засяга големите стави. Той произвежда скованост, болка и прогресивно увреждане на ставите.
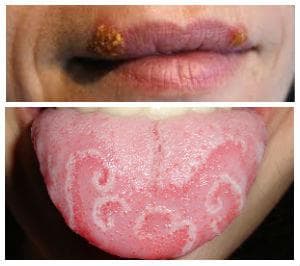 Оралният псориазис може да се представи с белезникави лезии на устната лигавица, които могат да се променят по тежест ежедневно. Той също така може да се манифестира с тежка хейлоза с разширение на околната кожа, пресичайки границата на Вермилион. Географски език се счита от мнозина за орална форма на псориазис.
Оралният псориазис може да се представи с белезникави лезии на устната лигавица, които могат да се променят по тежест ежедневно. Той също така може да се манифестира с тежка хейлоза с разширение на околната кожа, пресичайки границата на Вермилион. Географски език се счита от мнозина за орална форма на псориазис.
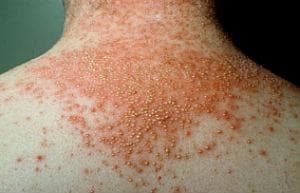
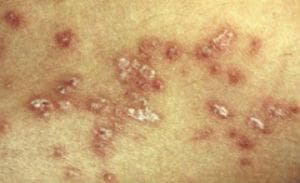 Еруптивен псориазис засяга горната част на торса и горните крайници. Най-често се наблюдава при по-млади пациенти.
Еруптивен псориазис засяга горната част на торса и горните крайници. Най-често се наблюдава при по-млади пациенти.
В допълнение към кожните прояви, псориазисът може да окаже ефект на клепачите, конюнктивата или роговицата и да доведе до очни манифестации, включително ектропия и трихиазис, конюнктивит и конюнктивална хиперемия и сухота на роговицата с точковиден кератит.
Блефаритът е най-честата очна находка при псориазис. Еритема, едем и псориатични плаки могат да се развият и могат да доведат до мадароза, цикатрициална ектропия, трихиазис и дори загуба на тъкан на клепача.
Хроничен неспецифичен конюнктивит е често срещан. Той обикновено се появява във връзка със засягане на ръба на клепача. Псориатични плаки могат да се разпростират от клепача върху конюнктивата. Хроничен конюнктивит може да доведе до симблефарон, сух кератоконюнктивит и трихиазис. Нодуларен еписклерит и лимбални лезии също могат да се наблюдават.
Заболяване на роговицата е сравнително рядко. Най-често е вторично поради усложнения на клепача или конюнктивата, като сухора, трихиазис или експозиция. Най-често срещаната находка е точковиден кератит. Могат да се появят филаменти, повтарящи се ерозии, васкуларизация, язви и белези. Васкуларизацията има тенденция да бъде повърхностна, периферна, интерпалпебрална.
Обикновено преден увеит може да се разглежда във връзка с псориатичен артрит. Острият псориатичен увеит е с тенденция да бъде двустранен, продължителен и по-тежък, отколкото този при непсориатичните случаи.
Потенциалните усложнения на псориазис могат да включват:
- Вторични инфекции
- Възможен повишен риск от лимфом
- Възможен повишен риск от сърдечно-съдови заболявания и исхемична болест на сърцето
- Псориатричен артрит
- Пролапс на митралната клапа
Диагнозата на псориазиса е клинична. Диференцирането на псориатичен артрит от ревматоиден артрит и подагра може да бъде улеснено от липсата на типичните лабораторни констатации на тези състояния.
Лабораторни изследвания и констатации за пациенти с псориазис могат да включват:
- Резултатът от теста за ревматоиден фактор е отрицателен.
- Скоростта на утаяване на еритроцитите обикновено е нормална (с изключение на пустулозен и еритродермичен псориазис).
- Нивото на пикочна киселина може да бъде повишено при псориазис (особено при пустулозен псориазис), което води до объркване с подагра при псориатичен артрит.
- Течността от пустулите е стерилна с неутрофилен инфилтрат.
- Извършване на гъбични изследвания. (Това е особено важно в случаите на псориазис на ръцете и краката, които изглежда се влошават с използването на локални стероиди.)
Въпреки, че повечето случаи на псориазис се диагностицират клинично, някои от тях, особено пустулозните форми могат да бъдат трудни за разпознаване. В тези случаи може да се използва кожна биопсия за поставяне на диагнозата. Биопсия на лезията на кожата може да разкрие базоцелуларна хиперплазия, пролиферация на субепидермалната съдова система, отсъствие на нормално клетъчно съзряване и кератинизация. Голям брой от активираните Т-клетки се намират в епидермиса.
Рентгенографии на засегнатите стави могат да бъдат полезни при разграничаването на видове артрит. Рентгенографиите на ставите могат да улеснят диагностицирането на псориатичен артрит. Сканиране на костите може да идентифицира засягането на ставите рано.
Когато сквамите са отстранени, малки капчици кръв се появяват в рамките на няколко секунди. Това е известно като знак на Auspitz.
Диференциална диагноза се прави с атопичен дерматит, атопичен кератоконюнктивит, контактен дерматит, синдром на сухото око, подагра и псевдоподагра, питириазис алба, питириазис розеа, реактивен артрит, сифилис, блефарит, себореен дерматит, лихен планус.
Досега не е известно лечение, което да води до окончателно излекуване на псориазиса. Основната цел при лечението му е да се сведе до минимум тежестта на симптомите и да се осигури продължителен безопасен контрол на заболяването и не на последно място да се подобри качеството на живот на пациента.
Лечението на псориазис може да включва лекарства, светлинна терапия, намаляване на стреса, климатолечение, както и различни допълнителни средства, като например слънце, овлажнители и салицилова киселина.
Експертни дерматолози от цял свят са публикували доклад консенсус за оптимизиране на лечението на псориазис. Препоръки от доклада през 2013 г включват:
- Метотрексат може да се използва толкова дълго, колкото той остава ефективен и се понася добре.
- Циклоспорин обикновено се използва периодично за индуциране на клиничен отговор с един или няколко курса над 3-6 месеца.
- Преход от конвенционална системна терапия към биологичен агент може да бъде направен директно или с припокриване, ако е необходимо преход поради липса на ефикасност, или с интервал без лечение, ако е необходимо преход от съображения за безопасност.
- Комбинирана терапия може да бъде от полза.
- Продължителна терапия се препоръчва за пациенти, получаващи биологични агенти.
Пациенти с точковиден, еритродермичен или пустулозен псориазис могат да се представят в спешното отделение. Във всеки от тези случаи възстановяването на бариерната функция на кожата е от първостепенно значение. Това може да се извърши с почистване и превръзка.
Плаки и лезии на скалпа са често срещани при пациенти, които търсят помощ за други проблеми, и трябва да се предложи първоначално лечение на лезиите.
Най-простото лечение на псориазиса е ежедневно излагане на слънце, къпане в морето, локални овлажнители и релаксация. Овлажнители, като желе вазелин, са полезни. Ежедневно прилагане на овлажняващ крем върху засегнатата област е евтина и успешна добавка към лечението на псориазис. Приложение веднага след къпане спомага за минимизиране на сърбежа и болезнеността.
Катранови препарати имат терапевтичен успех, особено когато се използват във връзка с локални кортикостероиди. Антралин, локални кортикостероиди, салицилова киселина, фенолни съединения и калципотриен (аналог на витамин D) също могат да бъдат ефективни. Системните кортикостероиди като цяло са неефективни и те могат значително да влошат заболяването. Комбинирана терапия с аналог на витамин D (калципотриол и калципотриен) или ретиноид, като тазаротен, и локални кортикостероиди е по-ефективна от лечение с всеки агент поотделно.
Слънчева или ултравиолетова радиация може да бъде от полза. Използват се различни лечения с ултравиолетова светлина - най-често псорален-ултравиолетова A (PUVA) терапия. Псораленът е фотосенсибилизатор, който се поглъща преди излагане на светлина. Лечението PUVA води до конюнктивална хиперемия и сухота в очите, особено ако не се използва защита от слънцето. С подходяща защита за очите няма риск от катаракта. Според проучване PUVA може да доведе до дълги ремисии, но продължителната употреба на PUVA при кавказката раса може да увеличи риска от плоскоклетъчен карцином и евентуално злокачествен меланом.
Пациенти с псориазис трябва да избягват наранявания на кожата, включително изгаряния и друга физическа травма, тъй като тези области могат да развият псориазис. Появата на псориатични лезии на места, незасегнати от псориазиса, след възпаление или травма се нарича феномен на Köbner. Пациенти с псориазис трябва да се избягват лекарства, за които е известно, че влошават проблема (например хлороквин, бета-блокери, аспирин или други нестероидни противовъзпалителни средства).
При тежки случаи ретиноиди (ацитретин), метотрексат, циклоспорин, 6-тиогуанин, азатиоприн, биологичен агент или хидроксиурея могат да се използват. Ретиноидите са докладвани да причиняват сухота в очите, блефарит, помътняване на роговицата, катаракта и намаляват нощното зрение. Всичко това може да бъде свързано със стомашно-чревна нетолерантност, чернодробно увреждане (ацитретин, 6-тиогуанин, азатиоприн, метотрексат), мозъчна супресия (6-тиогуанин, метотрексат, азатиоприн, хидроксиурея) или бъбречно увреждане (циклоспорин).
В допълнение, системни ретиноиди и хидроксиурея могат да попречат на правилното зарастване на рани. Ацитретин изглежда по-ефективен от изотретиноин в лечението на псориазис. От друга страна, има 3-годишна забрана за бременност след неговото използване. Комбинирани терапии, като биологичен агент и друго имуносупресивно лечение, са били използвани с добър ефект, но данните, посочващи най-безопасният начин за тази терапия, са оскъдни. Всички системни лекарства, с изключение на ацитретин, могат да повишат риска от инфекция.
Внезапно спиране на стероидната терапия при псориазис или добавяне на известни иритативни лекарства може да доведе до внезапно влошаване на псориазис или поява на нова форма. Обикновено тази нова форма е гутатен псориазис, който е много по-тежка форма и козметично проблематичен в сравнение със съществуващия плакатен тип. Може също така да се представи с по-тежък пустулозен или еритродермичен псориатичен пристъп.
Преди започването на лечение с биологични агенти (протеини с фармакологична активност) се препоръчва набор от основни лабораторни изследвания.
Много от терапии за псориазис манипулират функцията на имунната система на пациента и го излагат на риск от тежки инфекции, докато притъпяват отговора на организма. При тези пациенти находки, предполагащи незначителни инфекции, трябва да се вземат на сериозно, и трябва да се претегли рискът спрямо ползата от продължаване на лекарството.
Псориазисът е хроничен проблем и консултация за проследяване с дерматолог или ревматолог е подходяща. Необходимо е близко проследяване, за да се изработи план за оптимално лечение в съответствие с тежестта на заболяването.
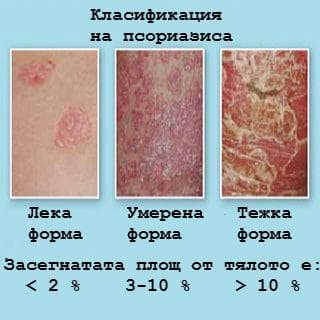 Тежестта на псориазиса може да бъдат класифицирана както следва:
Тежестта на псориазиса може да бъдат класифицирана както следва:
- Лека форма - по-малко от 2 % е засегнатата площ на тялото
- Умерена форма - 3-10 % е засегнатата площ на тялото
- Тежка форма - повече от 10 % от площта на тялото е засегната
Дланта на ръката на пациента е равна на 1 % телесна повърхност.
Определяне на тежестта на псориазис изисква комбиниране на обективни критерии, като например засягането на телесната повърхност, локализация на болестта, симптоми и наличие на псориатичен артрит, със субективни критерии, като физическо, финансово и емоционално въздействие на заболяването.
Въпреки че псориазисът обикновено е доброкачествен, това е заболяване за цял живот с ремисии и обостряния и понякога не се поддава на лечение. Прогресира до артрит при около 10 % от случаите. Около 17-55 % от пациентите изпитват ремисии с различна продължителност.
Лека форма на псориазис не увеличава риска от смърт. Но мъже с тежък псориазис са починали 3,5 години по-рано в сравнение с мъже без заболяването. Жени с тежък псориазис са починали 4,4 години по-рано в сравнение с жени без болестта.
Псориазисът е асоцииран с тютюнопушене, алкохол, метаболитен синдром, лимфома, депресия, самоубийство, потенциално вредни лекарства и светлинна терапия, както и евентуално меланома и немеланомен рак на кожата.
Проучване показва, че индивиди с по-разпространено псориатично кожно заболяване са с по-голям риск за значими съпътстващи заболявания, включително сърдечно-съдови заболявания, хематологични заболявания, хронична белодробна болест, диабет, бъбречна заболявания, ставни проблеми и други заболявания. Като цяло, рискът за някакъв вид сериозно заболяване е с 11 % по-висок при хора с лека степен на псориазис, 15 % по-висок при пациенти с умерена степен на псориазис и 35 % по-висок за индивиди с тежък псориазис.
Систематичен преглед на 90 проучвания потвърждава, че пациенти с псориазис са имали по-висок риск от исхемична болест на сърцето, мозъчен инсулт и периферна артериална болест, но също и по-голямо преобладаване на рисковите фактори за сърдечно-съдови заболявания в сравнение с хора без псориазис. Авторите заключават, че са необходими големи проспективни проучвания с дългосрочно проследяване, за да се определи дали псориазисът е независим рисков фактор за съдова болест или просто е свързан с известни рискови фактори. Друго проучване идентифицира псориазиса като независим рисков фактор за сърдечно-съдови заболявания при жени, особено ако те имат псориатичен артрит и страдат от псориазис за по-дълъг период от време (повече от 9 години).
Тежък псориазис е свързан със значително повишен риск от хронично бъбречно заболяване е показало скорошно изследване. Относителният риск е по-висок при по-млади пациенти.
Псориазисът може значително да повлияе на качеството на живота на дадено лице. Проучване показва, че физическата и умствената инвалидизация, изпитвана със заболяването, е сравнима или по-голяма от тази при пациенти с други хронични заболявания, като рак, артрит, високо кръвно налягане, сърдечно-съдови заболявания, диабет и депресия. Редица проучвания подкрепят тезата, че псориазисът нарушава качеството на живот и потенциалното дългосрочно оцеляване. Трябва да има по-високо клинично съмнение за депресия при пациенти с псориазис.
Докато клиничната картина на псориазис, както и потенциалните подобрения, постигнати по време на лечението, обикновено се измерва с помощта на индекс PASI (Psoriasis Area and Severity Index), измерване на ефекта на псориазиса върху качеството на живот на пациента може да се оцени по-добре от DLQI (Dermatology Life Quality Index) или CDLQI (Children’s Dermatology Life Quality Index). Измерванията, които използват тези инструменти, обикновено показват по-добро качество на живот с по-агресивно лечение, като системни средства.
Проучванията показват, че псориазис на дланите и стъпалата е с тенденция да има по-голямо въздействие върху качеството на живот на пациента в сравнение с пациента с по-широко разпространение на псориазис, незасягащ дланите и стъпалата.
Видове Псориазис МКБ L40
Симптоми и признаци при Псориазис МКБ L40
ВсичкиЛечение на Псориазис МКБ L40
- Витамин D добавка - симптоми при недостиг, ползи, дозировка
- Групи за подкрепа
- Здравословно тегло
- Инжекционни кортикостероиди
- Кортикостероиди
- Лечение при псориазис









Коментари към Псориазис МКБ L40
veska murdjova
Imam psoriazis veche 30 godini,sled upotreba na diprofos zabolqvaneto se uslojni,izlqzoha na mesta kadeto predi nqmah.Predlojete mi nqkakav nachin za oblekchavane na obrivite.Blagodarq vi predvaritelno.
Необходимо е да се консултирате с кожен лекар.
Imam psoriazis veche 30 godini,sled upotreba na diprofos zabolqvaneto se uslojni,izlqzoha na mesta kadeto predi nqmah.Predlojete mi nqkakav nachin za oblekchavane na obrivite.Blagodarq vi predvaritelno.