Артропатичен псориазис (M07.0-M07.3*, M09.0*) МКБ L40.5
Псориатичният артрит е хроничен възпалителен артрит, който се развива при най-малко 5 % от пациентите с псориазис. За първи път връзката между псориазиса и артрита е направена в средата на XIX-ти век, но псориатичният артрит не е бил клинично разграничаван от ревматоидния артрит до 1960 г.
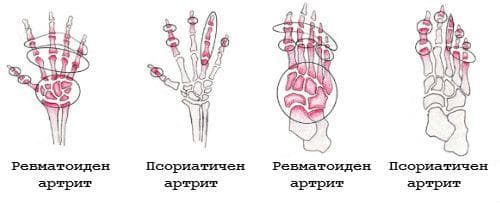
Поради липса на специфични биологични тестове точното дефиниране на псориатичния артрит остава трудно. Заболяването най-често съществува като серонегативен олигоартрит, установен при пациенти с псориазис. Засягане на дисталните стави и arthritis mutilans са по-рядко срещани, но характерни, диференциращи характеристики.
Тъй като 50 % от пациентите с псориатичен артрит имат доказателства на спондилоартропатия, често свързана с човешкия левкоцитен антиген (HLA)-B27, псориатичният артрит е също така класифициран сред серонегативните спондилоартропатии.
Периферно ставно заболяване настъпва при 95 % от пациентите с псориатичен артрит, докато при останалите 5 % се появява аксиално засягане.
Данни от проучване показват, че псориатичният артрит е по-чест при пациенти с тежка форма на псориазис, отколкото при тези с по-леки случаи. Но няма доказателства, които да посочват, че тежестта на псориазиса се отнася до модела на засягане на ставите. Друго проучване установява, че пустулозният псориазис е свързан с по-тежък псориатичен артрит.
Псориатичният артрит, настъпващ при пациенти на възраст над 60 години, има по-тежко начало и по-лоша прогноза, отколкото псориатичен артрит при по-млади пациенти.
Артропатичен псориазис (M07.0-M07.3*, M09.0*) обикновено се характеризира с пристъпи и ремисии. Моделите за засягане на ставите от псориатичен артрит са:
- Асиметричен олигоартикуларен артрит
- Симетричен полиартрит
- Дистална интерфалангеални артропатия
- Инвалидизиращ артрит (arthritis mutilans)
- Спондилит с или без сакроилиит
Смятало се е, че асиметричният олигоартикуларен артрит е най-често срещаният тип на псориатичен артрит. Първо се засягат пръстите на ръцете и краката, с възпаление на флексорното сухожилия и синовията, настъпило едновременно, което води до типичен вид на "наденица" (дактилит) на пръстите на ръцете и краката. Голяма става, като тази коленната, също често е засегната. Обикновено са засегнати по-малко от 5 стави по едно и също време.
Симетричният полиартрит е признат за един от най-често срещаните видове на псориатичен артрит. Ръцете, китките, глезените и стъпалата могат да бъдат засегнати. Отличава се от ревматоидния артрит по наличието на засягане на дистални интерфалангеални стави, относителна асиметрия, липсата на подкожни възелчета и отрицателен резултат от теста за ревматоиден фактор. Това състояние е обикновено по-леко от ревматоидния артрит, с по-малко деформация.
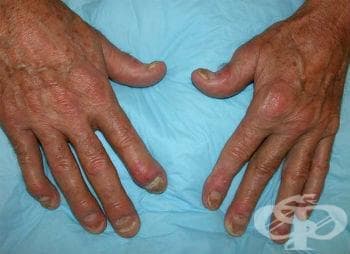
Въпреки че засягането на ставите при дисталната интерфалангеална артропатия се счита за класически и уникален симптоми на псориатичния артрит, това състояние възниква само 5-10 % от пациентите, предимно мъже. Възможно е да се наблюдава засягане на ноктите със значително възпаление на паронихия и подуване на върховете на пръстите, което правя понякога оценката на артропатията по-трудна.
Инвалидизиращият артрит (arthritis mutilans) е рядка форма на псориатичния артрит, която се установява при 1-5 % от пациентите. При този вид артрит се наблюдава резорбция на костта (остеолиза) и разрушаване на меките тъкани. Ръката има форма на лапа.
Спондилит с или без сакроилиит възниква при приблизително 5 % от пациентите с псориатичен артрит и засяга по-често мъжете. Спондилитът може да се появи без радиологични доказателства за сакроилиит, който често има тенденция да бъде симетричен или сакроилиит може да се наблюдава радиологично без класическите симптоми на сутрешната скованост в долната част на гърба. Засягането на прешлените на гръбначния стълб се различава от това, наблюдавано при анкилозиращ спондилит. Прешлените са засегнати асиметрично и атлантоаксиалната става може да бъде засегната с ерозия на зъбовидния израстък и сублуксация (със съпътстващи неврологични усложнения). Лечението може да се ограничи свързаните със сублуксация увреждания.
За първи път описан през 1987 г, синдромът синовит-акне-пустулоза-хиперостоза-остеит (SAPHO) се характеризира с вариабилни костни промени (хиперостоза, артрит, асептичен остеомиелит) на гръдната стена, сакроилиачните стави и дългите кости. Дерматологични прояви включват палмоплантарна пустулоза, хидраденитис супуратива, пустулозен псориазис, синдром на Sweet, болест на Sneddon-Wilkinson.
Ювенилният псориатичен артрит представлява 8-20 % от артрита в детството и е моноартикуларен в началото. Средната възраст на поява е 4,5 години при момичетата и 10 години при момчетата, като се засягат повече момичета. Заболяването обикновено е леко, въпреки че понякога може да се окаже тежко и деструктивно, с прогресиращо заболяване в зряла възраст.
При 50 % от децата артритът е моноартикуларен. Тендосиновит присъства при 30 % от децата и засягане на ноктите е налично при 71 % от случаите. При 47 % от децата нарушен растеж на костите с последващо скъсяване може да е резултат от засягане на растежа на епифизната плоча във възпалителния процес.
Сакроилиит настъпва при 28 % от децата и обикновено се свързва с HLA-B27 позитивност. Въпреки че наличието на HLA-B8 може да бъде маркер за по-тежко заболяване, HLA-B17 обикновено се свързва с лека форма на псориатичен артрит.
Децата имат по-висока честота на едновременна поява на псориазис и артрит, отколкото възрастните, с артрит, предхождащ псориазис при 52 % от децата.
Етиологията на артропатичния псориазис остава неизвестна, но е документирана много информация. В допълнение към генетичните влияния, се смята, че екологичните и имунологичните фактори имат водеща роля в заболяването.
Генетичните фактори играят важна роля във възприемчивостта към псориазис и псориатичен артрит. Приблизително 40 % от пациентите с някое от тези състояния имат положителна анамнеза за тези заболявания сред първа степен роднини от семейството. Установена е асоциация на псориатичния артрит с някои антигени от HLA-системата - B13, B16, B17, B38, DR4 и DR7. Болните, при които се установява засягане на гръбначният стълб и засягане на сакроилиачните стави, са В27- и В7-положителни.
Имунните нарушения включват повишение на някои имуноглобулини и наличие на имунни комплекси.
При факторите на околната среда причинна роля могат да имат инфекциозните агенти, физическа травма и др. Допуска се участие на стрептококова инфекция и на ретровируси.
Изглежда, че псориазисът предхожда появата на псориатичен артрит при 60-80 % от пациентите. Въпреки това, при най-много 15-20 % от пациентите артритът се появява преди псориазиса, при които фамилна анамнеза за псориазис може да разкрие наследствен модел. Понякога артрит и псориазис се появяват едновременно.
При някои случаи пациентите могат да получат само скованост и болка, само с няколко обективни данни. При пациент, който се представя с мускулно-скелетни симптоми без анамнеза за псориазис, диагнозата може да се подозира въз основа на фамилна анамнеза за псориазис и модела на артрит.
При повечето пациенти мускулно-скелетните симптоми са скрити в началото, но остро начало се съобщава при една трета от всички пациенти.
Фактори, които повишават риска от развитие на артрит при пациент с псориазис, включват наличие на лезии по ноктите, както и по-разпространено засягане на кожата.
Една трета от пациентите могат да развият възпалителни очни симптоми, напомнящи реактивен артрит.
Псориатичният артрит може да бъде наличен с или без видими кожни лезии, с минимално засягане на кожата или само с малформации на ноктите. Разпознаването на моделите на засягане на ставите е от съществено значение за диагностицирането на псориатичния артрит:
- Асиметричен олигоартикуларен артрит
- Симетричен полиартрит
- Дистална интерфалангеални артропатия
- Инвалидизиращ артрит (arthritis mutilans)
- Спондилит с или без сакроилиит
Както и в други спондилоартропатии, състояние, наречено ентезопатия, което отразява възпаление на залавното място на сухожилията и връзките за костите, може да се наблюдава при псориатичен артрит. Ентезопатия се наблюдава по-често при закрепването на ахилесовото сухожилие и на плантарната фасция за петната кост.
Дактилит с пръсти като "наденички" се среща при около 35 % от пациентите. Диагнозата се предполага също при асиметрично засягане на ставите, дактилит, отсъствие на ревматоиден артрит и засягане на дисталните интерфалангеални стави в отсъствието на остеоартрит. Когато са локализирани в стъпалото или пръст, симптомите на псориатичен артрит могат да бъдат сгрешени с подагра.
Следните кожни лезии могат да се разглеждат в контекста на псориатичен артрит:
- Лющещи се, еритематозни плаки
- Гутатни лезии
- Гнойни лезии
- Еритродермии
При пациенти с неопределен серонегативен полиартрит е изключително важно да се потърси псориазис в скрити места, като кожата на главата, перинеума, интерглутеалната гънка и умбиликалната област.
Ноктите са засегнати при 80 % от пациентите с псориатичен артрит, като засягането на ноктите често се наблюдава в началото, когато кожното и ставното заболяване настъпват едновременно. Следните промени в ноктите подкрепят диагнозата на псориатичен артрит:
- Линии на Beau
- Левконихия
- Субунгвална хиперкератоза
- Точковидни лунули
- Напречно набраздяване
- Цепване на свободния ъгъл на нокътя
- Дупчици по нокътя
Тежък, деформиращ артрит на ръцете и краката често се свързва със значително засягане на ноктите.
Псориатичните промени на ноктите могат да бъдат единствената находка при пациенти с псориатичен артрит.
Гъбична инфекция на ноктите е основно предположение в диференциалната диагноза на пациент със серонегативен полиартрит.
Екстраставна симптоматика се наблюдава по-често при пациенти с псориатичен артрит, отколкото при пациенти с ревматоиден артрит.
Подкожните възли са редки при пациенти с псориатичен артрит.
Засягане на очите може да се получи при 30 % от пациентите с псориатичен артрит, включително конюнктивит при 20 % от пациентите и остър преден увеит при 7% от тях. Склерит и сух кератоконюнктивит са редки. Възможни очни находки включват също ирит.
Понякога при пациенти с псориатичен артрит може да се развие вторична амилоидоза.
Диференциална диагноза се прави с подагра и псевдоподагра, артроза, реактивен артрит, ревматоиден артрит, септичен артрит.
Не са налични специфични диагностични тестове за псориатичен артрит. Диагностиката на болестта е въз основа на клиничните и рентгеновите критерии при пациенти с псориазис. Например радиологичните особености спомагат за разграничаването на псориатичен артрит от други причини за полиартрит. Най-характерните лабораторни аномалии при пациенти с псориатичен артрит са повишаване на скоростта на утаяване на еритроцитите и нивото С-реактивния протеин.
Лечението на артропатичния псориазис е насочено към контролиране на възпалителния процес. Въпреки че не съществува ясна връзка между ставните възпаления и кожата на всеки пациент, кожните и ставните аспекти на заболяването често трябва да се лекуват едновременно. Прилагат нестероидни противовъзпалителни средства, глюкокортикостероиди - вътреставно, инхибитори на тумор некротизиращ фактор алфа, златни соли, кортикостероиди, химиотерапевтици, биологични модификатори на имунният отговор, както и съвременно лечение с моноклонални антитела.

Коментари към Артропатичен псориазис (M07.0-M07.3*, M09.0*) МКБ L40.5