Друга рестриктивна кардиомиопатия МКБ I42.5
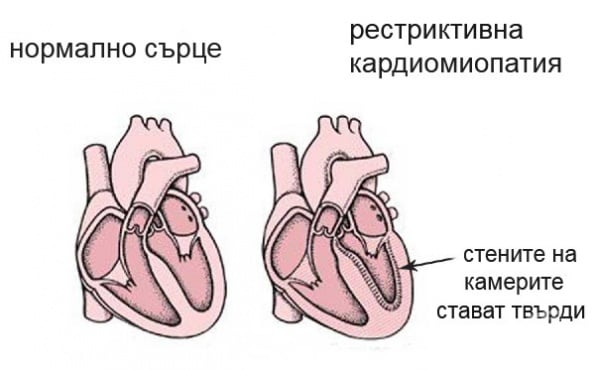
Рестриктивната кардиомиопатия е рядко заболяване на миокарда и е най-рядко срещаното от трите клинично разпознати и описани кардиомиопатии. Характеризира се с диастолна дисфункция с рестриктивна камерна физиология, докато систолната функция често остава нормална. Предсърдното разширяване възниква поради нарушено камерно пълнене по време на диастола, но обемът и дебелината на стената на вентрикулите обикновено са нормални.
Установено е, че рестриктивна кардиомиопатия е значителна причина за сърдечна недостатъчност със запазена фракция на изтласкване, въпреки че има силно клинично припокриване между рестриктивна кардиомиопатия и други форми на сърдечна недостатъчност. Следователно заболяването представлява диагностично предизвикателство и обикновено се изисква множество модалности за поставяне на окончателна диагноза.
Заболяване на сърдечно-съдовата система, което се характеризира с наличие на нормални размери и обеми на камерните кухини на сърцето, но с повишено съпротивление на пълнене - намалена разтегливост на сърцето и неговите структури, се нарича друга рестриктивна кардиомиопатия.
Етиология
Има няколко причини за рестриктивна кардиомиопатия, включително инфилтративни заболявания, кумулативни заболявания и различни системни заболявания. Инфилтративните заболявания са патологии, които водят до натрупване на вещество в миокарда. Тези заболявания включват амилоидоза, саркоидоза, наследствена хемохроматоза, както и първична хипероксалурия. Амилоидозата е най-честото инфилтративно заболяване. Кумулативните заболявания са редки вродени аномалии в метаболизма. Те включват болест на Андерсън-Фабри, болест на Гоше, съхранение на гликоген, мукополизахаридоза тип II (кардиомиопатия на Хърлер), болест Нюман-Пик, болест на Данон и атаксия на Фридрих. Няколко различни системни заболявания също могат да доведат до рестриктивна кардиомиопатия. Някои от тези патологии включват:
- диабет
- склеродермия
- миофибриларна миопатия
- псевдоксантома еластикум
- синдром на Вернер
- нарушения на саркомерните протеини
- карциноидна кардиомиопатия
- идиопатична фиброза
- хипереозинофилна фиброза
- хронична еозинофилна левкемия
- идиопатична фиброза
- ендокардиална фиброеластоза
Други причини за рестриктивна кардиомиопатия включват идиопатични причини, включително лъчева терапия и различни фармацевтични продукти. Някои лекарства, известни с това, че причиняват рестриктивна кардиомиопатия, включват антрациклин, бусулфан, ерготамини, метисергид, живачни агенти и средства, съдържащи серотонин.
Патогенеза
Повечето рестриктивни кардиомиопатии се дължат на инфилтрация на анормални вещества между миоцитите, съхранение на анормални метаболитни продукти в миоцитите или фиброзно увреждане. Повишената скованост на миокарда до повишено камерно налягане с малки увеличения в обема. По този начин, акцентираното пълнене се случва в ранна диастола и се прекратява рязко в края на фазата на бързо пълнене. Когато проследяването на натиска се предприеме в този момент, те показват характерен диастоличен модел „потапяне и плато” или „квадратен корен”, и двете подобни на констриктивния перикардит.
Обикновено пациентите имат намалено съответствие (повишена диастолна скованост) и лявата камера не може да запълва адекватно при нормални налягания на пълнене. Намаленият обем на запълване на лявата камера води до намален сърдечен пулс. В началото на болестния процес систолната функция обикновено остава нормална. Дебелината на стената може да бъде увеличена в случаи на инфилтративни процеси като амилоидоза, но увеличението обикновено не е толкова изразено, като това, наблюдавано при хипертрофична кардиомиопатия.
С напредването на болестта може да се развие променливо намаляване на систолната функция със симптоми на намален сърдечен пулс, като умора и летаргия, които стават очевидни. Повишеното налягане на пълнене може да се прояви като белодробна и системна конгестия. Рестриктивната кардиомиопатия засяга и двата камерни канала и следователно може да причини признаци и симптоми както на ляво-странична, така и на дясностранна сърдечна недостатъчност. Някои пациенти могат да имат пълен сърдечен блок вследствие на фиброза, обхващаща синоатриалните или атриовентрикуларните възли.
Клинична картина
Пациентите с друга рестриктивна кардиомиопатия присъстват предимно с напреднала болест и очевидни признаци на кардиопулмонален компромис, но при някои обстоятелства диагнозата е инцидентна. Важно е да се подозира при всеки пациент с нормална или близка до нормалната систолна функция и доказателства за диастолна дисфункция с рестриктивен модел на запълване на ехокардиография.
Пациентите с рестриктивна кардиомиопатия често присъстват в напреднал стадий на заболяването с изразени кардиопулмонални симптоми. Те се оплакват от постепенно влошаване на задух, прогресивна непоносимост към упражнения, ортопнея и умора. Може да се съобщава за пароксизмална нощна диспнея.
Дясностранната сърдечна недостатъчност обикновено води до дълбок двустранен оток на долните крайници, хепатомегалия, болка в десния горен квадрант и асцит. Може да се съобщава за коремен дискомфорт или за чернодробна болезненост.
Болката в гърдите е рядка, но може да се появи при амилоидоза или вторична на стенокардия. Болка в гърдите, която имитира миокардна исхемия, може да се дължи на миокардна компресия на малки съдове. Пациентите могат да се оплакват от често сърцебиене, тъй като друга рестриктивна кардиомиопатия често причинява предсърдно мъждене.
Около една трета от пациентите могат да представят тромбоемболични усложнения, особено белодробни емболи, вторични от кръвни съсиреци в долни крайници. Ако има предсърдно мъждене, също може да има висок риск от леви предсърдни съсиреци и системни емболи.
Пациентите могат да имат анамнеза за синкопални атаки от различни причини, но ортостатичната хипотония, вторична спрямо периферна и/или автономна невропатия, трябва да бъде изключена. Синкопът и внезапната смърт са често срещани при първичната амилоидоза, но камерните аритмии са нечести. Електрико-механичната дисоциация е по-обичайна. Нарушенията в проводимостта са особено чести при някои форми на рестриктивна кардиомиопатия, но не и при амилоидоза.
В зависимост от етиологията, пациентите могат да имат предишна анамнеза за лъчева терапия, сърдечна трансплантация, химиотерапия или системно заболяване.
Диагноза
Диагнозата на друга рестриктивна кардиомиопатия се поставя след добре проведена анамнеза по данни на пациента и неговите оплаквания. Извършва се физикален и инструментален преглед. От физикалния преглед при аускултация (преслушване) на сърцето, може да се установи нарушение в сърдечния ритъм и поява на патологична сърдечна находка, пулсът може да бъде ускорен.
Серумните концентрации на желязо, процентното насищане на общия капацитет за свързване на желязо и нивата на серумния феритин са повишени при хемохроматоза.
Серумните нива натриуретичен пептид в мозъка трябва да бъдат оценени. Данните сочат, че серумните нива на натриуретичен пептид в мозъка са почти нормални при пациенти със стесняваща се физиология на сърдечната недостатъчност и са силно повишени при пациенти с рестриктивна физиология, въпреки почти идентичното клинично и хемодинамично представяне.
Електрокардиограмата (ЕКГ) е един от първите инструменти, използвани при съмнение за сърдечна диагноза. Например, ниско до нормалното напрежение в комплекса QRS въпреки удебеления сърдечен мускул при липса на клапна или хипертонична болест може да доведе до съмнение за амилоидоза. Липсата на ниско напрежение обаче не изключва диагнозата.
Ехокардиограмата е основният рентгенографски диагностичен тест за идентифициране на пациенти с друга рестриктивна кардиомиопатия. Може да помогне за разграничаването й от някои от неговите общи имитатори, като констриктивен перикардит. Ехокардиограмата може също да предостави информация, която да предложи конкретна диагноза.
Рентгенографията на гръдния кош обикновено показва нормален сърдечен силует и прояви на белодробна венозна хипертония и белодробна конгестия. Възможно е да има и други признаци на застойна сърдечна недостатъчност, като плеврален излив. Обикновено няма калцификация на перикарда, което се наблюдава при констриктивен перикардит.
Ангиографията може да покаже малка дебелостенна кухина при еозинофилно ендомиокардно заболяване, което може да бъде изкривено значително от стенодопирен тромб.
Вентрикуларната биопсия, получена или от дясната, или от лявата камера, се оказа полезна в определени случаи, за да се установи дали е налице ендокардна или миокардна болест. Натрупването на опит в тази техника показва висок диагностичен добив при заболявания, които могат да представляват рестриктивна хемодинамика, когато неинвазивните изследвания не са успели да установят ясна диагноза.
Амилоидозата демонстрира ябълковозелено двулъчеппречупване, оцветена с Конго червено, когато се гледа под поляризиращ микроскоп. Финоиглената аспирация на коремните мазнини е по-лесна и безопасна за изпълнение от биопсията на миокарда за определяне на амилоидозата. Потвърждаването на диагнозата на амилоидоза на първична или амилоидна лека верига изисква търсене на дискразия на плазмените клетки.
Чернодробната биопсия се извършва за диагностициране на хемохроматоза.
Лечение
Друга рестриктивна кардиомиопатия няма специфично лечение. Въпреки това, терапиите, насочени към отделни причини са доказани като ефективни. Примерите за това включват кортикостероиди за саркоидоза и ендокардит на Льофлер, ендокардиектомия за ендомиокардна фиброза и ендокардит на Льофлер, флеботомия и хелация за хемохроматоза и химиотерапия за амилоидоза. Доказано е, че фамилната амилоидоза реагира на нови терапии, като РНК интерференция или молекули, заглушаващи ген, насочени към анормално производство на протеини. Будезонид е проучен като потенциално ефективно противовъзпалително средство с по-малко странични ефекти, отколкото други перорални терапии с кортикостероиди.
Целта на лечението при друга рестриктивна кардиомиопатия е намаляване на симптомите чрез намаляване на повишеното налягане на пълнене без значително намаляване на сърдечния пулс. Бета блокерите и кардиоселективните блокери на калциевите канали (верапамил, дилтиазем) могат да бъдат от полза чрез увеличаване на времето за запълване на лявата камера, подобряване на камерната релаксация и намаляване на компенсаторната симпатикова стимулация. Освен това диуретиците с ниска и средна доза намаляват предварителното натоварване и могат да осигурят симптоматично облекчение. Трябва да се прилагат малки начални дози за предотвратяване на хипотония, тъй като пациентите често са изключително чувствителни към промени в обема на лявата камера. Може да са необходими по-високи дози, ако нивото на серумния албумин е ниско вторично спрямо съпътстващия нефротичен синдром.
Ангиотензин-конвертиращите ензимни инхибитори и ангиотензин II инхибиторите (блокери на ангиотензин II рецепторите) се понасят слабо при пациенти с амилоидоза. Дори малките дози могат да доведат до дълбока хипотония, която вероятно е вторична за автономна невропатия. Не е доказано, че бета блокери и блокерите на калциевите канали подобряват ежедневните симптоми или благоприятно променят естествената история при пациенти с диастолна сърдечна недостатъчност.
Пациентите с анамнеза за предсърдно мъждене трябва да бъдат антикоагулирани и сърдечната честота трябва да бъде адекватно контролирана. Предсърдното свиване действа за повишаване на ефективността на камерното пълнене и изхвърляне. По този начин, ако бъде отстранен, съществуващата диастолна дисфункция може да се влоши. По същия начин, бързата камерна реакция може допълнително да компрометира диастолното запълване, създавайки криза. Следователно поддържането на синусов ритъм е важно и често се използват лекарства като амиодарон и бета-блокери.
Дигоксин трябва да се използва с повишено внимание, тъй като е потенциално аритмогенен, особено при пациенти с амилоидоза.
Антиплазмената клетъчна терапия с мелфалан може да забави прогреса на системната амилоидоза, като спре производството на парапротеина, отговорен за образуването на амилоид. Прогнозата на пациенти с първична системна амилоидоза остава лоша, като средната преживяемост е приблизително 2 години, въпреки интервенцията с алкилираща химиотерапия в избрани случаи. В специфични случаи химиотерапията има драматични ползи с подобрение на системните и сърдечните прояви.
Хелатотерапията или терапевтичната флеботомия е ефективна при пациенти с хемохроматоза за намаляване на желязното натоварване.
Пациентите с рестриктивна кардиомиопатия могат да имат фиброза на синоатриалните и атриовентрикуларните възли, които водят до пълен сърдечен блок и поради това се нуждаят от постоянен пейсмейкър. Ако се опита опит за кардиоверсия за лечение на предсърдно мъждене, особено при пациенти с амилоидоза, анормалният синусов възел може да се провали като ефективен пейсмейкър. Пациентите с дисфункция на синусовия възел и/или заболяване с напреднала проводимост също изискват лечение с имплантация на пейсмейкър.
Терапията за сърдечна трансплантация или камерна механична подкрепа (лявокамерно подпомагащо устройство) може да се обмисли при пациенти с рефрактерни симптоми, които имат идиопатична или фамилна рестриктивна кардиомиопатия и амилоидоза.
Симптоми и признаци при Друга рестриктивна кардиомиопатия МКБ I42.5
- Гадене
- Умора
- Усещане за отпадналост
- Недостиг на въздух (диспнея)
- Загуба на апетит
- Усещане за тежест, пълнота и подуване на корема
Лечение на Друга рестриктивна кардиомиопатия МКБ I42.5
Изследвания и тестове при Друга рестриктивна кардиомиопатия МКБ I42.5
Библиография
https://www.ncbi.nlm.nih.gov/books/NBK537234/
https://emedicine.medscape.com/article/153062-treatment#d13
https://en.wikipedia.org/wiki/Restrictive_cardiomyopathy
https://medlineplus.gov/ency/article/000189.htm
Коментари към Друга рестриктивна кардиомиопатия МКБ I42.5