Клинична патология на скарлатина
Скарлатината е синдром, характеризиращ се с ексудативен фарингит, треска и яркочервен екзантем. Причинява се от стрептококови пирогенни екзотоксини, произведени от стрептококи от група А. Скарлатина може да последва стрептококови инфекции на рани или изгаряния, както и инфекции на горните дихателни пътища. Съобщава се за огнища, причинени от храна. Повтарянето на състоянието се разпознава, може би поради по-новата вирулентност на стрептококовите бактерии.
Не е ясно кога за първи път е записано описание на това заболяване. Хипократ, пишещ около 400 години пр.н.е., Описва състоянието на човек със зачервена кожа и треска. Първото описание на болестта в медицинската литература се появява в книга от 1553 година от сицилианския анатомист и лекар Джовани Филипо Инграсия, където той го нарича розалия. Преработена е от Йохан Вайер по време на епидемия в Долна Германия между 1564 и 1565 година. Той го нарече скарлатина ангиноза. Първото недвусмислено описание на скарлатината се появи в книга на Joannes Coyttarus, която е публикувана през 1578 година в Париж. Даниел Сенърт от Витенберг описва класическата „скарлатинална десквамация“ през 1572 година и също така е първият, който описва ранния артрит, ваксина и асцита, свързани с болестта.
През 1675 година терминът, който обикновено се използва за обозначаване на скарлатина, е написан от Томас Сиденхам, английски лекар. През 1924 година е разработен антитоксин за скарлатина.
Епидемиология
Около 10% от населението е боледувало от стрептококов фарингит от група А. От тази група около 10% след това развиват скарлатина. През миналия век броят на случаите на скарлатина остава висок, като забележимото намаляване на смъртността на случаите е вторично от широкото използване на антибиотици. Предаването обикновено става чрез дихателни частици във въздуха, които могат да бъдат разпространени от заразени пациенти и асимптоматични носители.
Коефициентът на инфекция се увеличава при пренаселеност (например училища, институционални условия) и достига своя пик през късна есен, зима и пролет в умерена среда. Имунитетът, който е специфичен за типа, може да бъде предизвикан от състояние на преносител или явна инфекция. В зряла възраст честотата намалява значително, тъй като имунитетът се развива към най-разпространените серотипове.
Скарлатина се среща предимно при деца на възраст 5-15 години, въпреки че може да се появи и при по-големи деца и възрастни. Не е рядкост при деца на възраст 3 години или по-малки. По времето, когато децата навършат 10 години, 80% са разработили защитни антитела през целия живот срещу стрептококови пирогенни екзотоксини, които предотвратяват бъдещо проявление на болестта. Скарлатината е рядка при деца на възраст под 1 година поради наличието на майчини антитела за антиекзотоксин при майката и липсата на предварителна сенсибилизация.
Проучване предполага, че предшестващата стрептококова инфекция може да увеличи вероятността децата да развият определени невропсихични разстройства, включително синдром на Турет, дефицит на вниманието/хиперактивност и депресивно разстройство. Мъжете и жените са засегнати еднакво. Не се съобщава за расова или етническа склонност за стрептококова инфекция от група А.
Етиология
Скарлатината е стрептококова болест. Стрептококите са грам-положителни коки, които растат във вериги. Те се класифицират по способността им да произвеждат зона на хемолиза върху кръвен агар и по различия в компонентите на клетъчната стена на въглехидратите. Те могат да бъдат алфа-хемолитични (частична хемолиза), бета-хемолитични (пълна хемолиза) или гама-хемолитични (без хемолиза).
Стрептококите от група А са нормални обитатели на назофаринкса. Те могат да причинят фарингит, кожни инфекции (включително еризипелна пиодермия и целулит), пневмония, бактериемия и лимфаденит.
Повечето стрептококи отделят хемолизиращи ензими и токсини. Еритрогенните токсини, произвеждани от бета-хемолитични стрептококи от група А, са причината за обрива на скарлатина. Токсинът, произвеждащ еритема, е открит от Дик през 1924 година. Скарлатина обикновено се свързва с фарингит, обаче в редки случаи следват стрептококови инфекции на други места.
Организмът е в състояние да преживее крайни температури и влажност, което позволява разпространение от фомити. Географското разпространение на кожните инфекции има тенденция да благоприятства по-топъл или тропически климат и се среща главно през лятото или началото на есента при умерен климат.
Инкубационният период за скарлатина варира от 12 часа до 7 дни. Пациентите са заразни по време на острото заболяване и по време на субклиничната фаза.
Патогенеза
Както подсказва името „скарлатина“, еритематозния обрив се свързва с фебрилно заболяване. Циркулиращият токсин, произведен от бета-хемолитични стрептококи от група А и често наричан еритемогенен или еритрогенен токсин. Той причинява патогномоничен обрив като следствие от локалното производство на възпалителни медиатори и промяна на кожната среда на цитокини. Това води до оскъден възпалителен отговор и дилатация на кръвоносните съдове, което води до характерния ален цвят на обрива.
Установени са стрептококови пирогенни екзотоксини А, В и С. Щамовете от стрептокок от група А, които причиняват скарлатина, се нуждаят от специфични бактериофаги, за да има производство на пирогенен екзотоксин. По-специално бактериофагът Т12 е отговорен за производството на стрептококов пирогенен екзотоксини А. Последният е този, който най-често се свързва със случаи на скарлатина, които са усложнени от имунно медиираните последствия, остра ревматична треска и постстрептококов гломерулонефрит.
Тези токсини са известни също като "суперантигени", защото те са в състояние да предизвикат обширен имунен отговор в организма чрез активиране на някои от основните клетки, отговорни за имунната система на лицата. Тялото реагира на тези токсини, като изработва антитела към тези специфични токсини. Тези антитела обаче не защитават напълно човека от бъдещи стрептококови инфекции от група А, тъй като има 12 възможни пирогенни екзотоксини.
Обикновено местата на репликация на бета-хемолитичния стрептокок от група А при скарлатина са тонзилите и фаринкса. Клинично неразличима скарлатина може да последва стрептококова инфекция на кожата и меките тъкани, хирургически рани (хирургична скарлатина) или матката (пуерперална скарлатина).
Клинична картина
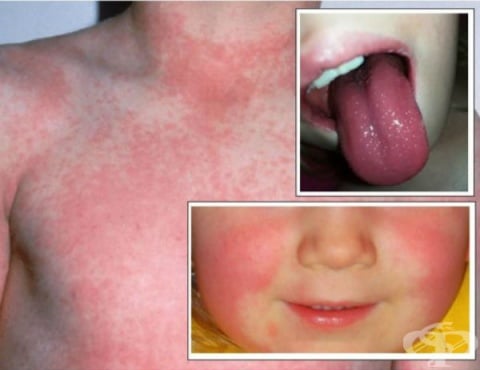
Кожната ерупция при клинична патология на скарлатина придружава стрептококова инфекция на друго анатомично място, обикновено тонзилофаринкса. Заболяването обикновено има 1-4-дневен инкубационен период. Появата му има тенденция да бъде рязка, обикновено се предвещава от внезапна поява на треска, свързана с болки в гърлото, главоболие, втрисане, гадене, миалгии и неразположение. Малките деца могат да се появят и с повръщане, коремна болка и припадък. Характерният обрив се появява 12-48 часа след появата на треска, първо на шията, а след това се простира до торса и крайниците.
Типични симптоми на стрептококов фарингит са:
- болки в гърлото, болезнено преглъщане
- треска - обикновено над 39°C
- умора
- уголемени и зачервени сливици с наличие на жълт или бял ексудат (това обикновено е ексудативен фарингит)
- уголемени и нежни лимфни възли обикновено разположени в предната част на шията
Следните симптоми обикновено отсъстват: кашлица, дрезгавост, хрема, диария и конюнктивит. Тяхното присъствие показва, че е по-вероятно вирусна инфекция.
Обривът започва 1-2 дни след появата на симптоми, причинени от стрептофарингит (болки в гърлото, треска, умора). Този характерен обрив е обозначен като "скарлатиноформен" и се проявява като дифузно зачервяване на кожата с малки папули или подутини, която прилича на настръхнала - “гъша кожа”. Възможно е кожата да бъде сърбяща, но няма да е болезнена. Обривът обикновено започва в областта на шията и горната част на гръдния кош, по слабините и сгъвните повърхности на крайниците и впоследствие се разпространяват по гърдите, корема и шията. Дланите, ходилата и лицето обикновено оставят незасегнати. Лицето обаче обикновено е зачервено, най-вече по бузите, с пръстен от бледност около устата. След като обривът се разпространи, той става по-силно изразен в гънки по кожата, като кожните гънки в ингвиналните и аксиларните области на тялото. Също така в тези области е възможно да има линии на Pastia, които са петехии, подредени в линеен шаблон. В рамките на 1 седмица от началото обривът започва да избледнява, последван от по-дълъг процес на десквамация или отделяне на външния слой на кожата, който продължава няколко седмици. Процесът на десквамация обикновено започва от лицето и напредва надолу по тялото.
Патологични характеристики
Микроскопичните находки при клинична патология на скарлатина са неспецифични и имат вид, подобен на този при други екзантемни ерупции. Наличен е рядък неутрофилен периваскуларен инфилтрат с леко количество спонгиоза в епидермиса. Възможно е да има лека паракератоза, която вероятно корелира с текстурата на кожата. Спонгиозата и паракератозата са по-забележими по време на стадия на десквамация. Увеличените капиляри и лимфната дилатация перифоликулярно, както и наличието на дермален кръвоизлив и оток лесно се откриват.
Продукти свързани със СТАТИЯТА
ТЕСТ ЗА СКАРЛАТИНА * 1 VITROSENS
БЪРЗ ТЕСТ ЗА СТРЕПТОКОКИ (СКАРЛАТИНА) ГРУПА А * 1 ADVENT LIFE
Библиография
https://en.wikipedia.org/wiki/Scarlet_fever#History
https://emedicine.medscape.com/article/1053253-workup#c7
https://www.ncbi.nlm.nih.gov/books/NBK507889/
http://www.histopathology-india.net/scarlet_fever.htm
https://www.webmd.com/a-to-z-guides/understanding-scarlet-fever-basics
СТАТИЯТА е свързана към
- Клинична патология
- Клинична патология на инфекциозни болести
- Скарлатина
- Ягодов, малинов език със или без бели налепи
- Коча трева, котешка трева, бабица, мачо биле
- Хранене при скарлатина
- Разликата между биполярното разстройство Тип 1 и Тип 2
- Дренаж на абсцес
- Скарлатината съществува в Южна Америка преди Колумб
- Джел, Самодивски чемшир, Остролист, Остролистен джел, Илекс
- Петнисти обривни елементи
- Прещип, Улекс


Коментари към Клинична патология на скарлатина