Атопичен дерматит МКБ L20
› Причини
› Иницииращи фактори (тригери)
› Симптоми
› Диагноза
› Лечение
Какво представлява атопичният дерматит?
Атопичният дерматит, известен още като атопична екзема, IgE дерматит, невродерматит, ендогенна екзема, инфантилна екзема, е вид дерматит, който представлява остро, подостро или хронично, възпалително, рецидивиращо, неконтагиозно и сърбящо разстройство на кожата.
Заболяването се появява при лица с фамилна и лична атопична обремененост, като протича с характерни морфологични промени. Понятието "атопия" се дефинира като фамилна склонност към развитие на алергични заболявания. Атопичният дерматит е най-честото кожно заболяване в детската възраст.
Обикновено атопичният дерматит започва в ранна детска възраст. При 60% от пациентите началото на заболяването е през първите 2 месеца от живота или първите години, при 30% - на 5-годишна възраст, а 10% развиват заболяването между 6- и 20-годишна възраст. Рядко атопичният дерматит се появява при възрастни индивиди. Болестта може да възникне при хора от всички раси. В световен мащаб между 10-20% от децата са с атопичен дерматит. Около 1-3% от възрастните страдат от заболяването.
Рискови фактори
Атопичният дерматит е с много по-голяма честота днес, отколкото преди 30 години. Не е известна причината, но се знае, че някои деца имат по-голям риск от развитие на атопичен дерматит. Следните фактори увеличават риска от развитие на атопичен дерматит при детето:
- Фамилна анамнеза за атопичен дерматит, астма или сенна хрема - фамилна анамнеза за тези заболявания остава най-сериозният рисков фактор. Ако един или двамата родители са с атопичен дерматит или алергично състояние, е много по-вероятно детето да получи атопичен дерматит. Някои деца страдат едновременно от трите заболявания. Астмата и сенна хремата обикновено се появяват преди 30-годишна възраст. Хората често имат астма и сенна хрема за цял живот. Около половината (50%) от хората с тежък атопичен дерматит (засяга голяма част от тялото или е с тежка симптоматика) получават астма и около две трети (66%) получават сенна хрема.
- Местоживеене на детето - изглежда, че местоживеене в развита държава, град (особено с по-високи нива на замърсяване) или студен климат увеличава риска. Например, ямайски деца, които живеят в Лондон, са с два пъти по-голяма вероятност да развият атопичен дерматит, отколкото тези, които живеят в Ямайка.
- Възраст на майката при раждане на детето - когато майката ражда детето в по-късна детеродна възраст, то е по-вероятно да развие атопичен дерматит.
- Социален клас - изглежда, че атопичният дерматит е по-често срещано заболяване при по-високите социални класи.
Причини
Причината за появата на атопичен дерматит е неизвестна, въпреки че има някои доказателства за генетични фактори, както и някои доказателства, че израстването в санитарна среда насърчава развитието на заболяването.
Много хора с атопичен дерматит имат фамилна анамнеза за атопия. Атопията е алергична реакция с незабавно начало, като астма, хранителни алергии, атопичен дерматит или сенна хрема.
През 2006 г. е установено, че мутации в гена за производство на филагрин силно увеличават риска за развитие на атопичен дерматит. Филагринът е протеин, който играе важна роля в запазването на водата в роговия слой. Хората с мутации, засягащи гена за производство на филагрин, често имат суха кожа.
Според хигиенната хипотеза, когато децата за изложени на алергени от околната среда в по-ранна възраст, тяхната имунна система е по-вероятно да ги толерира, докато деца, отгледани в модерна "санитарна" околна среда, са с по-малка вероятност да бъдат изложени на тези алергени в ранна възраст, а когато те са експонирани, развиват алергии. Налице е известна подкрепа за тази хипотеза по отношение на атопичния дерматит.
Въпреки последните постижения в проучванията на генетиката на атопичния дерматит, патофизиологията остава слабо дефинирана. Две основни хипотези са предложени по отношение на развитието на възпалението, което води до атопична екзема. Първата хипотеза предполага първична имунна дисфункция, водеща до IgE сенсибилизация и вторично нарушение на епителната бариера. Втората хипотеза предлага първичен дефект в епителната бариера, водещ до вторична имунна дисрегулация и възпаление.
При здрави индивиди съществува баланс между важните подгрупи на Т-клетките (например Th1, Th2, Th17). Хипотезата за първичната имунна дисфункция се позовава на дисбаланс в подгрупите на Т-клетките с преобладаване на Th2 клетки. Това води до производството на Th2 цитокини като интерлевкин (IL)-4, IL-5 и IL-13, което причинява увеличаване на IgE от плазмените клетки и намалени нива на интерферон-гама. По-късно, при лица с хроничен атопичен дерматит преобладават Th1 клетките.
Съвсем наскоро е открито повишение на Th17 клетки при пациенти с остър атопичен дерматит. Въпреки че атопичният дерматит се счита предимно за Th2-медиирано заболяване, точното участие на Th1 и Th17 клетъчните отговори остава да бъде напълно определено. В допълнение към ролята на Т- и В-клетките при атопичния дерматит, в патогенезата на болестта са замесени също така други вродени имунни клетки, включително базофили, еозинофили и мастоцити.
Хипотезата за дисфункцията на епидермалната бариера предполага, че пациенти с атопичен дерматит развиват заболяването като резултат от дефекти на кожната бариера, които позволяват навлизането на антигени, което води до производство на възпалителни цитокини. Някои учени поставят въпроса дали такива антигени могат да се абсорбират от червата (например от храна) и / или от белите дробове (например от домашен прах). Известно е, че ксерозата и ихтиозата са асоциирани признаци при много пациенти с атопичен дерматит. Клинично, 37-50% от хората с ихтиоза вулгарис имат атопично заболяване и до 37% от хората с атопичен дерматит имат клинични манифестации на ихтиоза вулгарис. Мутации в гена, кодиращ филагрин, ключов протеин на епидермалната бариера, причиняват ихтиоза вулгарис и са най-неоспоримо известните генетични рискови фактори за развитието на атопичен дерматит.
В действителност, мутациите, засягащи филагрина, са свързани с ранно начало на атопичния дерматит и със заболяване на дихателните пътища в условията на атопичен дерматит. Механизъм, чрез който филагриновите дефекти могат да повлияят възпалението, е чрез отделяне на група епителни цитокини, включително тимусен стромален лимфопоетин (TSLP), IL-25 и IL-33. Всички тези цитокини са мощни стимулатори на Th2 цитокинни отговори. Въпреки че филагринът е тясно свързан с атопичния дерматит, мутации се срещат само при 30% от пациентите в Европа, което навежда на въпроса дали други генетични варианти могат също да бъдат отговорни за някои от откритията в патогенезата на атопичния дерматит.
При атопичния дерматит се увеличава трансдермалната загуба на вода. Дали първична имунна дисрегулация причинява вторично увреждане на епителната бариера или първично увреждане на епителната бариера причинява вторично нарушение на имунната регулация, което води до заболяването, остава неизвестно. Въпреки това, предвид факта, че филагринът е от решаващо значение за епителната цялост, сега се счита, че загубата на филагринова функция води до увеличено трансдермално проникване на алергени от околната среда, увеличавайки възпалението и чувствителността и потенциално водещо до атопична изява.
Иницииращи фактори (тригери)
Задействащите фактори (тригери) на заболяването, които могат да обострят или влошат атопичния дерматит, включват:
- Инхалация - вдишване на на специфични аероалергени, особено полени и акари.
- Микробни агенти - екзотоксини на Staphylococcus aureus могат да действат като суперантигени и да стимулират активирането на T клетките и макрофагите.
- Автоалергени - серумът на пациентите с атопичен дерматит съдържа IgE антитела, насочени към човешки протеини. Отделянето на тези автоалергени от увредена тъкан може да предизвика IgE или Т-клетъчни отговори, което предполага алергично възпаление от ендогенни антигени.
- Храни - много бебета и деца получават остри фази на заболяването от яйца, мляко, фъстъци, соя, риба и пшеница.
- Нарушение на кожната бариера - намаление на кожната бариерна функция, свързана с нарушена продукция на филагрин, и увеличена трансепидермална загуба на вода от често къпане и миене на ръцете. Дехидратацията е важен обострящ фактор.
- Инфекции - S. aureus почти винаги присъства при тежки случаи на атопичен дерматит. Също така може да има наличие на група А стрептококи, а рядко на гъбички (дерматофитози, кандидоза).
- Сезон - при умерен климат атопичният дерматит обикновено се подобрява през лятото, а се обостря през зимата.
- Облекло - сърбежът се обостря след събличане на дрехи. Вълната е важен обострящ фактор.
- Емоционален стрес - причинен от заболяването или е обострящ фактор за остра фаза на болестта.
Симптоми
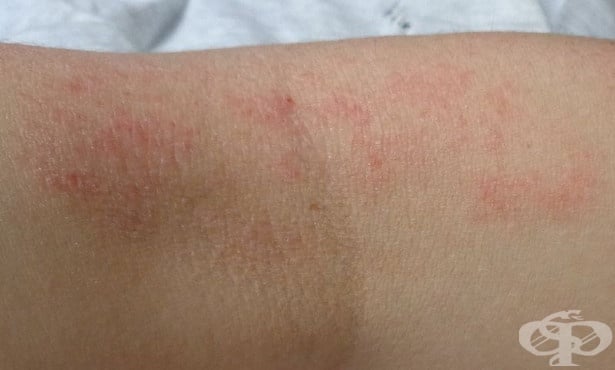
Съществуват доста вариации в появата и изявата на атопичната екзема сред отделните индивиди. От време на време повечето хора имат остри кризи с възпалени, червени, секретиращи петна, понякога с мехури. Между острите фази кожата може да изглежда нормална или да има наличие на хронична екзема със сухи, задебелени и сърбящи области.
Изображение: Madhero88, CC BY-SA 3.0, via Wikimedia Commons
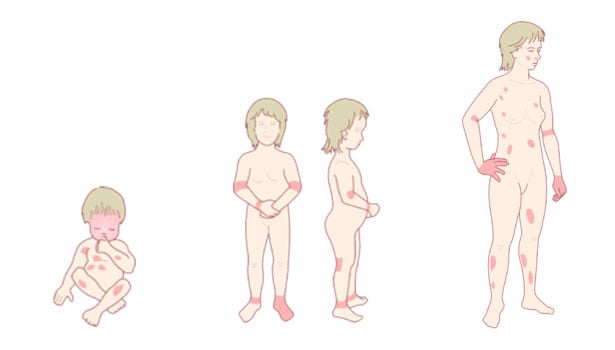
Атопичният дерматит изглежда различно при бебета, деца и възрастни. Има основни модели на разпространение на екземата върху тялото в зависимост от възрастта на засегнатото лице.
Атопичен дерматит при бебета
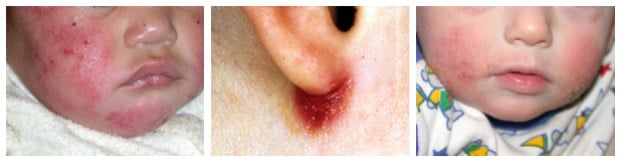
Изображения: dermnetnz.org
- Атопичният дерматит обикновено се забелязва веднага след раждането или се появява на 2-3-месечна възраст. Ксероза настъпва рано и често засяга цялото тяло, като областта на пелените обикновено е пощадена поради влажността на това място.
- Най-ранните лезии засягат гънките (антекубитални и задколенни) с еритема и ексудат. През следващите няколко седмици лезиите обикновено се локализират на бузите, челото и скалпа, и екстензорите на долните крайници. Въпреки това, те могат да се появят на всяко място на тялото, обикновено незасягащи областта на пелените и носа. Лезиите представляват лошо ограничени, еритематозни, лющещи се и с крусти петна и плаки.
- Лихенификация рядко се вижда в тази най-ранна възраст.
- Може да се наблюдава триене в спално бельо, килими и други предмети с цел облекчаване на сърбежа. Възможни са проблеми със съня.
- Кожни инфекции могат да се развият, дължащи се на триенето и надраскването.
- Бебета под 1-годишна възраст често имат широко разпространена екзема.
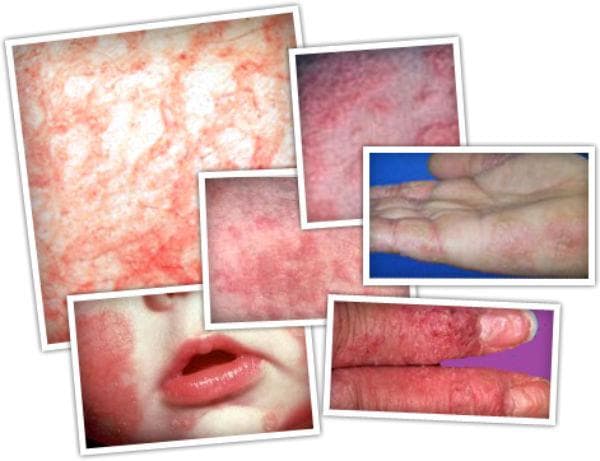
Атопичен дерматит при деца
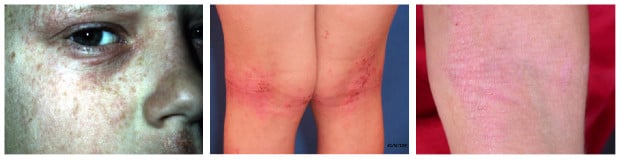
Изображения: dermnetnz.org
- Ксерозата често е генерализирана. Кожата е лющеща се и груба.
- Лихенификацията е характеристика на атопичния дерматит през детството. Това означава многократно триене на кожата и се наблюдава най-вече над гънките, костните издатини и челото.
- Лезиите са екзематозни и ексудативни. Често срещано е наличие на бледност на лицето, а зачервяване и лющене - около очите. Гънки на Dennie-Morgan (т.е. увеличени гънки под окото) често се наблюдават. Флексорните гънки, особено антекубиталните и задколенните, глутеалните гънки, често са засегнати. Други чести места за поява на обрива са врата, китките, глезените. Екземата може да засегне и гениталиите.
- Екскориациите и крустите са често срещани. Образуването на крусти при атопичния дерматит не трябва да се греши с инфекция, тъй като и двете могат да се проявят със секретиране и корички.
Атопичен дерматит при възрастни
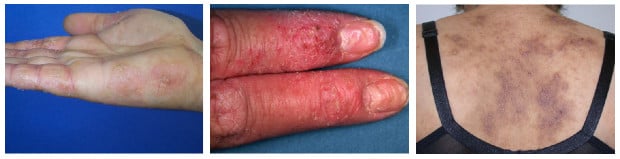
Изображения: dermnetnz.org
- Рядко се среща при възрастни. Повечето хора (90%) получават атопичен дерматит, преди да навършат 5 години. Около половината (50%) от хората, които страдат от атопичен дерматит през детството, продължават да имат леки признаци и симптоми на заболяването като възрастни.
- Възрастните, които имат атопична екзема, могат да имат различни модели на клинична манифестация.
- Лезиите стават по-дифузни, обхващащи голяма част от тялото, с основен фон на еритема. Лицето често е засегнато, като кожата е суха и лющеща се. Ксерозата е ясно откроена.
- Често възрастните имат персистираща локализирана екзема, вероятно ограничена до ръцете, клепачите, флексорите, зърната или всички тези области.
- Лихенификация може да присъства.
- Кафяв макулозен пръстен около врата е типична изява, но невинаги присъства. Той представлява локализирано отлагане на амилоид.
- Сърбежът е непрекъснат.
- Заболяването води до кожни инфекции, особено повтарящи се стафилококови инфекции.
- Атопичната екзема е основен фактор, допринасящ за професионален иритативен контактен дерматит. Той най-често засяга ръце, които често са изложени на вода, детергенти и / или разтворители.
Усложнения
Усложненията на атопичния дерматит включват вторична инфекция със S. aureus или herpes simplex. Рядко могат да се развият кератоконус, катаракта и кератоконюнктивит с вторична херпесна инфекция и язви по роговицата.
Диагноза
До изготвянето от Hanifin и Rajka на диагностични критерии за диагностика на атопичния дерматит през 1980 г., не са били достъпни стандартизирани методи за поставяне на диагноза. Оттогава редица други експерти са разработили различни критерии, подходящи за тяхната среда и вариращи с възрастта. Оригиналните критериите на Hanifin и Rajka са били променени много пъти. Усилията за разработване на практически клинични критерии не са били успешни, а наличните не са подходящи за всички географски области и възрастови групи. Липсата на добър химически маркер за диагностициране на болестта е огромна пречка за изследването на атопичния дерматит.
Съвкупността от критерии, които обикновено се използват за диагностика на атопичния дерматит, включват:
- Сърбеж
- Екзематозни промени, които варират в зависимост от възрастта
- Хроничен и рецидивиращ ход на заболяването
- Ранна възраст на започване на заболяването
- Атопия (IgE реактивност)
- Ксероза
- Лична анамнеза за астма или сенна хрема, или анамнеза за атопични заболявания при първа степен роднини на пациенти, по-малки от 4-годишна възраст
- Начало на заболяването преди 2-годишна възраст (не се използва, ако детето е по-голямо)
Лабораторно изследване при диагностицирането рядко не е необходимо. Вземане на материал чрез тампон от заразената кожа може да помогне с изолиране на специфичен организъм и антибиотична чувствителност.
Понякога могат да се извършат алергологични тестове - кожен patch тест. Поставят се малки количества алергени върху кожата на пациента, като след определени часове се отчитат резултатите. Изследванията показват, че някои алергени могат да влошат атопичния дерматит.
Биопсията показва остър, подостър или хроничен дерматит, но не се установяват специфични констатации.
Точното поставяне на диагнозата атопичен дерматит зависи и от изключване на състояния, като краста, алергичен контактен дерматит, иритативен контактен дерматит, себореен дерматит, кожен лимфом, ихтиоза, псориазис, имунна недостатъчност, хроничен лишей симплекс, псориазис.
Лечение
Не е известен лек за атопичния дерматит, но лечението може да контролира заболяването и да намали тежестта и честотата на обострянията. Лечението е важно, тъй като:
- предотвратява влошаването на атопичния дерматит
- успокоява кожата, облекчавайки болката и сърбежа
- намалява емоционалния стрес
- предотвратява инфекции
- възпрепятства удебеляването на кожата - задебелената кожа често сърби през цялото време, дори когато пациентът не е в остра фаза
Планът за лечение често включва медикаменти, грижа за кожата, както и промени в начина на живот. Грижата за кожата и промените в начина на живот могат да помогнат за предотвратяване на обострянията. Медикаменти и други терапия се предписват с цел контролиране на сърбежа, намаляване на възпалението на кожата (зачервяване и подуване), премахване на инфекцията, отстраняване на лющещите се лезии, намаляване на образуването на нови лезии.
Лечението на атопичния дерматит може да изисква много месеци и евентуално години и включва:
- намаляване на излагането на задействащи фактори (когато е възможно)
- редовна употреба на емолиенти и овлажнители
- предимно локални кортикостероиди
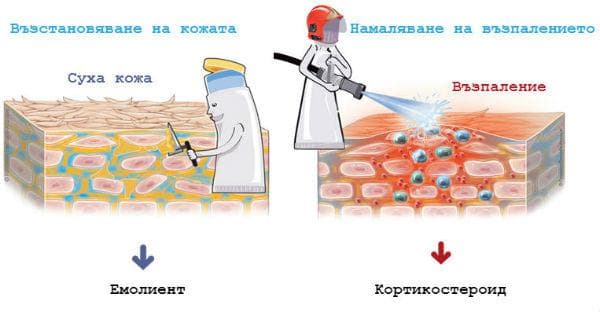
В някои случаи лечението може също така да включва един или повече от следните препарати:
- локални калциневринови инхибитори
- антибиотици
- антихистамини
- фототерапия
- перорални кортикостероиди
- имуносупресивен агент - при продължителна и тежка екзема
Изследвания са установили, че когато атопичен дерматит се развива при бебе или малко дете, с течение на времето състоянието на пациента се подобрява. При някои деца заболяването изчезва напълно на 2-годишна възраст.
Около половината от децата с атопичен дерматит ще имат заболяването и като възрастни. Добрата новина е, че атопичната екзема става по-лека с увеличаване на възрастта. 30 до 50% от пациентите развиват астма и / или сенна хрема.
Няма начин да се разбере дали атопичният дерматит ще изчезне или ще бъде заболяване за цял живот. Това прави лечението много важно, тъй като може да възпрепятства влошаването на заболяването. Освен това лечението помага и за облекчаване на дискомфорта.
Заглавно изображение: AfroBrazilian / CC BY-SA, via Wikimedia Commons
Видове Атопичен дерматит МКБ L20
Симптоми и признаци при Атопичен дерматит МКБ L20
ВсичкиЛечение на Атопичен дерматит МКБ L20
- Антибиотици
- Антихистамини
- Биофийдбек терапия
- Витамин D добавка - симптоми при недостиг, ползи, дозировка
- Имуносупресивни лекарства
- Кортикостероиди
Изследвания и тестове при Атопичен дерматит МКБ L20
Продукти свързани със ЗАБОЛЯВАНЕТО
АРТЕМИЗИНИН капсули * 90
ДЕКСЕМ РИПЕЪР КРЕМ 60 г
ЛИЗАСКИН АТОЛИС ПОЧИСТВАЩ ИЗМИВЕН ГЕЛ ПРИ СУХА И АТОПИЧНА КОЖА 200 мл
ЛА РОШ ЛИПИКАР ХЕРАНД ЛЕЧЕБЕН КРЕМ ЗА РЪЦЕ 50 мл.
БИОДЕРМА АТОДЕРМ ИНТЕНЗИВЕН ЕМОЛИЕНТ ЗА АТОПИЧНА КОЖА 75 мл
ГЕНЕРОФИТ БИЛКОВ КРЕМ 35 мл ПАШКУЛЕВ
ЛИНОЛА ФЕТ крем 50 г
ЦИНКОВ КРЕМ 18 г СОФАРМА
ДИПРОЗОН унгвент 15 г SCHERING PLOUGH
ТОПИАЛИЗЕ КРЕМ ЕМОЛИЕНТ ЗА МНОГО СУХА И АТОПИЧНА КОЖА 200 мл. SVR
АДВАНТАН унгвент 0.1% 30 г BAYER
ЛОРИНДЕН N крем 15 г
ЗАБОЛЯВАНЕТО е свързано към
- КП № 95 ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ОСТРОВЪЗНИКНАЛИ И ТЕЖКОПРОТИЧАЩИ ЕРИТРОДЕРМИИ С ГЕНЕРАЛИЗИТАН ЕКЗАНТЕМ
- Алтернативни средства за лечение на атопичен дерматит
- Конопеното олио може да лекува атопичен дерматит
- Сферична бактерия по кожата е причина за сърбежа при атопичен дерматит
- Българи създадоха дрехи за бебета с атопичен дерматит
- Заменете климатиците с парно и морето с планина при атопичен дерматит









Коментари към Атопичен дерматит МКБ L20