Бронхи и бял дроб МКБ D14.3
В това МКБ D14.3 Бронхи и бял дроб се разглеждат доброкачествените новообразувания на основните структури на дихателната система — бронхите и белите дробове.
Доброкачествени новообразувания на трахеобронхиалното дърво
Доброкачествените тумори на трахеобронхиалното дърво са доста редки, съставляват по-малко от 10% от всички неоплазми на дихателните пътища и около 1.9% от всички тумори, като почти винаги възникват от мезенхимната тъкан.
Тези новообразувания обикновено са добре демаркирани (разграничени от околните тъкани), кръгли и с диаметър, по-малък от 2 см.
Тъй като тези тумори се развиват в субмукозата (подлигавичния слой), покривният епител обикновено е интактен (незасегнат), поради което лезиите, разположени в лумена (просвета) на дихателните пътища, имат гладка повърхност.
За разлика от злокачествените, доброкачествените новообразувания нарастват бавно, с появата на симптоми, характерни за бронхиална обструкция (запушване).
Доброкачествените лезии на трахеята често остават неразпознати в продължение на месеци или години. В резултат на това пациентите с такива тумори биват подложени на продължително лечение, насочено към обструктивно белодробно заболяване или астма.
Клинична картина
Най-честите симптоми при доброкачествените тумори на трахеобронхиалното дърво са задух, хриптене (свирене на гърдите) и стридор, като те са резултат от обструкцията (запушването) на дихателните пътища.
Въпреки това, засегнатите пациенти най-често са асимптомни, като клиничните прояви започват, когато 50%-75% от диаметъра на дихателните пътища бъде зает (запушен).
Това е и причината в някои случаи доброкачествен тумор на трахеята да остане незабелязан в продължение на месеци или дори години.
Ранното диагностициране на тези доброкачествени лезии позволява провеждането на консервативно лечение и отлични резултати.
В повечето случаи диагностицирането на доброкачествените лезии на трахеята при рутинни рентгенографии на гръдния кош е трудно.
Клиничните и рентгенологичните характеристики на тези тумори често са неразличими от тези на злокачествените тумори.
Рентгенографските характеристики често са неспецифични и включват:
При изследване с компютърен томограф (КТ) рядко се установяват данни за доброкачествени тумори на трахеобронхиалното дърво.
В литературата са описани само няколко случая на доброкачествени лезии на трахеобронхиалното дърво, открити с помощта на КТ.
В тези случаи скенерът визуализира тумора, като показва неговите размери и граници — данни, които ще са полезни при планиране за хирургично лечение.
При по-голямата част от докладваните случаи КТ показва туморни маси, ограничени в трахеобронхиалния лумен (просвет), без да са налице данни са инвазия (навлиза) в съседните структури.
Данните от компютърната томография подпомагат окончателната диагноза при тумори на мастната тъкан, развиващи се в лумена на трахеобронхиалното дърво, тъй като КТ има голяма чувствителност и специфичност при откриването на образувания на мастната тъкан.
Най-често срещаните тумори на трахеобронхиалните пътища са:
Хамартом
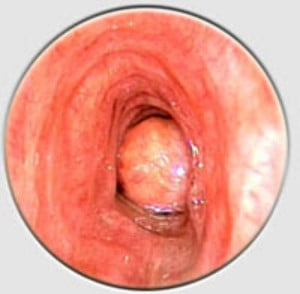 Хамартомите се развиват в резултат на анормалното развитие на тъканни елементи или в резултат на изменения в структурата на тъкан, която нормално изгражда даден орган.
Хамартомите се развиват в резултат на анормалното развитие на тъканни елементи или в резултат на изменения в структурата на тъкан, която нормално изгражда даден орган.
Хамартомите са най-често срещаните ендобронхиални (развиващи се в бронхите) доброкачествени тумори, с честота около 70%.
Ендобронхиалният хамартом е специфична форма на класическия интрапулмонален (развиващ се в белите дробове) хамартом. Този тумор произхожда от главните бронхи, нараства към лумена (просвета) на бронхите и води до обструкция (запушване) на бронхите.
Ендобронхиалните хамартоми са изградени от хрущял, мастна тъкан, фиброзна тъкан и епителен компонент, като ендобронхиалните лезии съдържат по-голямо количество мастна тъкан, отколкото паренхимните лезии. Това най-вероятно се дължи на относително по-голямото количество мастни структури в бронхиалните стени, отколкото в белодробния паренхим.
За разлика от белодробния хамартом, който се представя като единична асимптоматична лезия, при ендобронхиалния хамартом често са налице симптоми на обструкция (запушване) на дихателните пътища, изразяващи се в:
При рентгенография на гръдния кош чест се установяват последствия от ендобронхиална обструкция, включващи:
- ателектаза;
- постобструктивна пневмония;
- бронхиектазия;
Ендобронхоалните лезии могат да се визуализират слабо или въобще да не се визуализират при рентгенография на гръдния кош.
С помощта на компютърна томография могат да се установяват различните тъканни компоненти на хамартомите.
Изображение: http://bronchotraining.org
Лейомиом
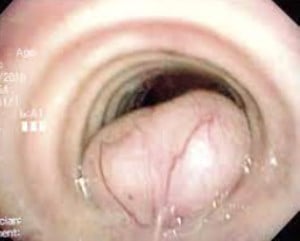 Повечето пациенти с трахеален лейомиом са във възрастовия интервал 15-72 години, като не се наблюдава полова предилекция (предпочитание).
Повечето пациенти с трахеален лейомиом са във възрастовия интервал 15-72 години, като не се наблюдава полова предилекция (предпочитание).
Първичните пулмонални лейомиоми се срещат изключително рядко, като съставляват около 2% от доброкачествените тумори на белия дроб.
Приблизително 45% от белодробните лейомиоми са разположени ендобронхиално (в бронхите), докато останалите лезии се развиват в паренхима на белия дроб и трахеята.
Хистологично, в лейомиомите се установяват дълги преплетени снопове (фасцикули) от вретеновидни клетки, съдържащи обилна еозинофилна цитоплазма.
Наличието на хипоцелуларитет (намален брой клетки) често се свързва със стромална хиалинизация и значително намаление на броя на кръвоносните съдове.
Ядрата са овални, съдържат фин хроматин и малки незабележими нуклеоли (ядърца), като не се наблюдават атипични митози (вид клетъчно делене).
В някои случаи, при изследване със светлинен микроскоп, лейомиомите могат да бъдат трудно разграничени от:
- фибром;
- неврофибром;
- шваном;
Въпреки това, имунопероксидазното оцветяване за виментин, актин и протеин S-100 се позитивира при лейомиом.
Трахеалните лейомите възникват от гладката мускулатура на трахеалната стена, най-често в долната трета на трахеята, тъй като в тази област има голямо количество гладкомускулни влакна.
Въпреки че са доброкачествени, трахеалните лейомиоми могат да доведат до фатален край, като причина за това е трахеалната обструкция (запушване).
При изследване на трахеален лейомиом с компютърен томограф се установяват гладки, мекотъканни туморни маси в лумена (просвета) на трахеята, ограничени до трахеалната стена, като в тях се наблюдават области на кистозна дегенерация поради лоша васкуларизация (кръвоснабдяване).
КТ характеристики на лейомиом не са специфични, но скенерът е полезен за определяне на степента на ангажираност на трахеята и прилежащите структури.
За потвърждаване на диагнозата е необходимо да се направи биопсия, като това трябва да стане внимателно, тъй като са съобщени случаи на смърт поради трахеална обструкция или кървене по време на ендоскопската резекция.
За пълната ексцизия (изрязване) на тази неоплазия, която обикновено е на широка основа, може да е необходима торакотомия (оперативно отваряне на гръдната кухина) с достатъчно широка трахеална резекция (премахване на част от трахеята).
Непълната ексцизия често води до рецидивиране.
Изображение: www.annalsthoracicsurgery.org
Липом
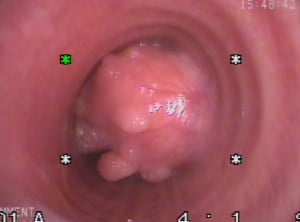 Тези тумори са съставени изцяло или почти изцяло от зряла мастна тъкан, като рядко се наблюдават в белите дробове.
Тези тумори са съставени изцяло или почти изцяло от зряла мастна тъкан, като рядко се наблюдават в белите дробове.
Интраторакалните (развиващи се в гръдната кухина) липоми се класифицират в пет групи:
- ендотрахеобронхиален;
- паренхимен;
- плеврален;
- медиастинален;
- сърдечен;
Повечето такива новообразувания са ендобронхиални (развиват се в бронхите), като трахеалните липоми се срещат рядко.
Трахеобронхиалните липоми се развиват от субмукозната (подлигавичната) мастна тъкан на трахеобронхиалното дърво, като обикновено са на краче (педункулиран).
Туморът може да прорасне между хрущялните пръстени и да достигне до паратрахеалните (разположени около трахеята) тъкани, като има опасност от рецидивиране след ендоскопска резекция.
Липомите, подобно на други ендобронхиални тумори, предизвикват симптоми и признаци на обструкция (запушване), включително:
- продуктивна кашлица;
- хемоптиза;
- хрипове;
- чести пневмонии;
- бронхиектазии;
Може да се направи рентгенография на гръдния на кош, при която се установяват характеристиките на липом, които обикновено са свързани с обструкция.
Бронхоскопията много често не дава достатъчно диагностична информация, като причина за това е фиброзната капсула, която обвива тумора.
Бронхоскопските находки могат да бъдат подвеждащи, защото едновременното откриване на атипични клетки, свързани с хронично възпаление и инфекция, води до неправилна диагноза на бронхогенен рак.
Компютърната томография (КТ) е много специфичен и чувствителен метод за откриването на мастна тъкан, като КТ данни могат да доведат до окончателната диагноза на трахеобронхиален липом.
При изследване със скенер ендобронхиалните хамартоми също могат да бъдат сбъркани с мастна тъкан.
Ето защо, ако при изследване с компютърен томограф се установи мастна тъкан, диференциалната диагноза трябва да включва липом и хамартом.
Когато е възможно, лечението на пациенти с трахеобронхиални липоми е лазерна резекция чрез бронхоскопия.
Изображение: International Journal of Clinical & Medical Images
Неврогенен тумор
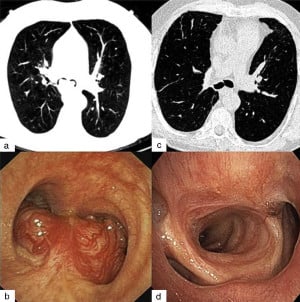 Интраторакалните (разположени в гръдната кухина) неврогенни тумори — шваном и неврофибром — се развиват най-често в задния медиастинум, като в редки случаи засягат и белите дробове.
Интраторакалните (разположени в гръдната кухина) неврогенни тумори — шваном и неврофибром — се развиват най-често в задния медиастинум, като в редки случаи засягат и белите дробове.
Неврофибромите се срещат по-често от шваномите, като съотношението е 3:1.
Повечето неврогенни тумори са интрапаренхимно (в паренхима на белия дроб) разположени и се проявяват като асимптоматични маси.
Въпреки това, 25% от туморите се развиват ендобронхиално (в бронхите) и често водят до симптоми на обструкция (запушване).
Повечето тумори са солитарни (единични) и са асоциирани с болестта на Реклингхаузен (Recklinghausen).
Клиничната картина зависи от размера на тумора и степента на бронхиална обструкция (запушване).
Хистологичните характеристики при шваномите и неврофибромите на трахеобронхиалното дърво са сходни с тези, наблюдавани при извънбелодробните шваноми и неврофиброми.
Шваномите са обвити от капсула и са два вида:
- Антони (Antoni) тип А — състои се от компактно разположени вретеновидни клетки, съдържащи издължени ядра с неравна повърхност;
- Антони тип В — малко на брой клетъчни зони с, съдържащи разпръснати удължени клетки, разделени от слабо оцветен матрикс;
Неврофибромите се съставени от неправилно разположени вретеновидни клетки, имащи ядра с вълнообразна повърхност, еозинофилна цитоплазма и променлив колагенов или миксоиден матрикс.
При шваномите са налице данни за диференциация на шваномните клетки, със засягане на базалната ламина и образуване на телца на Luse.
Шваномите, както и неврофибромите, се позитивират за S-100 протеин.
При рентгенография на гръден кош се установяват данни за ендобронхиална обструкция (запушване на отвора на бронхите), което характерен белег за неврогенните тумори.
При изследване с компютърна томография (КТ) ендобронхиалните тумори се визуализират като кръгли, овоидни или лобулирани формации, които са рязко отграничени от околните тъкани.
Лечението на неврогенните тумори обикновено е резекция (изрязване) — ендоскопска или посредством торакотомия (оперативно отваряне на гръдната кухина).
Прогнозата е отлична, но само при наличието на неврофиброматоза.
Изображение: www.archbronconeumol.org
Възпалителен полип (Фиброепителен полип):
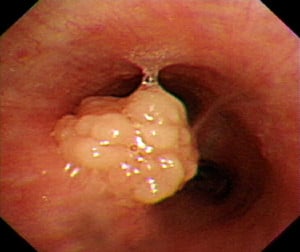 Възпалителните полипи обикновено се развиват в големите по размер дихателни пътища.
Възпалителните полипи обикновено се развиват в големите по размер дихателни пътища.
Смята се, че голяма част от тези лезии са свързани с подлежащ възпалителен процес, включително:
- чуждо тяло;
- инхалиране на горещи или корозионни газове;
- рядко причината може да бъде и бронхиолит;
Отстраняването на съответния рисков фактор често води до регресия (обратно развитие) на полипа.
При рентгеновите изследвания може да се установи ендобронхиална обструкция (запушване на бронхите), причинена от полипа.
При изследване с компютърен томограф (КТ) могат да се установят чуждо тяло или бронхиолит.
Хистологичните особености при възпалителните полипи са подобни на тези, наблюдавани при фиброепителен полип, и включват фиброваскуларна основа, покрита от респираторен тип или метапластичен плосък епител.
Изображение: www.semanticscholar.org
Амилоидом:
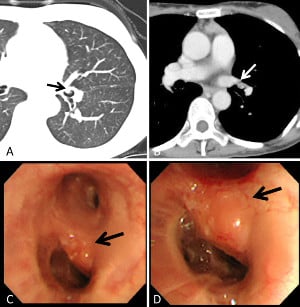 Амилоидозата включва няколко заболявания, характеризиращи се наличието на извънклетъчни струпвания от неразтворимия протеин амилоиден фибрил, който хистохимично се оцветява с конгоанско червено (Congo rot).
Амилоидозата включва няколко заболявания, характеризиращи се наличието на извънклетъчни струпвания от неразтворимия протеин амилоиден фибрил, който хистохимично се оцветява с конгоанско червено (Congo rot).
Първичната амилоидоза на белите дробове е била класифицирана от Спенсър (Spencer):
- локализирани бронхиални струпвания;
- дифузни бронхиални струпвания;
- ограничени паренхимни струпвания;
- дифузни паренхимни струпвания;
Бронхиалният тип амилоидоза се проявява като ограничена маса или като дифузна инфилтрация вътре в бронхиалната стена.
Дифузната трахеобронхиална амилоидоза е най-честата форма на първична белодробна амилоидоза.
Рентгенологичните характеристики при трахеобронхиалната амилоидоза отразяват патологичната находка и варират от солитарна (единична) маса до дифузно (на голяма площ) стеснение на трахеята.
При изследване с компютърен томограф се установяват нодули (възли), плаки или пръстеновидно удебеляване на трахеята, главните бронхи и лобарните и сегментните бронхи, като е налице пълно или частично стесняване на лумена (просвета) им.
Изображение: www.semanticscholar.org
Папилом
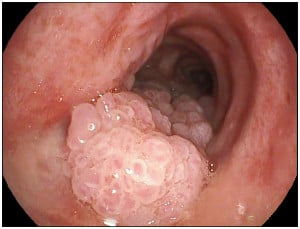 Сквамозноклетъчният (плоскоклетъчният) папилом е най-често срещаният доброкачествен трахеобронхиален тумор.
Сквамозноклетъчният (плоскоклетъчният) папилом е най-често срещаният доброкачествен трахеобронхиален тумор.
Когато е засегнато трахеобронхиалното дърво, тази лезия се характеризира с две форми:
- множествена;
- солитарна (единична);
Множествената форма на папилома на дихателните пътища, известна като ювенилна ларинготрахеална папиломатоза, представлява неопластично образувание, развиващо се вторично след инфекция с човешки папилома вирус (HPV) тип 6 и 11.
Солитарните (единичните) папиломи на трахеобронхиалното дърво се срещат по-рядко в сравнение с множествената форма и обикновено се развиват при възрастни.
За разлика от множествената форма, рисков фактор при солитарния папилом е тютюнопушенето, но е възможно и да възникне de novo.
Плоскоклетъчните папиломи при деца обикновено са доброкачествени и при тях е възможно обратно развитие.
При възрастни обаче тези тумори могат да инфилтрират околните тъкани и да прогресират злокачествено.
Хистологично, полипите се характеризират с пролиферация (разрастване) на добре диференциран плоскоклетъчен епител, с централно разположена фиброваскуларна тъкан.
При рентгеновите изследвания се установяват:
- полипоидни интралуминални (разположени в лумена/просвета) маси;
- ателектаза;
- обструктивен пневмонит;
Засягането на дистално (в близост до белите дробове) разположените дихателни пътища може да доведе до развитието на белодробни нодули (възли), при които често се наблюдават кавитации.
Изображение: www.nejm.org
Плеоморфен аденом (Доброкачествен смесен тумор)
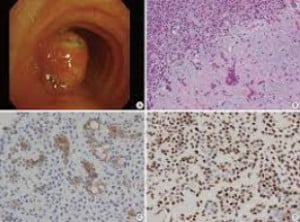 Първичните трахеобронхиални тумори, които са хистологично идентични с туморите на слюнчените жлези, се срещат изключително рядко, като повечето за злокачествени.
Първичните трахеобронхиални тумори, които са хистологично идентични с туморите на слюнчените жлези, се срещат изключително рядко, като повечето за злокачествени.
От доброкачествените бронхиални тумори, имитиращи тумори на слюнчените жлези, плеоморфният аденом (доброкачествен смесен тумор) се среща най-често.
Въпреки че са най-често срещаните тумори на слюнчените жлези, плеоморфните аденоми се развиват изключително рядко в белия дроб.
Доброкачественият смесен тумор се развива най-често през шестото и седмото десетилетие на живота, като се среща с еднаква честота при мъжете и жените.
Повечето тумори се представят като полипоидни ендобронхиални (развиващи се в бронхите) маси и причиняват частична оклузия (непроходимост) на лумена (просвета).
Лезиите са добре отграничени от околните тъкани, некапсулирани са и се характеризират със сиво-бяла повърхност.
Малките размери на туморните маси и добре изразената им ограниченост спрямо съседните тъкани са специфични характеристики за доброкачествените лезии.
Туморите с инфилтративен характер или тези, които не се разграничават рязко от околните тъкани, се характеризират с по-висок риск за рецидивиране и метастази.
Изображение: www.e-sciencecentral.org
Други доброкачествени тумори
Към тази група спадат:
- грануларноклетъчен тумор;
- хемангиом;
- фибром;
Грануларноклетъчен тумор
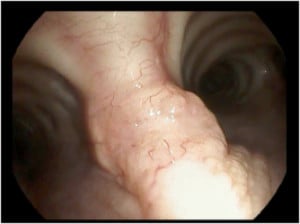 Грануларноклетъчните тумори представляват рядко срещани доброкачествени новообразувания с неврогенен произход.
Грануларноклетъчните тумори представляват рядко срещани доброкачествени новообразувания с неврогенен произход.
Най-често се засяга ларинкса, а на второ място по честота са бронхите.
Трахеята се засяга рядко.
Скенерът на гръден кош е полезен за идентифициране на ендобронхиалните (развиващи се в бронхите) маси, но няма специфични характеристики, които да насочват към диагноза грануларноклетъчен карцином.
Изображение: www.sciencedirect.com
Хемангиом
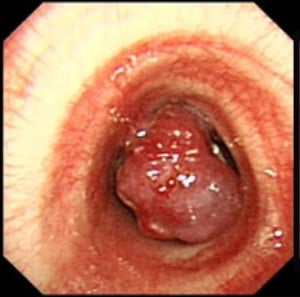 Хемангиомите при възрастни се развиват по-често в ларинкса. При деца те се срещат предимно в областта на субглотиса.
Хемангиомите при възрастни се развиват по-често в ларинкса. При деца те се срещат предимно в областта на субглотиса.
Радиологичните особености при субглотисните хемангиоми включват:
- рязко очертани граници на тумора;
- окръглена мекотъканна маса, която предизвиква стесняване на дихателните пътища;
Изображение: www.sciencedirect.com
Фибром
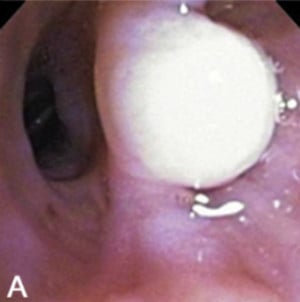 Фибромите на трахеобронхиалното дърво се срещат рядко, като честотата име около 2.2%.
Фибромите на трахеобронхиалното дърво се срещат рядко, като честотата име около 2.2%.
Трахеобронхиалните фиброми са хистологично идентични с локализираните фиброзни тумори на плеврата.
Подобно на други доброкачествени тумори с мезенхимен характер, трахеалните фиброми се проявяват като кръгли или овални, добре изразени субмукозни (разположени в подлигавичния слой) туморни маси, които се издават към вътрешността на лумена (просвета) на трахеята.
Втората група тумори в МКБ D14.3 Бронхи и бял дроб са тези на белите дробове.
Изображение: www.annalsthoracicsurgery.org
Доброкачествени новообразувания на бял дроб
Доброкачествените тумори на белия дроб представляват сравнително рядко срещана група тумори от епителен и мезенхимен произход.
Епидемиология
От доброкачествените тумори на белите дробове най-често се срещат хамартомите, като честотата им е около 76%.
На второ място по честота е доброкачественият фиброзен мезотелиом/солитарен фиброзен тумор с честота 12.3%.
По-рядко се срещат възпалителните псевдотумори (5.4%); липомите (1.5%), лейомиоми (също с около 1.5%), както и единични случаи на хемангиом, аденом на жлезите, секретиращи мукус (слуз), както и смесен тумор.
Рискови фактори
Точната причина за развитие на доброкачествените тумори на белите дробове не е известна, но са налице някои рискови фактори:
- токсини от околната среда, като например излагане на радиация;
- генетична предразположеност;
- начин на хранене;
- стресови фактори;
- локални травми или наранявания;
- възпаление или инфекция;
- при пушачите има по-голям риск, отколкото при непушачите;
Клинична картина
Тези тумори обикновено са с малки размери (по-малки от 3 см), като в зависимост от първоначалното им място на развитие, при тях могат да се наблюдават симптоми на ендобронхиално (развиващо се в бронхите) ангажиране, като например:
- кашлица;
- постобструктивна пневмония;
- хемоптиза;
В някои случаи тези лезии могат да се представят като асимптоматични солитарни (единични) белодробни нодули (възли).
Възпалителни, фиброзни и реактивни туморни лезии могат да образуват белодробни възли, в допълнение към същинските неоплазми.
По-голямата част от неоплазмите са асимптомни, като около 6% от тези тумори се развиват ендобронхиално (вътре в бронхите).
Повече от 90% от тези тумори се откриват случайно, при изследване с рентген или компютърен томограф (КТ) по друг повод.
Ако все пак са налице симптоми, те могат да включват:
- персистираща кашлица или наличие на хрипове;
- недостиг на въздух или затруднено дишане;
- хемоптое;
- колапс на белите дробове;
- прояви на пневмония
Ако са налице признаци и симптоми на доброкачествени тумори, или ако има подозрения за проблем с белите дробове, трябва да бъдат извършени различни тестове, за да се потвърди диагнозата.
Диагноза
Методите за изследване включват:
- Рентгенография на гръден кош: На рентген доброкачествените тумори обикновено се визуализират като малки (по-малки от 2 см) формации, които обикновено са с ясни и гладки граници.
Ако се установи някаква находка, тя може да се означи като "белодробен възел", докато се получи по-нататъшно потвърждение за доброкачествен белодробен тумор.
- Компютърна томография (КТ);
- Тънкоиглена аспирационна биопсия;
- Бронхоскопия;
Според класификацията на Световната здравна организация от 1999 и допълнена през 2004, доброкачествените тумори на белите дробове се разделят на три големи групи:
- Епителни:
- папиломи;
- склерозиращ хемангиом;
- алвеоларен аденом;
- папиларен аденом;
- плеоморфен аденом;
- муцинозен кистаденом;
- муцинозен аденом;
- Мезенхимни:
- хамартом;
- локализиран фиброзен тумор;
- хондром;
- светлоклетъчен тумор;
- Тумороподобни лезии:
- нодуларна лимфоидна хиперплазия;
- възпалителен псевдотумор;
- локализирана организирана пневмония;
- нодуларна амилоидоза;
- хиалинизиращ гранулом;
- бронхиален възпалителен полип;
- микронодуларна пневмоцитна хиперплазия;
Доброкачествени епителни тумори
Папиломи
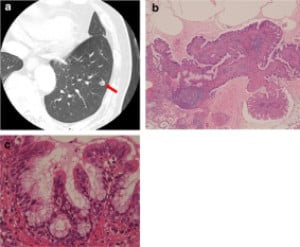
- сквамозни (плоскоклетъчни);
- гландуларни (жлезисти);
- смесени
Папиломите се развиват по-често в горните дихателни пътища, отколкото в долните.
Тези тумори могат да бъдат единични или множествени, като асоциирани множествени папиломи на горните дихателни пътища.
Когато папиломите доведат до пълна обструкция (запушване) на дихателните пътища, има опасност от развитие на постобструктивна пневмония.
Сквамозните и смесените папиломи засягат предимно мъже, като плоскоклетъчните тумори са свързани с HPV (human papilloma virus, човешки папилома вирус) инфекция.
Гландуларните папиломи се срещат най-рядко.
Поради асоциацията на плоскоклетъчния папилом със сквамозния карцином, са разработени маркери с предиктивна (прогностична) стойност, чрез които се определя вероятността папилом да се трансформира в карцином.
Предложено е човешки папилома вирус типизиране, като HPV типовете 16, 18, 31, 33 и 35 са свързани с висок риск за развитие на злокачествено новообразувание.
Тези маркери обаче имат само ориентировъчен характер и не представляват сигурен предиктивен (прогностичен) знак за злокачествена трансформация, поради което в част от случаите не може да се направи разграничаване на папилом от карцином.
Хистологично, плоскоклетъчните папиломи са покрити от стратифициран (многослоен) сквамозен епител, който понякога кератинизира (удебеляване на роговия слой на кожата), като в някои случаи могат да се установят и вирусни цитопатични (наличие на клетъчна дегенерация) промени.
Тъй като при папиломите могат да бъдат установени дискератозни (в резултат на неправилно вроговяване на кожата) клетки и митози, това налага разграничаване на високостепенна плоскоклетъчна дисплазия от инвазивен плоскоклетъчен карцином.
Когато епителът е съставен от един слой цилиндрични цилиарни (ресничести) епителни клетки, лезиите се класифицират като гландуларни (жлезисти) папиломи.
Когато е налице комбинация от плоскоклетъчни и жлезисти клетки, тези лезии се означават като смесени папиломи.
Изображение: https://wjso.biomedcentral.com
Склерозиращ хемангиом (Пневмоцитом)
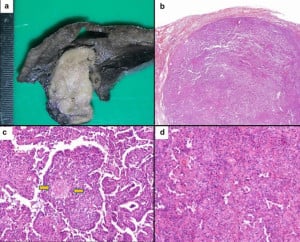 Това новообразувание се среща по-често при жени, като се развива по-често през петото десетилетие от живота.
Това новообразувание се среща по-често при жени, като се развива по-често през петото десетилетие от живота.
Този тумор обикновено се представя като асимптомен солитарен (единичен) възел, въпреки че в около 5% от случаите са описани множествени лезии.
Средният размер на склерозиращите хемангиоми е 3 см, рядко са по-големи от 5 см, а понякога са предимно с кистозна структура.
Цветът им варира от сив до светлокафяв и може да са налице точковидни кръвоизливи.
Тези тумори се смятат за доброкачествени, въпреки че са описани редки случаи на метастази в лимфни възли.
Хистологично, склерозиращите хемангиоми са добре ограничени, но не са капсулирани. Намиращия се в съседство с тях бял дроб съдържа кръв и хемосидерин-натоварени макрофаги.
Характерен белег при тези тумори е присъствието на 2 морфологични популации:
- популация, съставена от кубичен епител, наподобяваща тип II пневмоцити;
- втората е съставена от еднакви по размер кръгли до овални стромални клетки, съдържащи бледа еозинофилна цитоплазма;
Описани четири типа склерозиращи хемангиоми:
- солидни — най-често съставени от кръгли стромални клетки;
- хеморагични — съдържат струпвания от хемосидерин и разширени пространства, изпълнени с кръв;
- папиларни — налице е кубичен епител, покриващ сърцевина, съставена от бледо оцветени кръгли стромални клетки;
- склеротични — съставени са от плътен колаген;
Този вид тумори не са съставени от определен тип структура, а съдържат комбинация от няколко модела.
За изследването на тези тумори се прилагат имунохистохимия и електронна микроскопия.
Диференциалната диагноза на пневмоцитомите включва:
- хамартом;
- карциноид;
- алвеоларен аденом;
Изображение: https://link.springer.com
Алвеоларен аденом
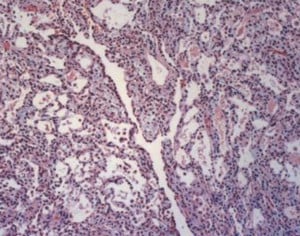 Алвеоларните аденоми са рядко срещани неоплазми, които обикновено се развиват в периферните части на белия дроб.
Алвеоларните аденоми са рядко срещани неоплазми, които обикновено се развиват в периферните части на белия дроб.
Първоначално са описани от Yousem и Hochholzer през 1986 година, а след това са анализирани имунохистохимично от Burke.
Тези тумори се развиват при възрастни във възрастовия интервал 39-74 години, без да е налице предилекция (предпочитание) по пол.
Алвеоларните аденоми обикновено се представят като асимптоматичен солитарен (единичен) белодробен възел.
Тези новообразувания са с мека консистенция, съдържат множество кисти и са лобулирани (разделени на лобули/делчета).
При изследване на тези тумори с микроскоп на малко увеличение те се представят като ясно ограничени структури, при които липсва капсула.
Първоначалната диагноза е поликистозна формация, с наличие на различни по размер кисти, като най-големите са разположени централно.
На голямо увеличени се установява, че кистозните пространства са "облицовани" от кубични клетки, а понякога и с клетки с подковидна форма.
Между кистите е разположена строма (опорна структура на даден орган), съдържаща вретеновидни клетки, при която не се установяват специфични особености, и в която липсва или се среща рядко митотична (митоза — вид клетъчно делене) активност.
В стромата не се установява хиперцелуларност (увеличен брой клетки).
Диференциалната диагноза на алвеоларен аденом включва:
- склерозиращ хемангиом;
- мезенхимални тумори, включително хамартом и лимфангиом;
Изображение: https://jcp.bmj.com
Тип II пневмоцитен папилом
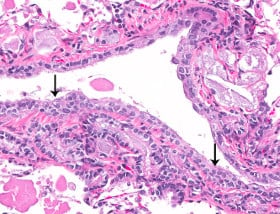 Това е рядко срещан доброкачествен тумор, съставен от папили (малки издатини), покрити с пневмоцити тип II.
Това е рядко срещан доброкачествен тумор, съставен от папили (малки издатини), покрити с пневмоцити тип II.
Туморът е единичен, периферно разположен, ясно ограничен и с малки размери (около 1.5 см). Съставен е от еднакви по размер кубични клетки с пенеста цитоплазма, съдържаща тип II клетки.
Могат да се установят вътреядрени включвания, но това не се смята за атипия.
Изображение: www.sciencedirect.com
Муцинозен кистаденом
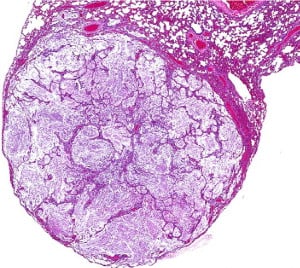 Този рядък епителен тумор на белия дроб най-често се представя като периферно разположен асимптомен кистозен възел.
Този рядък епителен тумор на белия дроб най-често се представя като периферно разположен асимптомен кистозен възел.
Голяма част от тези тумори показват злокачествени характеристики или значителна атипия.
При лезии, имащи доброкачествен характер, са характерни:
- липса на атипия;
- липса на клетъчни струпвания;
- липса на плътни участъци;
- няма стратификация (разслояване);
- липсва инвазия;
- нисък индекс на пролиферация (Ki-67 < 5%);
Изображение: www.sciencedirect.com
Доброкачествени мезенхимни тумори
Хамартом
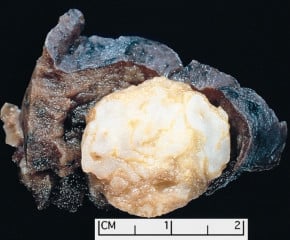 Под хамартом се разбира неправилно, но не не-неопластино струпване на доброкачествена тъкан, която обикновено се наблюдава в даден орган, като се образува нодул (възел).
Под хамартом се разбира неправилно, но не не-неопластино струпване на доброкачествена тъкан, която обикновено се наблюдава в даден орган, като се образува нодул (възел).
Тези тумори по-често са разположени периферно, отколкото централно, а в около 10% от случаите се развиват ендобронхиално (вътре в бронхите).
Хамартомите на белите дробове най-често се представят като единично възелче, като в повечето случаи са по-малки от 4 см, със среден размер около 1.5 см.
В повечето случаи тези тумори се отделят лесно от заобикалящия ги паренхим, като се различават по цвят в зависимост от клетъчния им състав.
Хамартомите се развиват по-често при мъже, като могат да се наблюдават и при деца.
Хистологично, хамартомите съдържат комбинация от хрущял, мастна тъка, съединителна тъкан с мезенхимен произход, гладка мускулатура и епител. Те често са лобулирани (разделени на лобули/делчета).
Диагнозата се основава на установяването на най-малко 2 типа доброкачествени мезенхимни тъкани е лезията, както и наличие на специфичен модел на растеж.
Наличието на само един вид тъкан от мезенхимен произход насочва към:
- липом;
- лейомиом;
- хондром;
Изображение: The Armed Forces Institute of Pathology (AFIP), Public domain, via Wikimedia Commons
Солитарен (единичен) фиброзен тумор
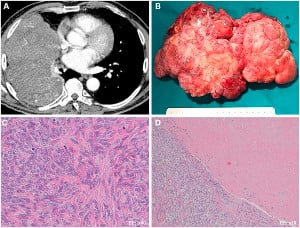 Солитарните фиброзни тумори засягат предимно плеврата, но са описани и случаи на интрапулмонално (вътребелодробно) засягане.
Солитарните фиброзни тумори засягат предимно плеврата, но са описани и случаи на интрапулмонално (вътребелодробно) засягане.
Солитарните фиброзни тумори обикновено са периферно разположени, много близо до плеврата, но в някои случаи напълно отделени от плеврата и имат твърда консистенция.
При хистологично изследване се установява, че туморите обикновено са добре ограничени и на ниско увеличение на микроскоп се установява променлив клетъчен състав, наличие на плътни клетъчни зони и хиализирана фиброзна тъкан.
Неопластичните клетки са вретеновидни, без характерни особености, с наличие на умерени количества цитоплазма.
Изображение: www.jto.org
Други мезенхимни тумори
Тумори на обвивките на нервите
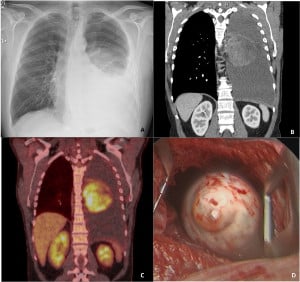 Това са рядко срещани интрапулмонални (вътребелодробни) тумори.
Това са рядко срещани интрапулмонални (вътребелодробни) тумори.
Изображение: https://thorax.bmj.com
Лейомиоми
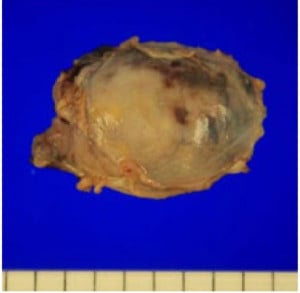 Първичните солитарни (единични) белодробни лейомиоми могат да бъдат ендобронхиални (развиващи се вътре в бронхите) или паренхимни.
Първичните солитарни (единични) белодробни лейомиоми могат да бъдат ендобронхиални (развиващи се вътре в бронхите) или паренхимни.
Гладкомускулните тумори на белите дробове при жени с анамнеза за лейомиом на матката най-вероятно са метастазирали лейомиоми.
Изображение: wjso.biomedcentral.com
Хондроми
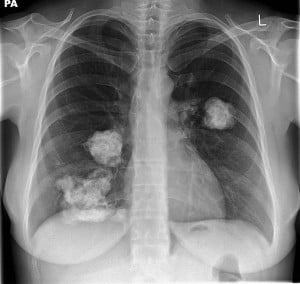 Хондромите са тумори, изградени от хиалинен или миксохиалинен (myxohyaline) хрущял, без наличието на епителни елементи или други мезенхимни елементи.
Хондромите са тумори, изградени от хиалинен или миксохиалинен (myxohyaline) хрущял, без наличието на епителни елементи или други мезенхимни елементи.
Изображение: https://thorax.bmj.com
Липоми
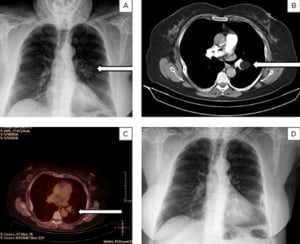 Тези тумори могат да бъдат интрапаренхимно (в паренхима на белия дроб) или ендобронхиално (в лумена на бронхите) разположени, като последните са по-често срещани.
Тези тумори могат да бъдат интрапаренхимно (в паренхима на белия дроб) или ендобронхиално (в лумена на бронхите) разположени, като последните са по-често срещани.
Тези тумори могат да съдържат и само мастна тъкан.
Изображение: www.emjreviews.com
Грануларноклетъчни тумори
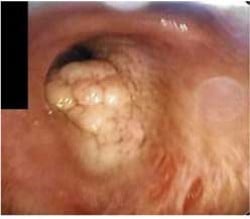 Грануларноклетъчните тумори се развиват предимно около 40-годишна възраст, като мъжете се засягат по-често.
Грануларноклетъчните тумори се развиват предимно около 40-годишна възраст, като мъжете се засягат по-често.
Тези новообразувания най-често са централно разположени и следователно е по-вероятно при тях да се наблюдават симптоми, включващи:
Тези тумори обикновено са неравномерно разположени и локално инвазивни, поради което те могат да рецидивират след хирургична резекция, но не метастазират.
Хистологично, грануларноклетъчните тумори са съставени от големи клетки, имащи изобилна гранулирана еозинофилна цитоплазма и светло ядро.
Изображение: www.hindawi.com
Тумороподни лезии
Нодуларна (възловидна) лимфоидна хиперплазия
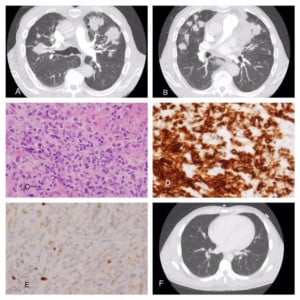 Нодулите (възлите) при това заболяване обикновено са солитарни (единични) и са по-малки от 3 см, като в някои случаи могат да бъдат установени и съседни огнища.
Нодулите (възлите) при това заболяване обикновено са солитарни (единични) и са по-малки от 3 см, като в някои случаи могат да бъдат установени и съседни огнища.
Клетките са плътно разположени една до друга, като на голямо увеличение се установява съществена плазмоцитоза (увеличено количество плазматични клетки) между клетъчните групи и известна степен на фиброза.
Установяват се телца на Ръсел (Russel), но и телца на Dutcher (ядрени включвания).
Изображение: https://europepmc.org
Възпалителен псевдотумор:
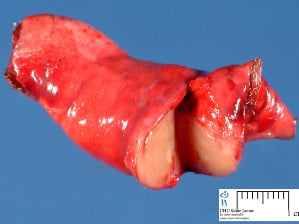 През 1988 година Matsubara описва 3 вида възпалителни псевдотумори:
През 1988 година Matsubara описва 3 вида възпалителни псевдотумори:
- организирана пневмония;
- лимфоплазматичен;
- фиброхистиоцитен;
Организираната пневмония може да бъде класифицирана и като фокална организирана пневмония.
При повече от една трета от пациентите с възпалителен псевдотумор се наблюдават симптоми (болка, пневмония, кашлица), а при една четвърт от хората има анамнеза за прекарана инфекция на дихателните пътища.
Тези тумори обикновено са по-малки от 5 см, ясно ограничени са, като цветът им варира от жълт до бял. В някои случаи се наблюдават кръвоизлив и некроза.
Хистологично, при тези тумори се наблюдава инфилтративен растеж. Понякога има гигантски клетки. Не се наблюдава некроза.
Въпреки че възпалителните псевдотумори са потенциално хетерогенна категория от тумори, при голяма част от случаите с псевдотумори на белите дробове са налице миофибробластни новообразувания и ако е налице възпаление, те могат да бъдат определени като възпалителни миофибробластни тумори.
Изображение: http://www.humpath.com
Фокална (огнищна) организирана пневмония:
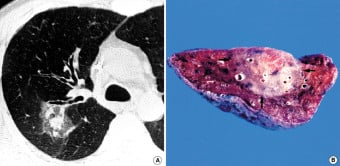 Организираната пневмония представлява подостро възпаление на белите дробове, като са налице множество етиологични фактори за развитието на това състояние, включително:
Организираната пневмония представлява подостро възпаление на белите дробове, като са налице множество етиологични фактори за развитието на това състояние, включително:
- атипична и хронична инфекция;
- колагеново съдово заболяване;
- еозинофилна пневмония;
Наблюдавани са и идиопатични случаи (с неизвестна причина за развитие).
Организираната пневмония обикновено е мултифокална (с наличие на повече от едно огнище на развитие), но при някои пациенти може да бъде и локализирана.
Хистологично, при фокалната организирана пневмония се оформя възелче, което е добре ограничено, с неравна повърхност и некапсулирано.
Нодулът (възелът) се състои от фибробластни интраалвеоларни пролиферации (разраствания), които изпълват алвеоларните пространства, алвеоларните ходове и респираторните бронхиоли.
Изображение: www.researchgate.net
Нодуларна (възловидна) амилоидоза:
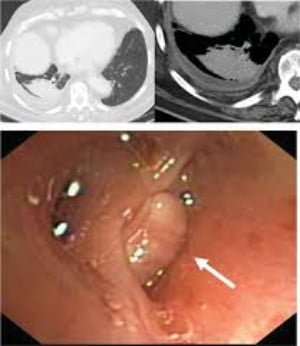 Амилоидозата представлява анормално натрупване на протеин (амилоид) в тъканите.
Амилоидозата представлява анормално натрупване на протеин (амилоид) в тъканите.
Натрупването на амилоид в белите дробове може да бъде:
- паренхимно;
- трахеобронхиално;
- васкуларно (в кръвоносните съдове);
Пулмонарната амилоидоза може да отразява развитието на системна амилоидоза, но може и да показва само засягане на белия дроб (изолирано засягане).
Нодуларната амилоидоза може да е идиопатична (с неясна причина за развитие), като се развива в резултат на хронично възпаление, или може да е част от системно заболяване (например синдром на Сьогрен, мултиплен миелом, лимфом или болест на леките вериги).
Нодуларната амилоидоза може да бъде и във вид на единичен възел на белите дробове.
Тези възли се позитивират при изследване с позитронно-емисионна томография.
Хистологично, при амилоидоза е налице натрупване на аморфна еозинофилна материя, в която не се установяват клетки. Тази материя няма влакнеста структура, което се установява при изследване със светлинен микроскоп.
Амилоидните възли могат да бъдат асоциирани с лимфоплазматичен инфилтрат, гигантски клетки и осификация (вкостяване).
Изображение: www.thieme-connect.com
Белодробен хиалинизиращ гранулом
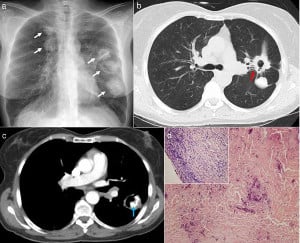 Това състояние се характеризира с наличието на единични или множествени ограничени нодули (възли), съставени от колаген и заобиколени от различно изразени зони на хронично възпаление.
Това състояние се характеризира с наличието на единични или множествени ограничени нодули (възли), съставени от колаген и заобиколени от различно изразени зони на хронично възпаление.
Възлите имат твърда консистенция и бял до сив цвят.
Тези възли се откриват при възрастни, като средната възраст за развитие е 45 години.
При пациентите често са налице симптоми, като най-честите прояви са болка в гърдите или диспнея.
Изображение: www.archbronconeumol.org
Хистологично, нодулите са ясно ограничени, като се наблюдава пръстен от лимфоцити в периферията им.
Възлите са съставени от плътен колаген, без наличието на палисадно разположени (един до друг, като "дъски на ограда") хистиоцити или некроза.
Заглавно изображение: www.freepik.com
Симптоми и признаци при Бронхи и бял дроб МКБ D14.3
- Недостиг на въздух (диспнея)
- Сухи свиркащи хрипове
- Кашлица с кръв
- Кръв под формата на жилки в храчките
- Хронична кашлица
- Зачервена кожа
Коментари към Бронхи и бял дроб МКБ D14.3