Карцином in situ на други и неуточнени женски полови органи МКБ D07.3
Женските полови органи се разделят на вътрешни и външни.
Към външните полови органи спада вулвата, а вътрешните, които са разположени в кухината на малкия таз, включват влагалище, матка, маточни тръби и яйчници.
Подробно описание на анатомичната структура на женската полова система може да намерите при:
» Анатомия на женска полова система (systema genitalis feminina)
Повече за предраковите изменения на лигавицата на матката - ендометриум - ще намерите при:
» МКБ D07.0 Карцином in situ на ендометриум
Карциномът in situ на вулвата е описан в съответното МКБ:
» МКБ D07.1 Карцином in situ на вулвата
Подробна информация за преканцерозните (предраковите) изменения на влагалището ще намерите в:
» МКБ D07.2 Карцином in situ на влагалището
В МКБ D07.3 Карцином in situ други и неуточнени женски полови органи се включват карциноми in situ, засягащи:
- маточните връзки (широка и обла)
- маточните тръби
- параметриум (влакнестата тъкан, която разделя суправагиналната (намираща се над матката) част на маточната шийка от пикочния мехур)
- други уточнени части на половите органи при жената (яйчник)
КАРЦИНОМ IN SITU НА МАТОЧНИТЕ ТРЪБИ
Анатомия
Маточната тръба - tuba uterina (salpinx) (Фалопиева тръба), е чифтен тръбест орган, по който зрялата яйцеклетка, освободена при овулацията, достига маточната кухина. В полово зрялата жена средната дължина на маточната тръба е около 10-12 см, но тя може да варира от 4 до 20 см. Медиалният й край се разполага в стената на матката - в областта на нейните рога. На латералния край на тръбата се намира фуниевидно разширение, което завършва с ресни - fimbrae tubae (фимбрии).
Повече за анатомичното устройство на маточната тръба ще намерите в:
» Анатомия на маточна тръба (tuba uterina)
Изображение: www.freepik.com
Карциномът на фалопиевите тръби е рядко срещан тумор и представлява 0.14%-1.8% от злокачествените заболявания на женската полова система. Аденокарциномът е най-често срещания тумор на фалопиевите тръби. Представлява злокачествен епителен тумор на тубарната лигавица, обикновено с жлезна диференциация. За да се смята за първоначален карцином на фалопиевите тръби, туморът трябва да се локализира макроскопски в маточните тръби или в ресничестия им край, а матката и яйчниците не трябва да са засегнати или, ако са, трябва да се направи ясно разграничаване от лезия на фалопиевите тръби.
Етиология
Етиологията (причината за възникване) е неизвестна. Смята се, че хормонални, репродуктивни, а вероятно и генетични фактори, увеличават риска за развитието на карцином in situ.
Няма статистически значима връзка между развитието на карцином in situ на фалопиевите тръби и възраст, раса, тегло, ниво на образование, тазова възпалителна болест, безплодие, предишна хистеректомия (хирургично отстраняване на матката), ендометриоза (заболяване, при което част от вътрешната обвивка на матката - ендометриум - се установява извън матката), непоносимост към лактоза или тютюнопушене.
Епидемиология
Карциномът in situ на маточните тръби най-често се проявява между четвъртото и шестото десетилетие от живота, като средната възраст за развитие е 55 години (диапазон 17-88 години).
Граничните епителни тумори на маточната тръба са редки и включват случаи на серозни, муцинозни и ендометроидни субтипове. Тези карциноми засягат маточните тръби, включително и ресничестата им част, като имат хистологични характеристики, сходни с тези при рак на яйчника.
Патогенеза
Карциномът in situ на маточните тръби е свързан с мутации в BRCA (breast cancer - тумор-супресорен ген), както и атипизъм и дезорганизиран растеж в рамките на фимбриалния апарат, а засегнатите области се характеризират с положително p53 (туморен протеин p53) имунооцветяване, което корелира с мутации в TP53 гена, анормална пролиферация (увеличаване на броя на клетките) и увреждане на ДНК.
Около 1/3 от морфологично нормалните фимбрии при жени, при които няма риск за наследствено развитие на карцином на яйчниците, показват области на p53 оцветяване без атипизъм или анормална пролиферация.
Много рядко карцином in situ на маточните тръби може да бъде открит при жени без високорискови фактори за развитие на рак на яйчниците.
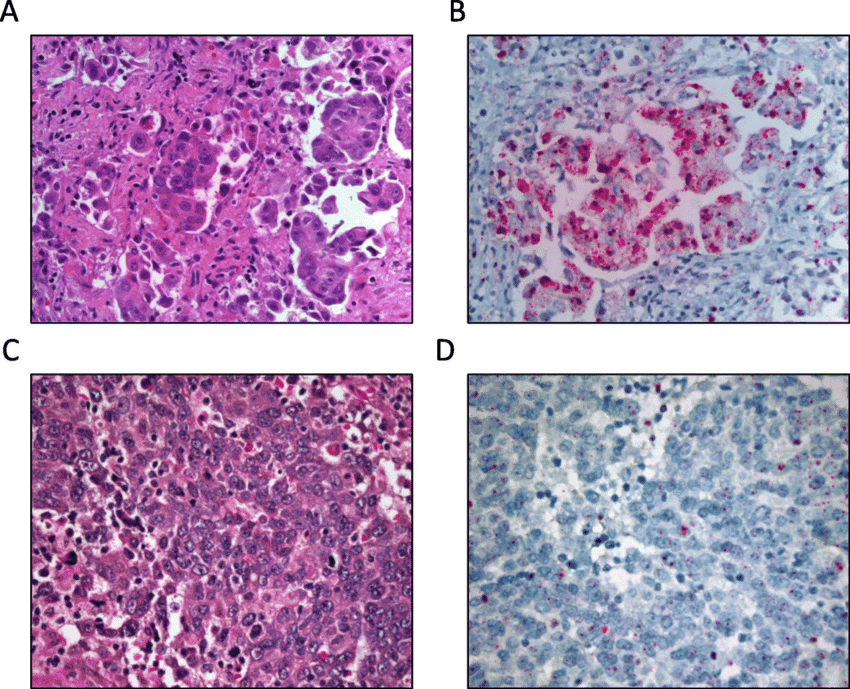
Патоморфология
В около 18% от случаите на карцином in situ на фалопиевите тръби се наблюдава струпване на ядрата в епитела на тръбите, както и атипия. Въпреки че измененията са по-често срещани при маточни тръби със салпингит (възпаление на яйчниците), около 14% от иначе нормалните тръби показват изменения, изразяващи се в струпване на ядра и стратифициране (разслояване), загуба на полярност, както и ядрена атипия. Митози (вид клетъчно делене) се наблюдават рядко.
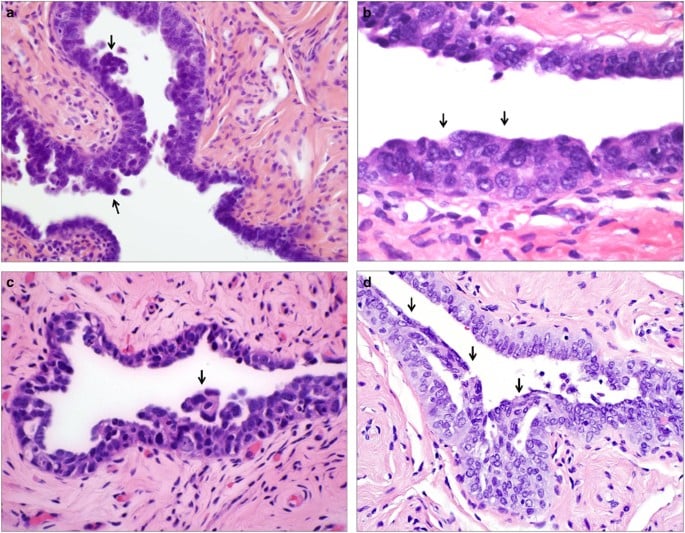
Изображение: www.nature.com
Епителните клетки са загубили своята полярност и образуват папили (малки издатини) без наличието на стромални ядра. Ядрата са хиперхромни (интензивно оцветени), уголемени и неправилни. Базалната мембрана е незасегната. Може да се наблюдават папиларни формации, които наподобяват някои форми на папиломатоза на млечната жлеза.
В някои случаи е налице е онкотична "розовоклетъчна" метаплазия (някои тъкани се превръщат в друг вид тъкани, сходни на изходните) с цитоплазмена ацидофилия (имаща афинитет към киселите бои при оцветяване, багри се в розово-червено).
Клинична картина
Най-честите симптоми на заболяването са вагинално кървене и болки в корема - коликообразни или тъпи.
Диагностика
Рутинните образни методи за изследване на предполагаеми злокачествени гинекологични заболявания включват:
Тези методи за образна диагностика не може да се използват за поставяне на окончателна диагноза.
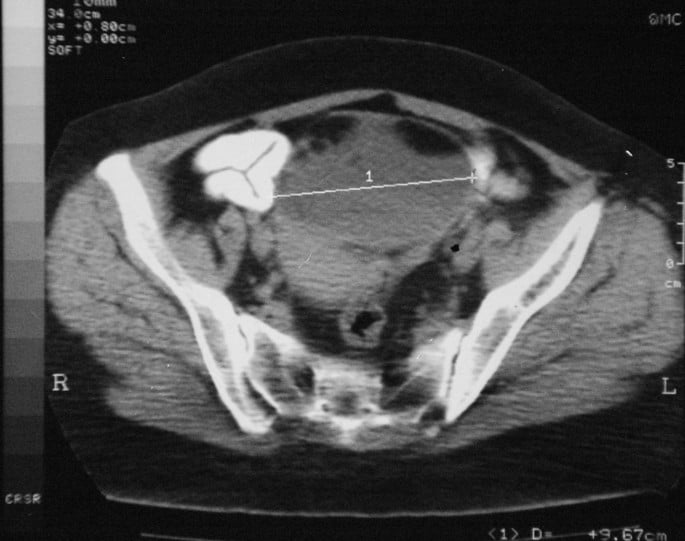
Трансвагинален и трансабдоминален ултразвук са основни методи за образно диагностициране на пациенти с вероятна тубарна патология. Ехографският образ на фалопиевите тръби е неспецифичен, имитиращ други заболявания на таза, като тубо-овариален абсцес, тумор на яйчниците и извънматочна бременност.
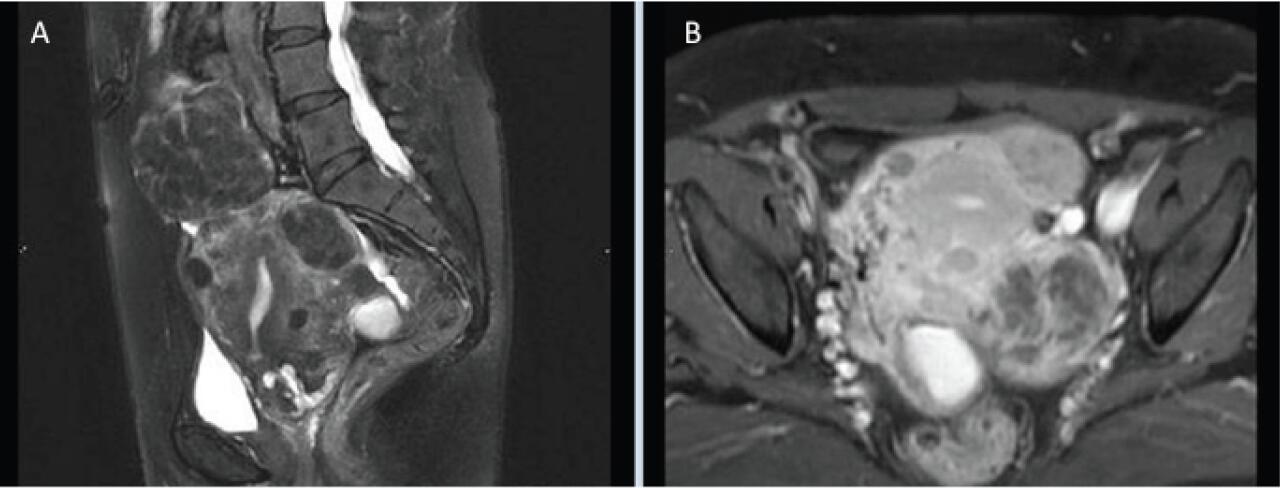
Изображение: http://www.ghrnet.org
CA-125 (карциномен антиген 125, cancer antigen 125) е полезен туморен маркер за поставяне на диагноза, оценка на отговора на проведеното лечение и откриване на рецидив на тумора по време на проследяването на пациента. Антигенът е ранен и чувствителен маркер за проследяването туморната прогресия. Необходимото време за повишаване на серумните нива на CA-125 преди клиничната или радиологичната диагноза е средно 3 месеца (диапазон 0.5-7 месеца).
Карциномът in situ на маточните тръби се диагностицира правилно, само когато епителните клетки на лигавицата на фалопиевите тръби образуват папили с цитологично злокачествени митотично активни ядра. Тубарният карцином in situ може да бъде наблюдаван в близост до инвазивен тумор на маточните тръби (тубарен карцином) или в случаи на злокачествен смесен мезодермален тумор, като не трябва се бърка и с ендосалпингеалното (ендосалпинкс - лигавицата, покриваща маточните тръби) засягане от първичен карцином на яйчниците.
Лечение
Методите за лечение включват:
- операция;
- радиотерапия;
- адювантна (спомагателна) терапия, включваща химиотерапия;
- хормонална терапия;
Въпреки сравнителното малко случай, в които тубарните гранични тумори са имали дългосрочно въздействие, прогнозата изглежда благоприятна и се предполага, че те могат да се лекуват консервативно.
Второто предраково заболяване, разгледано в МКБ D07.3 Карцином in situ други и неуточнени женски полови органи, е:
КАРЦИНОМ IN SITU НА ЯЙЧНИК
Ракът на яйчниците има най-висока смъртност от всички гинекологични ракови заболявания и е петата водеща причина за смърт, причинена от рак. Карциномът in situ е начален етап от развитието на яйчниковия рак.
Анатомия
Яйчникът - ovarium (oophoron), е чифтен орган, който е разположен върху страничните стени на малкия таз в специална ямка. Формата и големината му се изменят с възрастта и зависят от функционалното състояние на неговия паренхим.
Подробно анатомично описания на яйчниците бихте могли да намерите при:
» Анатомия на яйчник (ovarium)
Патогенеза
Вероятността за развитие на болестта зависи от генетични и негенетични фактори.
Генетичният фактор е наследствен, непроменим признак, като човек може да е изложен на по-висок риск за развитие на рак, ако член от семейството има този тип карцином. Негенетичните фактори се отнасят до промените в заобикалящата среда на човека и могат да включват диета, физически упражнения или излагане на вредни вещества.
Факторите, които са свързани с намален риск за развитие на рак на яйчниците, включват използването на орални контрацептиви, непроходимост от страна на маточните тръби и увеличаване на броя на доносените бременности. Кърменето също е свързано с намален риск от рак на яйчниците.
Един от факторите, който може да увеличи риска за развитие на яйчников карцином, е използването на хормони след менопауза.
Според една от хипотезите, развитието на карцинома in situ на яйчника става, когато дивият тип алели (форма на различни състояния на един ген, които определят различни белези) на тумор-супресорния ген изчезнат при индивиди с герминативна (наследствена) мутация в този ген.
Нито загуба на хетерозиготност за BRCA1 (breast cancer 1 - човешки тумор-супресорен ген), нито мутации на TP53 (познат също като p53 - тумор-супресорен протеин 53) са документирани преди наличие на инвазия от яйчниковите карциноми, възникващи при жени с герминативни BRCA1 мутации. Проследяването на такива генетични промени е трудно, защото лезиите рядко се откриват в яйчниковия епител.
Имунохистохимичното оцветяване с антитела към p53 показва силна имунореактивност, ограничена до променения епител, което е признак за присъствието на мутирал p53 ген в тези клетки. Тези резултати показват, че загубата на функция на тези два тумор-супресорни гени настъпва рано при овариалната канцерогенеза при носители на BRCA1 мутации.
Жените, които унаследяват герминативни мутации в BRCA1 тумор-супресорния ген, са с увеличен риск за развитие на рак на яйчниците. Тези жени често избират да си премахнат яйчниците профилактично, в опит да се предотврати развитието на това заболяване.
Изображение: www.researchgate.net
Патоморфология
Хистологично, яйчниците като цяло са без особени промени, жълто-сивкави и с наличие на изпъкналости, в съответствие с възрастта на пациента.
Налице е плосък до кубичен повърхностен епител, като е налице малък фокус от значително изменен епител на яйчниковата повърхност, който се разпростира в стромалните (строма - опорната структура на даден орган) гънки на повърхностния епител. Клетките, изграждащи този епител, са уголемени, стратифицирани и показват загуба на полярност. Цитологичните (клетъчните) и ядрените характеристики са специфични за карцином in situ и включват ядрен плеоморфизъм (способността да се проявяват в повече от една форма), груб и неправилно разпределен хроматин (изгражда хромозомите), неправилни макронуклеоли (нуклеола - ядърце) и чести митози.
Не са налице характеристики на стромална инвазия, като неправилен епителен/стромален вид, единични клетки или малки групи от клетки в рамките на стромата, както и реакция на стромата. Между злокачествения и нормалния епител има рязка граница, без зона на преход. Присъства силната ядрена имунореактивност за p53, която се ограничава до анормалните клетки.
Преинвазивната загуба на хетерозиготност е особено трудно да се установи в яйчниковите карциноми, докато карциномите in situ, възникващи в яйчниковия епител, се срещат рядко.
Клинична картина
По времето, когато се появят симптоми, карциномът in situ на яйчника се е трансформирал в инвазивен, като е засегнат целия остатъчен епител.
Изображение: ovarianresearch.biomedcentral.com
Профилактика
Съществуват няколко възможности, които жените могат да предприемат, за да се намали риска за развитие на болестта:
- отстраняване на яйчниците: при жени, които имат фамилна анамнеза за рак на яйчниците или наличие на BRCA1 или BRCA2 мутации, отстраняването на яйчниците преди развитието на рак (профилактична оофоректомия) може значително да намали риска от развитие на инвазивен карцином.
Премахването на яйчниците намалява и риска от развитие на рак на гърдата, тъй като някои типове рак на гърдата не се развиват без хормоните, произвеждани от яйчниците. След премахването на яйчниците, жените най-вероятно ще изпитат симптоми като при менопауза, като например горещи вълни.
Премахването на яйчниците означава, че жената няма да може да има деца, поради което някои жени отлагат хирургичната интервенция за периода след раждане.
Карцином in situ на яйчника при носители на BRCA1 и BRCA2 мутации се появява най-често след 40-годишна възраст.
- орални контрацептиви: намаляват риска за развитие на карцином in situ на яйчниците. Тъй като оралните контрацептиви може да имат различен ефект върху здравето, решенията относно тяхното използване трябва да се взимат строго индивидуално за всеки пациент;
- режим на хранене: приемане на пълнозърнести храни; плодове и зеленчуци; ограничен прием на червено или преработено месо; ограничен прием на алкохол и поддържане на оптимално телесно тегло;
- упражнения: препоръките са за поне 30 минути умерена до тежка физическа активност, колкото се може по-често през седмицата;
Скрининг
Скринингът и ранното откриване на преканцерозните изменения е свързано с рутинното провеждане на прегледи или изследвания при хора, които нямат никакви симптоми на рак, като целта е да се засекат раковите изменения във възможно най-ранен етап.
По-важните насоки включват:
- годишен гинекологичен преглед: основният начин за откриване на предракови изменения е пълно изследване при гинеколог поне веднъж годишно. Карциномът in situ на яйчника не показва никакви симптоми;
- трансвагинален ултразвук плюс тестване за CA-125 (карциномен антиген 125, cancer antigen 125): препоръчва се при жени, които имат BRCA1 или BRCA2 мутации;
Друго предраково изменение в това МКБ е:
КАРЦИНОМ IN SITU НА МАТОЧНИТЕ ВРЪЗКИ (лигаменти)
Това преканцерозно състояние произхожда основно от широката маточна връзка. Карциномите in situ на прикрепящия апарат на матката са два основни типа:
- Епителни тумори от Мюлеров произход (Müllerian type)
- Волфови аднексални тумори (Wolffian adnexal tumour).
Епителните тумори от Мюлеров тип са най-честите неоплазми на маточните връзки. Възрастта на засегнатите пациенти варира между 28-70 години, а туморите са кистозни, солидни или смесени. По-голямата част от туморите са едностранни, но поради малкия брой случаи и ограниченото проследяване на пациентите в голяма част от случаите, прогнозата за тези тумори е неясна.
Волфовите аднексални тумори се срещат предимно в двата листа на широката връзка, но може да се развият и като лезия "на краче". Освен в широката връзка, този тип тумори може да се наблюдават и в серозната обвивка на фалопиевите тръби, яйчника и ретроперитонеума.
Волфовите тумори обхващат пациенти между 15-81 години, като повечето се развиват едностранно.
Широката връзка (ligamentum latum uteri) представлява двойна гънка на перитонеума, която се образува при връщането на перитонеума от тазовото дъно и страничната стена на таза. Повечето тумори са доброкачествени кисти, а злокачествените новообразувания се категоризират или като първични, или като вторични.
Изображение: www.freepik.com
Основните злокачествени заболявания на широката връзка са тези с Мюлеров произход (т.е. серозен карцином, папиларен карцином, цистаденокарцином, ендометроиден карцином, ясно клетъчен карцином), уротелен преходноклетъчен карцином, мезенхимен сарком или хистоцитом, както и феохромоцитом.
Вторичните злокачествени заболявания на широката връзка включват метастази от ендометриума (лигавицата на матката), шийката на матката и яйчниците.
Първичното злокачествено заболяване се диагностицира въз основа на неговото разположение в или върху повърхността на широката връзка и от степента на отделяне на тумора от матката и яйчниците.
Като цяло, тумори от всеки Мюлеров клетъчен тип и от всяка степен на злокачественост могат да се развият в тези структури, но са редки в сравнение с тяхната поява в яйчника.
Етиология
Точната етиология е неизвестна, но въпреки това карциномът in situ на широката връзка е свързан с туберкулозен салпингит.
Подобно на злокачествените заболявания на яйчниците, тук също се наблюдава BRCA герминативна мутация и TP53 мутация.
Патоморфология
Хистологично, този тип тумори показват компактно разпространение на овални до вретеновидни клетки, свързани с базалната мембрана и разделени от различни количества влакнеста съединителна тъкан, която може и да липсва. В клетките има кръгли до овални ядра, които може да са назъбени.
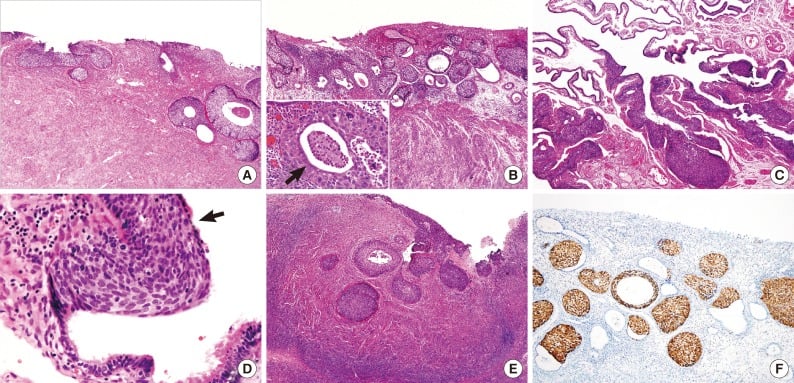
Изображение: www.researchgate.net
Клинична картина
Най-честият симптом е коремна болка от неизяснен произход.
Диагноза
Изследванията обикновено са за постменопаузно кървене и включват:
Карциномен антиген 125 (cancer antigen 125, CA-125) се изследва като маркер за проследяване на отговора към терапията.
Методите за образна диагностика - компютърна томография (КТ), магнитен резонанс (MRI) и ултразвук - спомагат за откриване на местоположението и размера на тумори на връзките, метастази, засягане на лимфните възли, както и за предоперативно планиране и консултиране.
Лечение
Лечението на карциномите in situ на широката връзка зависи от патологичните резултати, като при отрицателни цитологични резултати не се предприема лечение, докато наличието на положителна цитологична находка е индикация за интраепителна химиотерапия с медикаменти, съдържащи платина.
Хирургичното лечение включва:
- тотална хистеректомия с двустранна салпинго-оофоректомия;
- оментектомия (премахване на оментума) и перитонеално промиване;
- селективна тазова и парааортална (близо до аортата) лимфаденектомия (оперативно отстраняване на лимфни възли);
Изображение: www.freepik.com
Облата връзка на матката (ligamentum teres uteri) започва от горния край на маточните ръбове, непосредствено пред мястото на залавянето на маточните тръби. Тази връзка преминава между двата листа на ligamentum latum uteri, през ингвиналния канал и завършва в подкожната тъкан на голямата срамна устна и лонното възвишение. Нейната дължина е около 12-14 см. Изградена е от фиброзно-еластична основа и снопчета гладки мускулни влакна, произхождащи от мускулатурата на матката.
Карциномите in situ на облата връзка се срещат рядко, като някои от типовете тумори включат: дермоидна киста, ендометриоза, мезотелиална киста, лейомиома и лейомиосаркома, а лейомиомата е най-честия тумор на облата връзка.
Заглавно изображение: www.freepik.com
Коментари към Карцином in situ на други и неуточнени женски полови органи МКБ D07.3