Пароксизмална тахикардия МКБ I47
Пароксизмалната тахикардия е вид аритмия, характеризираща се с внезапни пристъпи на ускорен пулс (пароксизми). Сърдечната честота може да достигне 140-220 удара в минута, а при децата - до 300 удара в минута. В същото време се поддържа правилният сърдечен ритъм, поради патологична циркулация на възбуждане през миокарда или активиране на патологични огнища на висок автоматизъм в него.
В зависимост от локализацията на фокуса на патологичните импулси се разграничават две основни форми на пароксизмална тахикардия: камерна и надкамерна (суправентрикуларна).
Клиничният ход и резултатите от суправентрикуларните тахикардии са по-благоприятни от тези на камерните тахикардии. Суправентрикуларните тахикардии са по-рядко свързани с органично сърдечно заболяване и дисфункция на лявата камера. Подобни тахикардии обаче са силно симптоматични, което води до увреждане на пациента. При суправентрикуларна тахикардия са вероятни такива опасни клинични прояви като пресинкоп и синкоп, внезапна аритмична смърт (2-5%).
Минималната продължителност на пароксизмалната тахикардия е 3 сърдечни цикъла. Обичайната продължителност на епизодите на пароксизмална тахикардия е от няколко часа до няколко дни. Такива епизоди имат способността да спират спонтанно. Устойчивите епизоди на пароксизмална тахикардия с продължителност дни или месеци са изключително редки.
Етиология
Пароксизмалната тахикардия често има функционален характер, особено в млада възраст. Обикновено физическите или психическите реакции на стрес са непосредствената причина за пристъпите.
Камерната форма на заболяването се наблюдава по-често на фона на тежки органични лезии на сърцето.
Пароксизмална тахикардия се развива и при други форми на исхемична болест на сърцето (ангина пекторис, атеросклеротична и постинфарктна кардиосклероза, хронична коронарна недостатъчност), хипертония, вродени и придобити сърдечни дефекти, миокардит и тежки инфекции. По-рядко аритмията се среща при тиреотоксикоза и алергични заболявания.
Специално място сред факторите, допринасящи за развитието на пароксизмална тахикардия, заемат лекарствата. Например, интоксикацията с дигиталисови препарати може да причини тежка пароксизмална тахикардия, която често е фатална (до 65%). Пароксизмална тахикардия може да се появи и по време на лечение с високи дози новокаинамид и хинидин.
Пароксизмите на тахикардия са възможни по време на операция на сърцето, по време на катетеризация на кухините му, по време на терапия с електрически пулс. Понякога пароксизмална тахикардия е предвестник на камерното мъждене.
В детска възраст понякога се появява идиопатична пароксизмална тахикардия, причината, за която не може да бъде определена.
В предучилищна и училищна възраст има съществена пароксизмална форма на тахикардия (идиопатична). Причината му не е напълно изяснена. Предполага се, че причината е неврогенна. В основата на такива тахикардии са психоемоционални фактори, водещи до увеличаване на симпатичното разделение на вегетативната нервна система.
Патогенеза
Патогенезата на пароксизмалната тахикардия не е добре изяснена. Има няколко теории, обясняващи механизма на развитие на този вид аритмия. Най-разпространената и обоснована теория за ре-ентри и микро ре-ентри механизми.
В допълнение, пароксизмите на тахикардията могат да бъдат причинени от наличието на ектопичен фокус на автоматизъм, който генерира импулси с честота, надвишаваща честотата на синусовия ритъм.
Пароксизмалната тахикардия се свързва предимно с нарушен метаболитен метаболизъм при органично увреждане на миокарда: по презумпция - с различно съдържание на електролити в засегнатите и близките незасегнати части на сърдечния мускул.
Висока степен на риск от развитие на пароксизмална тахикардия е при хора с вродени анормални пътища на провеждане на нервен импулс. Това може да бъде снопът на Кент, разположен между предсърдията и вентрикулите, влакната на Махайм между атриовентрикуларния възел и вентрикула, или други проводими влакна, които се образуват в резултат на някои заболявания на миокарда. Горните механизми на възникване на пароксизмални аритмии могат да бъдат провокирани от провеждането на нервен импулс по тези патологични пътища.
Съществува и друг механизъм за развитие на пароксизмална тахикардия, свързана с нарушена функционалност на атриовентрикуларния възел. В този случай във възела възниква надлъжна дисоциация, което води до нарушаване на проводимите влакна. Някои от тях стават неспособни да провеждат импулси, докато другата част не работи правилно. Поради това някои нервни импулси от предсърдията не достигат до вентрикулите, а се връщат ретроградно (в обратна посока). Тази работа на атриовентрикуларния възел допринася за кръговата циркулация на импулсите, които причиняват тахикардия.
Клинична картина
По правило пристъп на пароксизмална тахикардия има внезапно начало и завършва също толкова неочаквано. Пациентът изпитва болка в областта на сърцето (първоначална екстрасистола), след което започва сърцебиене. Изключително рядко пациентите се оплакват само от усещане за дискомфорт в областта на сърцето, леко сърцебиене или изобщо не изпитват неприятни усещания. Понякога преди атака е възможно да се фиксира екстрасистола. Много рядко някои пациенти усещат лека замаяност, шум в ушите, усещане за притискане в областта на сърцето.
По време на атака на пароксизмална тахикардия пациентите често изпитват силна болка. Електрокардиограма през този период регистрира наличието на коронарна недостатъчност. Към болката могат да се добавят и нарушения на централната нервна система:
- възбуда
- мускулни крампи
- замаяност
- потъмняване пред очите
Преходните фокални неврологични симптоми като хемипареза, афазия са изключително редки.
При атака на пароксизмална тахикардия може да се появи повишено изпотяване, увеличена чревна перисталтика, метеоризъм, гадене и повръщане. Важен диагностичен признак на пристъп на пароксизмална тахикардия е "urina spastica" - често и обилно уриниране в продължение на няколко часа. Появата на този симптом се свързва с отпускане на сфинктера на пикочния мехур, със спазми по време на атака. След края на атаката дишането и сърдечната дейност се нормализират, пациентът изпитва чувство на облекчение.
При поява на атака на пароксизмална тахикардия кожата и видимите лигавици стават бледи; югуларните вени понякога набъбват, пулсират синхронно с артериалния пулс; дишането се ускорява; има ритмичен, рязко ускорен пулс със слабо запълване, измерването на пулса е трудно.
Аускултацията разкрива ритъм със сърдечна честота от 150-160 до 200-220 в минута. При камерна форма на пароксизмална тахикардия честотата на хетеротопния ритъм може да бъде до 130 в минута. С увеличаване на сърдечната активност, чутите преди това шумове изчезват, сърдечните звуци стават ясни. Поради недостатъчното запълване на вентрикулите вторият тон отслабва. Систолното налягане намалява, диастолното налягане остава нормално или леко понижено. Кръвното налягане след прекратяването на пристъпа постепенно се връща към първоначалното си стойност.
Понижението на кръвното налягане по време на пароксизмална тахикардия се дължи на намаляване на минутния обем поради съкращаване на диастола и намаляване на обемния удар. При пациенти с рязко променен сърдечен мускул се забелязва отчетливо понижение на кръвното налягане дори при картина на колапс.
Диагноза
Диагнозата на пристъпната тахикардия се поставя след добре снета анамнеза от пациента, след извършване на физикален и инструментален преглед. Първото нещо, което трябва да се направи за диагностициране на това заболяване, е правилното събиране на анамнеза, специално внимание се обръща на естеството на атаката и сърдечната честота. 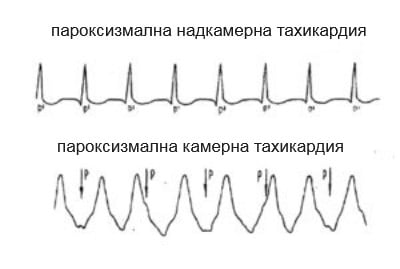 Това ви позволява да определите формата на заболяването. Камерната тахикардия се характеризира с това, че сърдечната честота рядко е по-висока от 180 удара в минута. В случай на суправентрикуларна тахикардия сърдечната честота може да надвишава 220 удара в минута.
Това ви позволява да определите формата на заболяването. Камерната тахикардия се характеризира с това, че сърдечната честота рядко е по-висока от 180 удара в минута. В случай на суправентрикуларна тахикардия сърдечната честота може да надвишава 220 удара в минута.
С по-голяма информативност е инструменталният метод на изследване, който включва следното:
- електрокардиограма (ЕКГ) - показва изменения в Р-вълната, промяна в PP и PQ-интервалите
- ехокардиограма - дава информация при наличието на изменения в структурата и функцията на сърдечно - съдовата система, а при сърдечно здрави лица - няма значение за диагнозата
В диагностицирането на почти всяка патология на сърцето ЕКГ процедурата заема специално място. Този случай не е изключение. На електрокардиограмата с това заболяване можете да видите промяна на P вълната. Положението й спрямо QRS комплекса, както и формата и полярността се променят. Последната стойност позволява правилно да се диагностицира формата на заболяването.
Камерната форма се проявява върху кардиограмата чрез разширяване на QRS комплекса и неговата деформация. P вълната може да не бъде променена. Предсърдната форма се проявява чрез стандартното положение на P вълната. Пристъпите с начало в атриовентрикуларния възел се характеризират от сливането на P вълната с QRS комплекса.
В случай, че едно изследване с ЕКГ не дава резултат, препоръчително е да се предписва ежедневно наблюдение, благодарение на което ще бъде възможно да се идентифицират кратки пароксизми, които изобщо не засягат пациента.
За целите на диференциалната диагноза се препоръчват рентгенография на гръден кош, ядрено-магнитен резонанс и компютърна томография.
Лечение
Стъпките на лечение при пароксизмална тахикардия се избират индивидуално и зависят от много фактори:
- форми на тахикардия
- нейните причини
- продължителността и честотата на атаките
- усложнения от тахикардия
- степента на развитие на сърдечна недостатъчност
При камерни форми на пароксизмална тахикардия е необходима спешна хоспитализация. В някои случаи с идиопатични варианти с възможност за бързо облекчение е разрешено спешно приложение на антиаритмично лекарство.  Суправентрикуларната тахикардия също може да се контролира от лекарства. Ако обаче се развие остра сърдечно-съдова недостатъчност, е необходима и хоспитализация.
Суправентрикуларната тахикардия също може да се контролира от лекарства. Ако обаче се развие остра сърдечно-съдова недостатъчност, е необходима и хоспитализация.
В случаите, когато пароксизмалните припадъци се наблюдават повече от два до три пъти месечно, се предписва планирана хоспитализация за допълнителен преглед, корекция на лечението и решаване на въпроса за хирургическата интервенция.
Облекчаването на пароксизма трябва да започне с вагални техники, които намаляват ефекта на симпатоадреналната система върху сърцето. Тези техники далеч невинаги са ефективни, поради което основният начин за спиране на атака е прилагането на антиаритмично лекарство. Използват се медикаменти като новокаинамид, пропранолол, етмозин, изоптин или кордарон. Продължителните пароксизми, които не подлежат на лекарствено лечение, се спират чрез електроимпулсна терапия.
За предотвратяване на рецидиви (в този случай повторни припадъци) се предписват редица лекарства на лица с чести пароксизми. Кратки суправентрикуларни тахикардии или пациенти с изолирани пароксизми не изискват антиаритмично лечение с лекарства.
В допълнение към антиаритмичните лекарства, антирецидивното лечение включва използването на сърдечни гликозиди (Strofantin, Korglikon) под редовен мониторинг на ЕКГ. За предотвратяване на развитието на камерни форми на пароксизмална тахикардия се използват бета-блокери (Метопролол, Анаприлин). Ефективността им е доказана, когато се комбинира с антиаритмични лекарства.
Хирургичното лечение е показано само в тежки случаи. То може да се състои в деструкция на допълнителни пътища за провеждане на импулси или ектопични огнища на автоматизъм, радиочестотна аблация на сърцето, имплантиране на пейсмейкър и имплантиране на електрически дефибрилатори.
Изображение: CCO Public domain
Видове Пароксизмална тахикардия МКБ I47
Симптоми и признаци при Пароксизмална тахикардия МКБ I47
- Периоди на недостиг на въздух
- Периоди на слабост
- Периоди на непоносимост към физическо натоварване
- Периоди на ускорен сърдечен ритъм
- Периоди на сърцебиене
- Периоди на тежест в гърдите
Лечение на Пароксизмална тахикардия МКБ I47
Продукти свързани със ЗАБОЛЯВАНЕТО
ХИМАЛАЯ АБАНА таблетки * 30
БЯЛ РАВНЕЦ СТРЪК
БЕТАБЛОКАДА таблетки 50 мг * 30 ЧАЙКАФАРМА
ЛАНИТОП таблетки 0.1 мг * 30
РИТМОНОРМ таблетки 150 мг * 50 МАЙЛАН
СУКЦИПРОЛ таблетки с удължено освобождаване 47.5 мг * 60 ТЕВА
СИНТРОМ таблетки 4 мг * 20
АМАРИТОН капсули 150 мг * 30 ЧАЙКАФАРМА
МЕТОПРОЛОЛ таблетки 50 мг * 20 СТАДА
МЕТОСТАД CR таблетки с удължено освобождаване 95 мг * 30 СТАДА
ПРОПАСТАД таблетки 150 мг * 20 СТАДА
СОТАГАММА таблетки 80 мг * 50 WORWAG PHARMA
Библиография
https://diseases.medelement.com/disease/%D0%BF%D0%B0%D1%80%D0%BE%D0%BA%D1%81%D0%B8%D0%B7%D0%BC%D0%B0%D0%BB%D1%8C%D0%BD %D0%B0%D1%8F-%D1%82%D0%B0%D1%85%D0%B8%D0%BA%D0%B0%D1%80%D0%B4%D0%B8%D1%8F-%D0%BD%D0%B5%D1%83%D1%82%D0%BE%D1%87%D0%BD %D0%B5%D0%BD%D0%BD%D0%B0%D1%8F-i47-9/3931
https://www.medkompas.ru/about-health/diseases/paroksizmalnaya-tahikardiya/
http://mariupol.medkontrol.pro/zabolevan
https://zen.yandex.ru/media/id/5cf1006343b68900acf0aa10/paroksizmalnaia- tahikardiia5cf384fb84b0e900aee296f5iya/paroksizmalnaya-taxikardiya.html





Коментари към Пароксизмална тахикардия МКБ I47
aleks maslarov
далисе лекува без странични ефекти?
далисе лекува без странични ефекти?