Меланом in situ МКБ D03
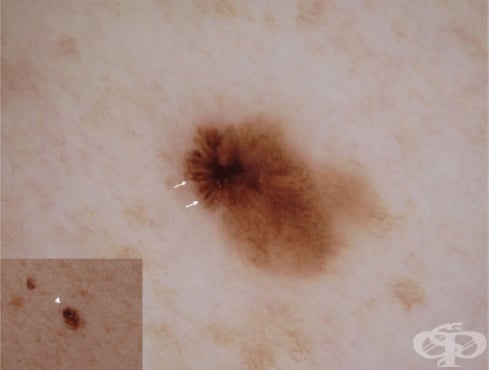
В това МКБ D03 Меланом in situ са разгледани две преканцерозни (предракови) форми — меланом in situ, както и един от подвидовете му — лентиго малигна (lentigo maligna).
Меланом in situ
Много ранната, неинвазивна форма на кожно злокачествено новообразувание, наречено меланом, при която туморът се ограничава до епидермиса, се нарича меланом in situ (MIS).
Думата "меланом" идва от гръцката дума "melas, μελας", което означава "черен".
Меланинът е тъмен пигмент, които придава на кожата специфичен цвят, като се синтезира от пигментни клетки, разположени в кожата, наречени меланоцити. След като кожата бъде изложена на слънчева светлина, меланоцитите произвеждат повече меланин, а това води до потъмняване на кожата.
Меланоцитите понякога нарастват заедно в безвредни групи или гнезда, наречени бенки. Повечето хора имат между 10 и 50 бенки, като те са по-тъмни от околната кожа, което се дължи на увеличения брой меланоцити в тях.
Терминът "in situ" означава, че раковите клетки не са се разпространили на друго място в тялото.
Налице са ракови клетки в горния слой на кожата (епидермиса), но всички те са ограничени на мястото, на което са започнали да се развиват. Тези клетки не са започнали да се разпространяват към или да навлизат в по-дълбоките слоеве на кожата, т.е. не са се трансформирали в инвазивен тумор. Това е и причината някои автори да означават меланомите in situ като преканцерозно (предраково) състояние.
Според Американското онкологично дружество (American Cancer Society) през 2009 година са съобщени около 68 720 нови случая на злокачествен меланом и 53 120 нови случаи на меланом in situ.
Лентиго малигна (Lentigo maligna) представлява подвид на меланом in situ, който се развива по откритие части на тялото, подложени на най-голямо слънчево въздействие, като съставлява около 80% от всички меланоми in situ.
Меланомът е злокачествен тумор на кожата, развиващ се от меланоцитите, чиято честота нараства всяка година. Тези хетерогенни злокачествени образувания са силно агресивни и могат да възникнат в или близо до бенка, но могат да се появят и върху напълно нормално изглеждащ участък от кожата. Меланомите се развиват, когато пигментните клетки на кожата (меланоцитите) се трансформират в ракови и започнат да се размножават неконтролируемо, като след това могат да навлязат в кожата около тях или дори да се разпространят в други области (например лимфни възли, черен дроб и бели дробове).
Развитието на меланом преминава през 4 стадия, като меланом in situ е стадий 0.
Рискови фактори
Рисковите фактори за развитие включват фактори на околната среда, както и генетични фактори.
Основният рисков фактор на външната среда за развитие на MIS е прекомерното излагане на слънчева (ултравиолетова, UV) светлина, особено през първите 20 години от живота. Използването на изкуствени източници на ултравиолетова светлина, например солариуми, също повишава риска за развитие на меланоми ин ситу.
Меланомите in situ са особено разпространени сред бялата раса.
Други рискови фактори за развитие на тези злокачествени заболявания са:
- женски пол — заболяването се развива по-често при жени, отколкото при мъже, като това е второто най-често срещано злокачествено заболяване при хора на възраст между 15 и 34-годишна възраст. MIS се среща много рядко при деца;
- фамилна анамнеза за меланомни новообразувания;
- хора, които вече са имали меланом, са с повишен риск за развитие на още един;
- наличието на необичайни (атипични) бенки — те могат да бъдат по-големи от обикновените бенки, да бъдат в по-големи количества, както и да имат неправилни ръбове или променен цвят;
- индивиди, които изгарят лесно на слънце — това са хора със светла кожа, руса или червена коса, сини или зелени очи и при които лесно се образуват лунички;
- история за тежко слънчево изгаряне, често с появата на мехури по кожата (II степен изгаряне), особено в детска възраст;
- хората с голям брой (повече от 50) нормално изглеждащи бенки или които имат много голям и тъмен на цвят родилен белег са с малко по-висок от средния риск за развитие на меланом in situ;
- хора с увредена имунна система (например в резултат на ХИВ инфекция или след прием на имуносупресивни лекарства поради трансплантация на органи);
Въпреки това, анамнезата за сериозно слънчево изгаряне в миналото има по-голямо значение за развитието на меланом, отколкото хроничното излагане на слънчева (ултравиолетова) светлина.
Lentigo maligna, за разлика от другите меланоми, има по-голяма асоциация с немеланоните кожни карциноми.
Повече информация за немеланомните злокачествени образувания на кожата ще намерите при:
МКБ D04 Карцином in situ на кожата
МКБ C44 Други злокачествени новообразувания на кожата
Клинична картина
Меланомът in situ може да има силно променлив вид — от добре отграничена, малка на размер, кафява макула на участък от кожата, който е привидно здрав до асиметричен, различно пигментиран голям участък, разположен върху ясно изразена актинично (соларно) увредена кожа.
Много меланоми in situ започват като малки изменения в размера, формата или цвета на вече съществуваща бенка; други започват като тъмна област, която може да изглежда като нова бенка.
Туморът може да се представи и като едва забележимо розово петно, като това най-често се наблюдава при хора с по-светла кожа.
Повечето меланоми ин ситу не предизвикват никакви симптоми, като в някои случаи може да е налице мравучкане или сърбеж.
Ако меланомите in situ не се лекуват още в началото, в по-късен етап е възможно да възникнат различни промени в тях:
- могат станат твърди на допир и да се появят неравности, приличащи на бучки;
- да започнат кървят;
- да отделят мътен секрет;
- да се покрият с коричка;
Клиничната картина, заедно с данни за промяната във вида на лезията, новопоявила се лезия или симптоми като сърбеж и болка, може да насочи към биопсия.
Диагноза
Хистологичното изследване на цялата лезия е от особено значение за правилната диагноза на меланомите in situ.
Голямо значение за диагностиката има и правилното вземане на биопсичен материал.
Частичната биопсия може да докаже само меланом in situ, а в действителност да е налице и неидентифицирана инвазивна форма, но на друго място.
Меланомът in situ се характеризира с наличието на атипични меланоцити, които са ограничени до епидермиса.
Други характерни особености на MIS включват:
- преобладаване на единични атипични меланоцити;
- множество единични меланоцити — по-голямата част от тях са разположени в горните слоеве на епидермиса вместо в базалния слой;
- наличие на сливащи се, широки, неравно оразмерени и разпределени гнезда от меланоцити;
Засегнатият епидермис често е слабо демаркиран от околната тъкан, с наличие на единични меланоцити, които са разположени на различно разстояние.
За да се улесни диагнозата на меланомите in situ, може да се приложат множество методи за оцветяване, включително:
- S-100;
- HMB-45;
- Mel-5;
- MART-1/Melan-A;
S-100 е кисел Ca2+ (калций) и Zn2+ (цинк)-свързващ протеин, който освен меланомите оцветява и доброкачествени меланоцитни лезии, дендритни клетки, хистиоцити, Шванови клетки (Schwann cells), миоцити, хондроицити, екринни и апокринни клетки.
S-100 е полезен при идентифициране на дермалния компонент на меланомите, както и на десмопластичните меланоми.
HMB-45 е моноклонално антитяло от мишка, което "разпознава" свързаните с меланозоми сиалирани глипротеини, които се наблюдават при злокачествените меланоцити.
Mel-5 идентифицира gp75 — гликопротеин, намиращ се в изобилие в меланоцитите. Този маркер оцветява много добре меланоми, но и много други немеланоцитни лезии.
MART-1/Melan-A е цитоплазмен антиген, който се наблюдава при меланоцитна диференциация и присъства при 80-100% от меланомите.
За разграничаване на доброкачествен невус (бенка) от меланом in situ в хистологично (тъканно) неясни меланоцитни неоплазми може да се използва флуоресцентна in situ хибридизация (FISH).
Методът може да се използва като помощно средство при затруднена хистологична диагноза.
Повече информация за този тест ще намерите при:
Флуоресцентна in situ хибридизация (FISH)
Лечение
Меланомите in situ се лекуват чрез хирургични методи, но ако не се третират с подходящата оперативна техника, меланомът ин ситу има опасност да се превърне в инвазивен рак.
Ето защо е много важно да се вземат превантивни мерки за развитието на това злокачествено заболяване, което ще намали риска за развитието му в бъдеще.
Лечението на меланомите in situ е предизвикателство поради често срещаното субклинично микроскопско разпространение и развитието на това заболяване в областта на главата и шията — зони, които са от значение за външния вид и при които е налице хронично вредно въздействие на слънцето, което изисква много внимателно подбиране на правилното лечение.
Избирането на най-подходящ начин за премахване на тумора е от изключително значение, за да се намали потенциалното прогресиране към инвазивно заболяване и развитието на метастази, а също и за постигане на оптимални козметични резултати.
При по-трудно лечими меланоми ин ситу се прилага и многоетапно хирургично лечение.
Лечението на меланомите in situ може да е трудно, тъй като липсата на добре изразени граници на лезията, особено при лентиго малигна, често дава незадоволителни темпове на излекуване при стандартна ексцизия.
За лечение на MIS се използват множество методи за лечение, като всеки има своите силни и слаби страни:
- хирургично лечение - като средство на избор при хирургичното лечение на меланом in situ се смята ексцизията:
Този метод гарантира отстраняването на периаднексиалните (около кожните придатъци) меланоцити и дава възможност за задълбочена хистологична оценка, позволяваща идентифицирането на всяка неоткрита преди потенциално инвазивна структура.
Границата на оперативна резекция при меланом in situ е 5 мм, като този стандарт е създаден през 1992 година на конференцията на Националните здравни институти (National Institutes of Health), подкрепен от препоръките (гайдлайните) на Американската академия по дерматология (American Academy of Dermatology’s guidelines) за лечение на меланом in situ, издадени през 2001 година.
За съжаление, 5-милиметровата граница на хирургична резекция е недостатъчна за голяма част от меланомите in situ, особено тези в областта на главата и шията, както и развиващите се на увредена от слънцето кожа.
Честотата на рецидивите при резекционно поле от 5 мм варира от 6% до 20%.
Множество изследвания обаче са потвърдили незадоволителните резултати при отстраняването на меланомите ин ситу със стандартна ексцизия с 5-милиметрови оперативни ръбове.
Разработени и преработени са различни многоетапни ексцизионни техники с по-добър контрол на оперативните ръбове, за да може да се оптимизира тъканния анализ и да се намалят рецидивите.
Тези методи включват анализ на малки тъканни линии с граница на оперативната резекция от 2 мм, една седмица преди ексцизията на първичния тумор.
Плюсовете на този предварителен анализ включват избягване на продължително отворените рани.
Недостатъците на тази техника включват забавяне на туморната ексцизия и невъзможност за идентифициране на инвазивни участъци докато не се затвори оперативната рана.
Честотата на рецидивиране при многостепенните ексцизии варира от 0% до 5%.
- Mohs микрографска хирургия (MMS):
За разлика от стандартната ексцизия, Mohs микрографската хирургия осигурява предимствата на пълна оценка на оперативните ръбове, предпазване на тъканите и по-голяма честота на излекуваните случаи.
MMS включва тангенциално изрязване на тумора, което дава възможност за изследване на 100% от периферните оперативни ръбове.
Mohs операцията се извършва на четири етапа:
- хирургично отстраняване на засегната тъкан (онкохирургия);
- хистологично картографиране на отстранената тъкан, замразяване и рязане на тъканите на криостат с дебелина между 5 и 10 микрометра и последващо оцветяване с хематоксилин и еозин (Н&Е) или други багрила (включително толуидиново синьо);
- микроскопско изследване на тъканните проби;
- възможност за реконструкция на хирургичния дефект на кожата (възстановителна хирургия);
Основното предимство на тази техника е незабавното възстановяване.
Недостатък на този метод е, че е затруднено разпознаването на злокачествени меланоцитни клетки в замразени биопсични материали, а също и наличието на ограничен брой хирурзи, които могат да извършат такава процедура при меланом in situ.
В замразените проби е трудно разграничаването на вакуолизирани кератиноцити от меланоцити, а дермални възпалителни клетки могат да наподобяват меланоцити.
Необходимо е и разграничаване на злокачествени меланоцити от доброкачествена меланоцитна хиперплазия, която често се наблюдава при увредена от слънцето кожа.
Най-голяма диагностична стойност е наличието на меланоцитни гнезда.
Допълнителни находки, насочващи към злокачествено заболяване, са:
- неравномерното разпределение на пигмент и меланоцити;
- аднексиално засягане;
- пейджетоиден тип растеж;
Съществуват няколко други метода за оцветяване на замразени биопсични материали, включително:
- S-100;
- HMB-45;
- Mel-5;
- MART-1/Melan-A;
Сравнителни проучвания са установили, че MART-1/Melan-A е най-чувствителният и специфичен метод за имунооцветяване при идентифициране на меланом в замразен хистологичен материал.
Недостатъците на тези техники включват:
- допълнителни методи за обработка;
- необходимост от по-голям професионален опит;
- опасност за фалшиво положителни резултати, причинено от оцветяването на пигментирани актинични кератози и актинично увредена кожа;
Алтернативно лечение
Алтернативното лечение на меланомите in situ включва:
- локално приложение на имиквимод:
Имиквимод е синтетичен имидазоквинолинов амин, който стимулира имунната активност.
Той активира вродената имунна система (система на комплемента), което води до синтез и освобождаване на множество цитокини, включително интерферон-алфа и тумор-некротизиращ фактор алфа, а крайният резултат е апоптоза (програмирана клетъчна смърт) и потискане на туморогенезата;
- лъчева терапия (радиотерапия) — представлява неинвазивен, деструктивен метод за лечение.
Лъчевата терапия е с по-голяма история при лечението на MIS, но води до по-значително увреждане на тъканите и образуване на белези.
Лъчетерапията е добра като втора линия на лечение и е най-подходяща при пациенти в напреднала възраст и при такива, които са неподходящи кандидати за операция, тъй като имат меланоми in situ в областта на главата и шията.
Конвенционалното лъчелечение е ефективен метод за лечение, с честота на оздравяване 86% за 5-годишен период.
Значителен страничен ефект е неселективното увреждане на тъкани.
Лъчетерапията може да доведе до лош от козметична гледна точка резултат — бледост на кожата, атрофия и телеангиектазии (разширение на малки кръвоносни съдове), включващи цялото поле, което се облъчва.
В лечението на MIS може да се приложат и различни видове лазери:
- аргонов;
- СО2 лазер;
- рубинов лазер с Q-прекъсвач;
- александритен лазер с Q-прекъсвач;
- лазер с Q-прекъсвач и добавка неодим итрий-алуминий-гранат;
Използването на лазери за лечението на меланом in situ обаче е свързано с високи честоти на рецидивиране и затова лазерите не се прилагат като стандарт за лечение при повечето тумори.
Лазерната терапия може да е една отлична възможност за лечение в бъдеще, но в момента не се препоръчва за лечение на меланоми in situ.
Прогнозата за преканцерозните (предраковите) форми на меланом е отлична.
Лентиго малигна (lentigo maligna):
Lentigo maligna (LM, лентиго малигна) представлява премалигнено (предраково) меланоцитно новообразувание, което се развива върху хронично увредена от слънцето кожа, особено в областта на главата и шията.
Lentigo maligna е подтип на меланом in situ, състоящ се от злокачествени клетки, но не показва инвазивен растеж.
Прогресирането на това заболяване води развитието на лентиго малигна меланом — един от четирите най-често срещани подтипа на злокачествен меланом, т.е. лентиго малигна не е същото заболяване като лентиго малигна меланом и затова трябва да се обсъжда отделно. Формите на лентиго малигна, които могат да прогресират до лентиго малигна меланом, често се означават като "меланом in situ, тип lentigo maligna".
Лентиго малигна обикновено се представя като пигментирана макула с диаметър 1-3 мм.
Въпреки че LM се среща най-често при мъже от бялата раса, с най-висока честота през шестото и седмото десетилетие от живота, лезии могат да бъдат диагностицирани и през второто и третото десетилетие.
Диагнозата и лечението на лентиго малигна са трудни, тъй като честотата на рецидивите е доста висока (2-50%).
Лентиго малигна е заболяване, описано за първи път от сър Джон Хътчинсън (Sir John Hutchinson) през 1892 година, като първоначално това заболяване е наречено "инфекциозна сенилна луничка".
"Lentigo" е латинска дума и се превежда като "луничка", докато "maligna" означава като "с потенциал да стане злокачествен".
Лентиго малигна е наричан още:
- lentigo melanosis (лентиго меланозис);
- меланоцитни лунички на Hutchinson;
- сенилни лунички;
- преканцерозен не-невоиден меланоцитом;
- ограничена преканцерозна меланоза;
През 1894 година Дюбрей (Dubreuilh) прави по-подробно описание на заболяването, като документира четири случая на "lentigo malin des vieillards", което се превежда като "лентиго малигна при възрастни".
Лентиго малигна е бавно растящ тумор.
Клинично се представя като асиметрична макула, която бавно нараства от центъра към периферията (центробежно) и има неправилни граници.
Лезиите често имат различна пигментация, с нюанси на жълто-кафяво до черно, като обикновен началното им място на развитие е областта на главата и шията, като границите им могат да бъдат неясни. Често се открива и черно оцветяване, наподобяващо мрежа.
Клинична картина
Ранната диагноза е затруднена, тъй като лентиго малигна може да бъде объркано с lentigo simplex (лентиго симплекс) и соларно (слънчево) лентиго.
Лентиго малигна се характеризира с двуизмерен хоризонтален модел на растеж, ограничен до дермо-епидермалната граница.
Ангажирането на дермален участък бележи прехода между лентиго малигна (ограничен до епидермиса) и лентиго малигна меланом (дермална инвазия).
След като LM прогресива до инвазивен лентиго малигна меланом, прогнозата зависи от големината на тумора.
Диагноза
Предпочитаният метод за диагностициране на лентиго малигна е ексцизионна биопсия. Ако лезията (поражението) е много малка, може да се избере shave биопсия или пънчова биопсия, но при тези методи има по-голям риск за допускане на грешка при вземането на проби.
Друга техника е елиптичната (фузиформена) биопсия, при която се достига поне 5 мм дълбочина и се обхваща центъра на тумора.
Биопсия на най-тъмната част от лезията спомага за по-сигурна диагноза.
Лентиго малигна традиционно е предизвикателство за диагностициране, тъй като е трудно да се направи разграничение между незлокачествена атипична меланоцитна хиперплазия и меланом in situ при хронично увредена от слънцето кожа.
Хистологичната диференциална диагноза при LM включва:
- соларно лентиго;
- ранни промени при себорейна кератоза;
- кератоза, наподобяваща лихен планус (Lichen planus);
- пигментирана актинична кератоза;
- меланоцитен невус;
Съществува спор и относно охарактеризирането на лентиго малигна като "меланом in situ". Според някои патолози е малко спорно дали лентиго малигна трябва да се разглежда като меланом in situ вместо меланоцитна дисплазия, докато според други LM е същински меланом in situ, въз основа на броя на нетипичните меланоцити и техния начин на подреждане в рамките на базалния епидермис.
Най-показателният хистологичен параметър, който се използва за потвърждаване на диагнозата lentigo maligna, е пролиферацията на атипични меланоцити в дермо-епидермалната граница във вид на малки гнезда или единични клетки, едновременно със съпътстващото фотоувреждане.
Понякога в базалния слой се наблюдават многоядрени меланоцити с излизащи от тях дендритни израстъци.
При биопсия обикновено се откриват особености на хронични актинични увреждания, например слънчева еластоза.
Несъгласия има и относно ползата на някои допълнителни хистологични характеристики, използвани за диагностициране на лентиго малигна, предвид припокриването между различните предизвикани от слънцето промени по кожата.
Тези хистологични особености включват:
- образуването на мостчета между дермалните папили;
- епидермална атрофия;
- навлизане на меланоцити в периаднексиалните структури;
- обширна подлежаща слънчева некроза;
- меланоцитен атипизъм;
- наличие на възпалителен дермален инфилтрат;
- нехомогенна пигментация или разпределение на меланоцитите;
Според различни проучвания, меланоцитите във фоликуларния епител, както и повишеното количество на меланоцити и сливането им, не могат сами по себе да бъдат диагностичен критерий за лентиго малигна.
Наличието на други хистологични особености, като образуване на гнезда (островчета) от клетки, вертикално подреждане или пейджетоидно разпространение, спомагат за по-точното разграничаване на lentigo maligna от меланоцитните изменения при увредена от слънцето кожа.
Освен това, според степента на пейджетоидния тип растеж, може да се направи разграничаване между лентиго малигна и злокачествен меланом: минималното пейджетоидно разпространение в епидермиса отличава лентиго малигна от повърхностен меланом.
Оцветяването с хематоксилин и еозин (H & E) е метод, който се използва за оценка на резекционните ръбове на лентиго малигна при изследване със светлинен микроскоп.
Чувствителността на този метод е 100%, а специфичността — 90%.
От изключително значение за успеха на тази техника е правилната методика на оцветяване и опитността на патолозите, за да може да се достигне преживяемост над 90% при 5-годишно проследяване.
За подпомагане диагнозата на лентиго малигна при използването биопсичен материал, взет след Mohs микрографска хирургия или други хирургични техники и след това замразен, се използват и различни имунохистохимични техники за оцветяване, които най-често включват:
- HMB-45;
- MART-1;
- Melan-A;
- Mel-5;
- S-100;
Тези техники имат предимство пред традиционния H&E подход, защото чрез тях по-добре се разграничава лентиго малигна от доброкачествена меланоцитна пролиферация при хронично увредена от слънцето кожа.
Имунохистохимичното оцветяване спомага и за по-доброто разграничаване на остатъчно лентиго малигна от доброкачествени постексцизионни (след ексцизия) меланоцитни белези.
Тъй като действителните ръбове на лезията може да се простират далеч отвъд видимите, разработени са няколко техники, за да се подобри реалното определяне на границите на меланом in situ при оглед (визуален преглед).
Лампата на Ууд (Wood) използва ултравиолетова светлина, която се абсорбира предимно от епидермалния меланин, като по този начин го отличава от околната незасегната тъкан.
Способността на лампата на Ууд да амплифицира (да даде увеличен образ) тези разлики в пигментацията я прави безценна в очертаването на границите на измененията при лентиго малигна.
Повече информация за това изследване ще намерите при:
- Изследване с лампа на Wood
- Дерматоскопия
Дерматоскопията представлява процес на разглеждане на кожните лезии чрез дерматоскоп – инструмент, чрез който се постига десетократно увеличение на разглеждания участък, а лезията се осветява с неполяризирана светлина по време на преглед.
Налице са четири основни критерии, които се използват за диагностициране на лентиго малигна при дерматоскопия:
- асиметрични пигментирани фоликуларни отвори (най-често се проявяват като ромбоидни структури);
- надлъжни пигментирани линии, образуващи ромбовидни структури;
- пръстеновидни структури с гранулиран строеж;
- псевдо-мрежа, която е сива на цвят (перифоликулярни тъмносиви точки и гранули);
Асиметричните пигментирани фоликуларни отвори и ромбовидните структури се считат за по-специфичните критерии при дерматоскопия.
Участъци под формата на кръг и атипични кръвоносни съдове също се смятат за диагностични критерии при лентиго малигна.
Дигиталната (цифрова) епилуминесцентна микроскопия, известна и като цифрова дерматоскопия и видео дерматоскопия, е техника, при която цифровите изображения са заснети и съхранени, така че те могат да бъдат сравнени с изображения, заснети при бъдещи посещения.
Този вид микроскопия може да осигури 30-кратно увеличение на лезията, като това спомага за отдиференцирането на дермалните папили, наблюдавани при лентиго малигна, от атрофичните и плоски дермални папили при доброкачествените меланоцити.
Ако не се лекува, lentigo maligna увеличава риска от дермална инвазия и прогресиране до инвазивен лентиго малигна меланом.
Честотата на случаите с лентиго малигна, които прогресират до лентиго малигна меланом, варира между 5 и 50%.
Хирургичната ексцизия остава предпочитан метод на лечение за lentigo maligna.
Алтернативно лечение
Алтернативните методи за лечение при пациенти, при които има противопоказания за хирургично лечение, включват:
- лъчетерапия;
- локално приложение на имиквимод;
- лазер;
- криотерапия;
- електродисекация;
- кюретаж;
Предизвикателство при ексцизирането на лентиго малигна е постигането на напълно чисти оперативни ръбове (без ракови клетки), съпроводено с оптимален от козметична гледна точка резултат, като това особено се отнася за поражения в областта на главата (лицето) и шията.
Стандартната ексцизия е недостатъчна при около 50% от случаите.
В действителност, средната оптимална граница на оперативна резекция, необходима за постигане на ексцизия без остатъчни туморни клетки, е 7.1 мм, което предполага, че стандартните хирургични граници от 5 мм са недостатъчни.
Този по-голям среден размер на дефектите вероятно е резултат от множество предишни лечения на лезиите, което е повлияло на точното определяне на границите на измененията.
Съществуват различни хирургични техники за премахване на lentigo maligna:
- Mohs микрографска хирургия:
Техника, която се различава от конвенционалната хирургична ексцизия по това, че позволява клиничната оценка на тъканните проби в реално време.
След отстраняването на тумора чрез този метод, пробата веднага се замразява, хистологичните препарати се режат (хоризонтално, а не вертикално) и след това се оценяват. Ако границите на тъканните проби не са ясни, в последващите етапи хирургът ексцизира по-голямо количество тъкан, докато се достигне до чисти (от туморни клетки) тъканни проби.
Mohs микрографската техника позволява на първичната туморна маса да бъде напълно изрязана, като едновременно с това се постига минимална загуба на нормална тъкан.
Докато честотата на рецидивите при стандартна ексцизия варира от 8 до 20%, повторна поява на злокачествено заболяване след Mohs техниката се наблюдава само в около 4-5% от случаите.
- поетапна ексцизия с геометрични фигури:
Представлява техника, която показва процент на рецидивиране по-нисък дори от Mohs микрографската хирургия (1.7%) и дава възможност за пълно изследване на периферните и дълбоките ръбове на ексцизираните проби.
При този метод се използва лампа на Wood, за да се определят границите на лезията.
След това се очертава геометрична фигура, която е поне три страни и с граници на оперативна резекция 3-5 мм, последвано от вертикални разрези под ъгъл 90 градуса по очертаните фигури, като се достига до хиподермата.
Очертаната геометрична фигура след това се изрязва, картографира се хистологично, оцветява се и изпраща в лабораторията за изследване.
Ако оперативните ръбове не са чисти, правят се допълнителни ексцизии с граници на оперативните ръбове от 3-5 мм. Ако тъканната проба не съдържа туморни клетки, кожният дефект се затваря.
- "Спагетената техника (The Spaghetti Technique)" — състои се от три фази:
Във фаза I се изрязва лента (това е една от "спагетите"), широка 2 мм, на разстояние 3-5 мм около ръба на лезията, а полученият лентовиден дефект на кожата се зашива веднага. Изрязаните кожни "спагети" след това се изследват от дерматопатолог.
Ако тъканната проба е положителна, т.е. има туморни клетки, изрязва се още една кожна ("спагети") лента около лезията, като радиуса на ексцизията се увеличава с 5 мм, след което линейният дефект се зашива.
Стъпките се повтарят до окончателното изчистване на изрязаните тъкани от туморни клетки.
Фаза II включва премахване на туморния участък, като външната граница на ексцизията достига до най-външната зашита зона.
Във фаза III хирургът определя начина за реконструкция (пластика или кожно ламбо).
За разлика от Mohs микрографския метод, при "спагети техниката" не се изисква специално обучение на лекари и патолози. Освен това тази техника щади тъканите в голяма степен.
Хирургичната ексцизия е златен стандарт в лечението на лентиго малигна, но при някои пациенти могат да се използват и нехирургични методи на лечение:
- имиквимод — представлява имуномодулатор за локално приложение, чрез който засилват вродените и придобитите имунни отговори, като краен резултат е образуването на възпалителни цитокини като тумор-некротизиращ фактор, интерлевкин 12, интерферон алфа и интерферон гама. След това се активират цитотоксични Т-клетки, което предизвиква апоптоза (програмирана клетъчна смърт) в туморните клетки.
Дозировката на имиквимод варира от един път на ден до три пъти седмично за период между 2 седмици и 7 месеца.
Рецидивите при този метод на лечение достигат до 12%.
При някои случаи на лентиго малигна, които се третират с имиквимод, се наблюдава прогресиране до инвазивен злокачествен меланом със сателитни лезии;
- лъчетерапия (радиотерапия) — използва се основно при:
- възрастни пациенти;
- пациенти с големи лезии на лицето и шията;
- пациенти, при които реконструкцията на кожните дефекти може да бъде проблематично;
- пациенти, които имат остатъчен тумор след хирургична ексцизия;
Други начини на лечение
Тук се включват:
- лазерна аблация;
- криотерапия;
- кюретаж;
- електродисекация;
СО2 лазер трябва да се използва само ако ексцизията е противопоказана (възрастни пациенти със съпътстващи заболявания) и ако лентиго малигна е прогресирало до лентиго малигна меланом.
Криотерапия, електродисекация и други методи за деструкция (разрушаване) на туморни клетки се използват много рядко в лечението на lentigo maligna, поради неспособността им да навлязат в дълбочина до периаднексиалните меланоцити, както и липсата на потвърдено чрез биопсия премахване на тумора.
Подробна информация за отделните локализации на меланом in situ може да намерите при:
- D03.0 Меланом in situ на устни
- D03.1 Меланом in situ на клепач, включително ръбовете му
- D03.2 Меланом in situ на ухо и външен слухов канал
- D03.3 Меланом in situ на други и неуточнени части на лицето
- D03.4 Меланом in situ на окосмената част на главата и шията
- D03.5 Меланом in situ на тялото
- D03.6 Меланом in situ на горен крайник, включително раменния пояс
- D03.7 Меланом in situ на долен крайник, включително тазобедрената област
- D03.8 Меланом in situ с други локализации
- D03.9 Меланом in situ, неуточнен
Коментари към Меланом in situ МКБ D03