Алергичен контактен дерматит МКБ L23
› Причини
› Симптоми
› Диагноза
› Лечение
› Прогноза
Какво представлява алергичният контактен дерматит?
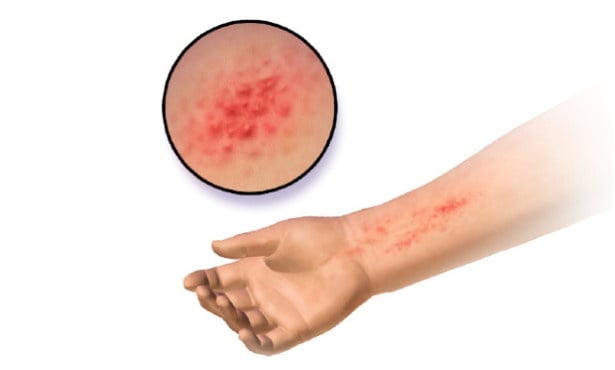
Алергичният контактен дерматит е забавен вид на индуцирана чувствителност (алергия) в резултат на кожен контакт със специфичен алерген, към който пациентът е развил специфична чувствителност. Алергичната реакция причинява възпаление на кожата, проявяващо се с различна степен на полиморфен обрив, съставен от еритема, едем, папули, везикули, мехури. Измененията се придружават от сърбеж. Патологичните изменения по кожата могат да продължат дълго време.
Терминът "контактен дерматит" понякога се използва неправилно като синоним на алергичен контактен дерматит. Контактният дерматит е възпаление на кожата, индуцирано от химични вещества, които пряко увреждат кожата (иритативен контактен дерматит), и от специфична чувствителност в случай на алергичен контактен дерматит.
Подробна информация за иритативния контактен дерматит може да прочетете тук:
» Иритативен контактен дерматит мкб L24
Причини
Jadassohn пръв описва алергичния контактен дерматит през 1895 г. Той разработва patch тест за идентифициране на химикалите, към които пациентът е алергичен.
Значението на специфичните вещества, причинители на алергичен контактен дерматит, варира в зависимост от разпространението на това вещество в околната среда.
Около 3000 химични вещества са добре документирани като специфични причини на алергичен контактен дерматит.
Приблизително 25 химикали са отговорни са около половината от всички случаи на алергична контактна екзема. Те включват никел, консерванти, бои и аромати:
Отровен бръшлян
Отровният бръшлян (Toxicodendron radicans) е класически пример на остър алергичен контактен дерматит в Северна Америка. Алергичният контактен дерматит от отровен бръшлян се характеризира с линейни ивици на остър дерматит, които се развиват, където растителни части са били в директен контакт с кожата.
Никел
Никелът е водеща причина за алергичен контактен дерматит в света. Честотата на алергичния контактен дерматит от никел в Северна Америка се увеличава. В контраст на това, новите наредби в Европа са довели до намаляване на разпространението на никеловата алергия при млади и на средна възраст жени.
Алергичен контактен дерматит към никел обикновено се проявява чрез дерматит в местата, където обеци или гердани, съдържащи никел, са носени или където метални предмети, съдържащи никел, са в контакт с кожата.
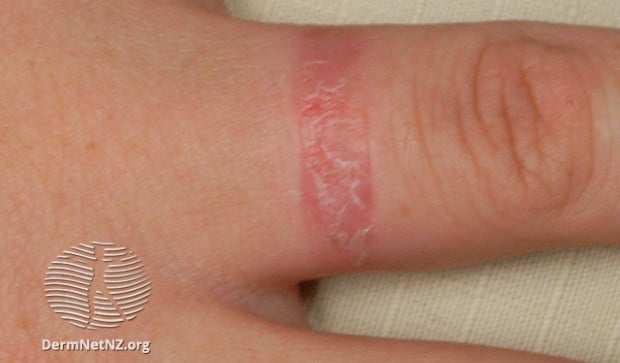
Изображение: dermnetnz.org
Никелът може да се счита за възможен професионален алерген. Работниците, при които никелът може да бъде професионален алерген, са предимно служители във фризьорство, обществено хранене, металургията и др. Лица, алергични към никел, могат да развият понякога везикули на пръстите на ръцете от никела в храната.
Гумени ръкавици
Алергия към един или повече химикали в гумените ръкавици се предполага при всеки индивид с хроничен дерматит на ръцете, който носи такива ръкавици, освен ако patch тестът не показва обратното. Алергичен контактен дерматит към химикали в гумените ръкавици обикновено възниква върху дорзалната повърхност на ръката. Обикновено дерматитът се ограничава и не се простира на предмишницата, където кожата не е в контакт с ръкавиците. Индивиди, алергични към химикалите в гумените ръкавици, могат да развият дерматит от други експозиции на химикали.
Бои за боядисване на коса и временни татуировки
Чест компонент и сенсибилизатор в трайните продукти за боядисване на коса и временните татуировки с къна е веществото р-фенилендиамин (PPD). Експозиция на веществото в продуктите за боядисване на коса може да причини остър дерматит с тежък оток на лицето. Тежки локални реакции към р-фенилендиамин могат да се появят при татуиране с черна къна на възрастни и деца. Епидемиологичните данни показват, че средното разпространение на положителни реакции на patch тест към р-фенилендиамин сред пациентите с дерматит е 4,3 % (увеличаваща се честота) в Азия, 4 % в Европа и 6,2 % (намаляваща честота) в Северна Америка.
Текстилни изделия
Индивиди, алергични към багрила и постоянни щампи, добавени към платовете, обикновено развиват дерматит по тялото, най-често по латералните части на торса, като областта около аксилите е пощадена. Първичните лезии могат да бъдат малки фоликуларни папули или обширни плаки.
Индивиди, при които се подозира такъв алергичен контактен дерматит, трябва да бъдат изследвани с поредица от текстилни химикали, особено ако patch тестът не показва алергия към формалдехид. Много вероятно е ново облекло да предизвика алергичен контактен дерматит, тъй като повечето алергени понижават концентрацията си в облеклото след многократни изпирания.
Консерванти
Консервантите, добавени към козметични продукти, овлажнители, както и локални медикаменти, са основни причини за алергичен контактен дерматит. Рискът от алергичен контактен дерматит изглежда най-висок поради кватерниум-15, последван от алергичен контактен дерматит към изотиазолинони.
Метилизотиазолинонът се използва като отделен консервант и може да бъде значим алерген. Катон (Kathon CG) е метилхлороизотиазолинон в комбинация с метилизотиазолинон.
Въпреки че парабените са сред най-широко използваните консерванти, те не са честа причина за алергичен контактен дерматит.
Формалдехидът е основна причина за алергичен контактен дерматит. Някои консерванти, широко използвани в шампоани, лосиони, други овлажнители и козметични продукти, се наричат освобождаващи формалдехид (например кватерниум-15 (Dowicil 200), имидазолидинил урея (Germall 115) и изотиазолинони). Те сами по себе си са алергизиращи или могат да доведат до кръстосана сенсибилизация към формалдехид.
Аромати
Индивидите могат да развият алергия към аромати. Аромати се съдържат не само в парфюми, одеколони, афтършейв, дезодоранти и сапуни, но също и в множество други продукти, често за прикриване на неприятна миризма. Продуктите без аромат могат да съдържат ароматни химикали, използвани като компонент на продукта, и не са отбелязани като аромат.
Индивиди, които имат алергия към аромати, трябва да използват неароматни продукти. За съжаление, точните химикали, отговорни за аромата в даден продукт, не са етикетирани. Четири хиляди различни ароматни молекули са на разположение за парфюми.
Дезодоранти могат да бъдат най-честата причина за алергичен контактен дерматит към аромати.
Масажисти, физиотерапевт и гериатрични медицински сестри са с по-висок риск от професионален алергичен контактен дерматит към аромати.
Кортикостероиди
През последното десетилетие е станало ясно, че някои индивиди с хроничен дерматит развиват алергия към локални кортикостероиди. Повечето засегнати лица могат да бъдат лекувани с някои локални кортикостероиди, но някои индивиди могат да бъдат алергични към всички локални и системни кортикостероиди. Будезонид и тиксокортол пивалат са полезни при patch тест за кортикостероиди за идентифициране на индивиди, алергични към локални кортикостероиди.
Неомицин
Рискът от алергия към неомицин е свързан директно към степента на неговото използване в популацията. Рискът от алергия към неомицин е много по-висок, когато се използва за лечение на хроничен застоен дерматит и варикозни язви, отколкото когато се използва като локален антибиотик при порязвания и ожулвания при деца. Приема се, че хората, алергични към неомицин, са алергични към химически свързани аминогликозидни антибиотици (например гентамицин, тобрамицин). Индивиди с алергия към неомицин трябва да избягват тези лекарства, както системно, така и локално.
Бензокаин
Бензокаинът е включен в някои стандартни patch тестове. Лица, алергични към бензокаин, могат безопасно да използват или да бъдат инжектирани с лидокаин (ксилокаин), който не реагира кръстосано с бензокаин.
Слънцезащитни продукти
Много хора се оплакват от нежелани реакции към слънцезащитните продукти, но много от тези хора не са алергични към слънцезащитните материали. Те могат да бъдат алергични към консерванти в тези продукти или могат да имат неспецифично кожно раздразнение от тези продукти.
Фотоалергия
Понякога хората могат да развият фотоалергичен контактен дерматит. Алергичният контактен дерматит може да бъде подсилен чрез ултравиолетова светлина или пациентите могат да развият алергична реакция само когато химикалът присъства върху кожата и кожата е изложена достатъчно на ултравиолетова светлина.
Хората със застоен дерматит са изложени на висок риск от развитие на алергичен контактен дерматит към материали и агенти, приложени към областта на застоен дерматит и язвите на краката. Неомицинът е важна причина за алергичен контактен дерматит при тези индивиди, тъй като се използва често въпреки липсата на документация на неговата ефикасност при лечението на застойните язви.
Хората с външен отит често са алергични към локално приложение на неомицин и локални кортикостероиди.
Хората с pruritus ani и pruritus vulvae могат да станат чувствителни към бензокаин и други медикаменти, прилагани за хронични процеси със сърбеж.
Жените с lichen sclerosus et atrophicus често развиват алергичен контактен дерматит, усложнявайки се тежката хронична дерматоза на вулвата. Patch тестът на тези пациенти може да осигури важна информация, която може да помогне при лечението на тази дерматоза.
Пациентите с анамнеза за атопичен дерматит са с повишен риск за развитие на неспецифичен дерматит на ръката и иритативен контактен дерматит. Те са по-малък риск от алергичен контактен дерматит към отровен бръшлян. Установена е асоциация между контактната сенсибилизация и тежкия атопичен дерматит.
Кога се появява алергичната контактна екзема?
Индивидите с алергичен контактен дерматит обикновено развиват екземата в рамките на няколко дни след експозиция в места, които са изложени пряко на алергена. Някои алергени (например неомицин) проникват недобре през здравата кожа и появата на дерматита може да се забави до една седмица след експозиция.
Изисква се минимум от 10 дни за индивидите да развият специфична чувствителност към нов контактен агент. Например, човек, който никога не е бил чувствителен към отровен бръшлян, може да развие само лек дерматит 2 седмици след първоначалната експозиция, но обикновено развива тежък дерматит в рамките на 1-2 дни от втората и следващите експозиции.
Непосредствената поява на дерматит след първоначалното излагане на агент предполага реакция на кръстосана сенсибилизация, предишна забравена експозиция на веществото или неспецифичен иритативен контактен дерматит, предизвикан от въпросния агент.
Индивидите могат да развият дерматит върху клепачите и други изложени места на кожата след експозиция на въздушнопреносими алергени или алергени, прехвърлени към това място от пръстите. Контактен дерматит може да се дължи също така на алергия на клепача към грим.
Незабавни реакции, т.е. видими лезии, развиващи се за по-малко от 30 минути след експозицията, показват контактна уртикария (не алергичен контактен дерматит). Това е особено вярно, ако лезиите са уртикариални по вид и ако реакцията на кожата е свързана с други симптоми, като отдалечена уртикария, хрипове, офталмоедем, ринорея или анафилаксия.
Контактният дерматит е едно от 10-те водещи професионални заболявания. Той може да попречи на работата на засегнатите индивиди. Ръцете са мястото, изложено най-интензивно на контактни алергени и дразнители, както на работното място, така и у дома. Алергичен контактен дерматит в отговор на материали на работното място може да се подобри първоначално в почивните дни и по време на празници, но хората с хроничен дерматит могат да не демонстрират класическото подобрение по време на уикенда и почивката.
Иритативен контактен дерматит е по-вероятно да възникне, отколкото алергичен контактен дерматит, ако множество работници са засегнати на работното място. Повечето алергени рядко изострят чувствителността на голям процент от населението.
Хоби също може да бъде източник на алергичен контактен дерматит. Медикаментите са важни причини за алергичен контактен дерматит.
Патофизиология
Алергичният контактен дерматит възниква като резултат от два основни етапа: индукционна фаза, която инструктира и увеличава чувствителността на имунната система за алергичен отговор, и етап на предизвикване (имунен отговор - сенсибилизация), при който се задейства този отговор. Тъй като включва клетъчно медиирана алергична реакция, алергичният контактен дерматит се нарича забавена реакция на свръхчувствителност тип IV.
Контактните алергени са основно разтворими хаптени (с ниско молекулно тегло), и като такива имат физикохимични свойства, които им позволяват да преминат в роговия слой на кожата. Те могат да причинят отговор само като част от цялостния антиген, включващи тяхната асоциация с епидермалните протеини, образуващи хаптен-протеинови конюгати. Това, от своя страна, изисква от тях да бъдат протеин-реактивни.
Формираният конюгат след това се разпознава като чуждо тяло от Лангерхансовите клетки (а в някои случаи други дендритни клетки), които след това интернализират протеина, транспортират го чрез лимфната система към регионалните лимфни възли и представят антигена на Т-лимфоцитите. Този процес се контролира от цитокини и хемокини - с тумор-некротизиращ фактор алфа (TNF-?) и някои членове на семейството на интерлевкините (1, 13 и 18) - тяхното действие служи за насърчаване или за инхибиране на мобилизацията и миграцията на тези Лангерхансови клетки. Когато Лангерхансовите клетки са транспортирани в лимфните възли, те стават диференцирани и се превръщат в дендритни клетки, които имуностимулиращи по природа.
Попаднали в лимфните възли, диференцираните дендритни клетки представят алергенен епитоп, свързан с алергена към Т-лимфоцитите. Тези Т-клетки след това се делят и диференцират, мултиплицирайки се така че, ако алергенът се изпита отново от индивида, тези Т-клетки ще реагират по-бързо и по-агресивно.
След като един индивид е с повишена чувствителност към даден алерген, бъдещи контакти с алергена могат да предизвикат реакция, известна като реакция на паметта, в оригиналното място на сенсибилизация. Така например, ако дадено лице има алергичен контактен дерматит на клепачите от използването на грим, докосването на контактния алерген с пръстите на ръцете може да предизвика алергична реакция на клепачите.
Това се дължи на локалните кожни паметови Т-клетки, които остават в оригиналното място на сенсибилизация. Паметовият отговор обикновено отнема 2-3 дни след влизане в контакт с алергена и може да се задържи в продължение на 2-4 седмици.
Симптоми
Острата алергична контактна екзема се характеризира с папули и везикули на еритематозна основа, придружени от сърбеж. Лихеноидни пруритични плаки могат да индикират хроничен алергичен контактен дерматит. Понякога алергичният контактен дерматит може да засегне цялата кожна повърхност (еритродермия, ексфолиативен дерматит). Първоначалното място на дерматит често осигурява най-добрата "улика" относно възможната причина за алергичния контактен дерматит.
Симптомите на алергичен контактен дерматит са много подобни на тези, причинени от иритативен контактен дерматит, който прави първата екзема дори по-трудно за диагностициране. Първият признак на алергичния контактен дерматит е наличието на обрив или кожна лезия на мястото на експозицията.
Основната разлика между обрив, причинен от алергичен контактен дерматит и предизвикан от иритативен контактен дерматит, е, че първият има тенденция да се ограничава до зоната, където агентът е докоснал кожата, докато във втория случай обривът е по-вероятно да бъде по-разпространен върху кожата. Друга характеристика на алергичния контактен дерматит обрив е, че обикновено се появява ден-два след излагане на алергена, за разлика от иритативния контактен дерматит, при който обривът се появява веднага след контакта със задействащия агент.
Диагноза
Подробна анамнеза, както преди, така и след patch теста, е от решаващо значение при оценката на 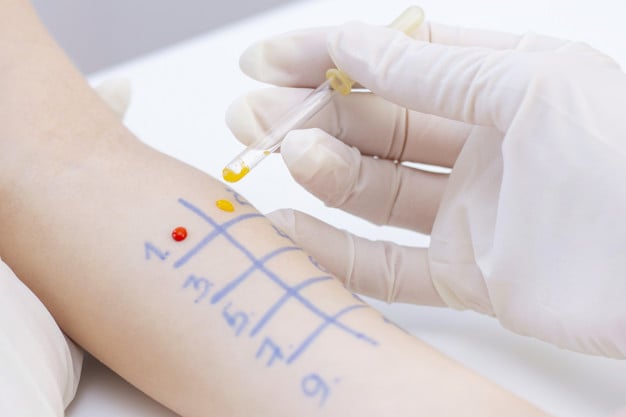 пациентите с алергичен контактен дерматит. Потенциални причинители на алергичния контактен дерматит и материалите, на които лицата са били изложени, трябва да бъдат включени в patch теста. Оценката на алергичния контактен дерматит изисква много по-анамнеза от повечето други дерматологични разстройства.
пациентите с алергичен контактен дерматит. Потенциални причинители на алергичния контактен дерматит и материалите, на които лицата са били изложени, трябва да бъдат включени в patch теста. Оценката на алергичния контактен дерматит изисква много по-анамнеза от повечето други дерматологични разстройства.
Анамнезата е също толкова важна, колкото patch теста. Само анамнезата може да определи дали материалите, към които пациентът е алергичен, са частично или изцяло отговорни за наличния дерматит. Позитивният patch тест може да индикира чувствителност, а не причината за наличната екзема.
Хистологията на алергичния контактен дерматит е подобна при други форми на екзематозен дерматит. Може да се наблюдава подостър хроничен дерматит или остър дерматит. Възпалителният инфилтрат в дермата предимно съдържа лимфоцити и други мононуклеарни клетки. Може да се установи епидермален оток, но тези промени могат да отсъстват при дългогодишен дерматит, при който може да се наблюдава удебеляване на епидермиса с хиперкератоза и паракератоза в епидермиса и роговия слой. Алергичният контактен дерматит може да предизвика атипични Т-клетъчни инфилтрати, симулиращи фунгоидна микоза.
Изображение: freepik.com
Диференциална диагноза
Диференциална диагноза се прави с
- иритативен контактен дерматит
- лекарствено-индуцирана фоточувствителност
- лекарствено-индуцирани булозни разстройства
- онихолиза
- периорален дерматит
- фитофотодерматит
- пруриго нодуларис
- себореен дерматит
- тинеа корпорис
- преходна акантолитична дерматоза
Лечение на алергичен контактен дерматит
Лечението на алергична контактна екзема се състои в идентифицирането и отстраняването на всякакви възможни агенти, които могат да причинят състоянието, в противен случай пациентът е с повишен риск от хроничен или рецидивиращ дерматит. Лечението включва също така:
- Кортикостероиди - в повечето случаи се използват локални кортикостероиди, въпреки че остър тежък алергичен контактен дерматит, като например от отровен бръшлян, често трябва да се третира с двуседмичен курс на системни кортикостероиди
- Локални имуномодулатори
- Фототерапия - прилага се на лица с хроничен алергичен контактен дерматит, който не се контролира добре от локални кортикостероиди
- Имуносупресори - в редки случаи се използват за лечение на неподатливите случаи на тежък, хроничен, разпространен алергичен контактен дерматит или тежък дерматит на ръката, който не позволява на пациента да работи или да извършва ежедневни дейности
- Дисулфирам - при алергия към никел и тежък везикуларен дерматит на ръката

Изображение: freepik.com
Индивидите с алергичен контактен дерматит могат да имат персистиращ или повтарящ се дерматит, особено ако материала/ите, към които те са алергични, не е идентифициран или ако те продължат да упражняват грижа за кожата, която вече не е подходяща (т.е., те продължават да се използват химикали за измиване на кожата и т.н.).
Прогноза
Пациентите имат най-добра прогноза, когато те са в състояние да си спомнят веществата, към които те са алергични, и как да избегнат бъдещи експозиции. Осигурява се възможно най-много информация по отношение на химическото вещество, към което пациентите са алергични, включително всички познати имена на химикала. Чувствителните индивиди трябва да прочетат списъка на съставките, преди да прилагат козметични продукти върху кожата си, тъй като консервиращите химикали се използват широко в потребителските, медицинските и професионалните продукти. Един и същи химикал може да има различни имена, когато се използва за потребителски или промишлени цели.
Заглавно изображение: "Medical gallery of Blausen Medical 2014". WikiJournal of Medicine 1 (2). DOI:10.15347/wjm/2014.010. ISSN 2002-4436. / CC BY 3.0, via Wikimedia Commons
Видове Алергичен контактен дерматит МКБ L23
Симптоми и признаци при Алергичен контактен дерматит МКБ L23
- Сърбеж на кожата
- Обрив
- Копривна треска (уртикария)
- Кожни мехурчета - везикули
- Екзема
- Зачервяване на кожата






Коментари към Алергичен контактен дерматит МКБ L23
ekaterina nedqlkova
здравеите от 3 мсеца имам ожасно силен и изнервя6т сарбе6 по прастите на рацете и краката преди 3 дни зодикс на лекар и ми казакса 4е имам алерги4ен контактен дерматит.изписа ми елоцом,не6то ксомеопати4но и едно крем4е аз все о6те не сам ги къпила цените им са доста скапи изкам да попитам имали не6то което да е по евтино и барз деиства6то?и вазможно ли е да е от лак за нокти и ако е да за6то сега а не преди това сам го полъ4ила благодаря за отговора предварително.
Най-добре се доверете на лекуващия лекар.
здравеите от 3 мсеца имам ожасно силен и изнервя6т сарбе6 по прастите на рацете и краката преди 3 дни зодикс на лекар и ми казакса 4е имам алерги4ен контактен дерматит.изписа ми елоцом,не6то ксомеопати4но и едно крем4е аз все о6те не сам ги къпила цените им са доста скапи изкам да попитам имали не6то което да е по евтино и барз деиства6то?и вазможно ли е да е от лак за нокти и ако е да за6то сега а не преди това сам го полъ4ила благодаря за отговора предварително.