Реакция на трансплантата срещу приемника
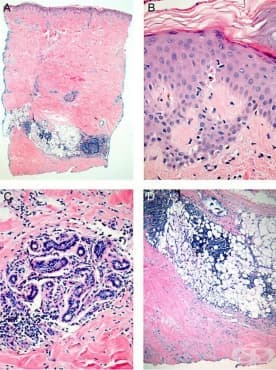
Реакцията на трансплантата срещу приемника е имунно-медиирано заболяване, което е резултат от сложно взаимодействие между адаптивния имунитет на донора и реципиента. Най-често се асоциира с трансплантация на стволови клетки (трансплантация на костен мозък), но терминът се отнася и за други форми на тъканна присадка. Имунните клетки (белите кръвни клетки) в дарената тъкан (трансплантата) разпознават реципиента (приемника) като чужд. След това трансплантираните имунни клетки атакуват клетките на тялото на гостоприемника. Такава реакция може да възникне и след кръвопреливане, ако използваните кръвни продукти не са били облъчени или третирани със система за намаляване на патогените.
Барнс и Лутит описват (на мишки) това, което сега е известно като реакция на трансплантата срещу приемника като синдром, наречен вторично заболяване, за да го различават от първичното заболяване на радиационната болест. Мишките, получили алогенни клетки от далак след облъчване, развиват фатално вторично заболяване (кожни аномалии и диария), което е резултат от въвеждане на имунологично компетентни клетки в имунокомпетентен приемник.
В клиничен аспект реакция на трансплантата срещу приемника се разделя на остри и хронични форми и се оценява въз основа на засегнатата тъкан и тежестта на реакцията:
- Острата или фулминантна форма на заболяването обикновено се наблюдава в първите 100 дни след трансплантацията и е основно предизвикателство за трансплантациите поради свързаната с това заболеваемост и смъртност.
- Хроничната форма на заболяването обикновено се проявява след 100 дни. Появата на умерени до тежки случаи оказва неблагоприятно влияние върху дългосрочната преживяемост.
Реакцията на трансплантата срещу приемника е имунно-медиирано заболяване, произтичащо от сложно взаимодействие между адаптивния имунитет на донора и реципиента. Основните ефектори са донорните Т-клетки, които се активират в присъствието на ко-стимулаторни молекули чрез проинфламаторни цитокини.
Хроничната реакция на трансплантата срещу приемника е синдром, който имитира автоимунните заболявания. Донорните Т-клетки играят важна роля в неговото развитие, но също така е замесен хуморален имунитет. Целите на атаката могат да включват не хистосъвместими антигени на гостоприемника, такива като малки хистосъвместими антигени. В някои проучвания, дендритните клетки на гостоприемника също могат да участват.
Патофизиологията на реакция на трансплантата срещу приемника включва три фази:
- Активирането на антиген-представящи клетки
- Активиране, пролиферация, диференциация и миграция на ефекторни клетки
- Целево унищожаване на тъканите
Активирането на антиген-представящи клетки се извършва в първия етап на реакция на трансплантата срещу приемника. Преди трансплантацията на хемопоетични стволови клетки лъчението или химиотерапията водят до увреждане и активиране на тъканите на гостоприемника, особено на чревната лигавица. Това позволява на микробните продукти да влизат и стимулират про-възпалителни цитокини като IL-1 и TNF-a. Тези провъзпалителни цитокини увеличават експресията на основния комплекс за хистосъвместимост и адхезионните молекули върху антиген-представящите клетки, като по този начин увеличават способността им да представят антигена. Втората фаза се характеризира с активиране на ефекторни клетки. Активирането на донорни Т-клетки допълнително усилва експресията на основния комплекс за хистосъвместимост и адхезионни молекули, хемокини и разширяването на CD8 + и CD4 + Т-клетки и гостоприемни В-клетки. В крайната фаза тези ефекторни клетки мигрират към прицелните органи и медиират увреждането на тъканите, което води до мултиорганна недостатъчност.
Характерни открития върху хистологичното изследване на кожата (например еозинофилни тела), черния дроб (например некроза на жлъчния канал) и червата (например дегенерация на крипто-клетки) скоро след трансплантацията могат да бъдат трудно различими от ефектите на условната хеморагиотерапия.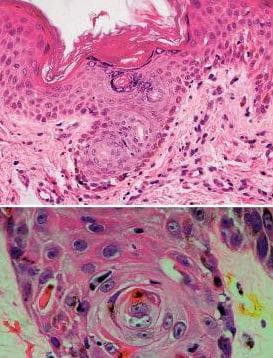
При острата реакция на трансплантата срещу приемника обикновено има лихеоиден лимфоцитен инфилтрат, който инфилтрира епидермиса и включва адхезивни структури. Има хидрометрични промени в основната мембрана. Характерно е, че лимфоцитите в епидермиса обгръщат кератиноцитите, които впоследствие претърпяват некроза.
При хронична реакция, характеристиките обикновено приличат на лихен планус с по-плътен инфилтрат, отколкото при лезиите на острата фаза. Обикновено има впечатляваща кератиноцитна некроза, свързана с инфилтрата. По-късната фаза прилича на склеродермия или морфея със сгъстени колагенни връзки, разположени успоредно на епидермиса.
Лимфните фоликули са хиперплазирали, като лимфоцитите се заместват от ретикулни и плазматични клетки. В черния дроб се открива фокална клетъчна некроза и отлагане на амилоид. Към края на заболяването лимфните фоликули атрофират.
Библиография
Color atlas of pathology, Section Immune pathology
https://en.wikipedia.org/wiki/Graft-versus-host_disease
https://emedicine.medscape.com/article/429037-workup#c7
https://www.dermnetnz.org/topics/graft-versus-host-disease-pathology
СТАТИЯТА е свързана към
- Обща патология
- Имунопатология
- Лечение на бъбречна недостатъчност
- Лечение при бъбречна поликистоза (поликистоза на бъбреците)
- Хирургично лечение
- Имуносупресивни лекарства
- Ксенотрансплантация
- Циклоспорин
- Трансплантациите в България през 2026 г.
- Донорството – законни положения за даване на съгласие, условия и ред за вземане на органи
- Първата трансплантация на човешка глава вече е факт
- Трансплантациите в България през 2025 г.
Коментари към Реакция на трансплантата срещу приемника