Клинична патология на езофагит
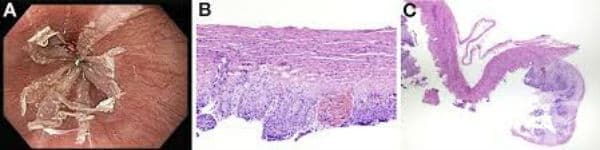
Езофагитът е първично или вторично, остро или хронично възпалително заболяване на хранопровода, което възниква в резултат на действието на различни етиологични фактори.
Хранопроводът е мускулна тръба, съставена от волеви и неволеви мускули. Той е отговорен за перисталтиката на храната. Състои се от четири слоя, отвътре навън са лигавица, субмукоза, мускуларис екстерна и сероза. В края на хранопровода е долният езофагеален сфинктер, който нормално предотвратява навлизането на стомашната киселина в хранопровода.
Ако сфинктерът не е достатъчно стегнат, той може да позволи на киселина да влезе в хранопровода, причинявайки възпаление на един или повече слоеве. Езофагит може също да се появи, ако е налице инфекция, която може да се дължи на бактерии, вируси или гъбички, или от заболявания, които засягат имунната система. Раздразнение може да бъде причинено от ГЕРБ, повръщане, операция, лекарства, хернии и радиационни увреждания. Възпалението може да доведе до стесняване на хранопровода, което затруднява поглъщането на храна.
Често срещаните форми на езофагит включват рефлуксен езофагит, инфекциозен езофагит, еозинофилен езофагит и радиационен и хеморадиационен езофагит. Candida esophagitis е най-често срещаният вид инфекциозен езофагит. Прогнозата е добра с бърза диагностика и подходящо лечение. В крайна сметка зависи от основното заболяване. Езофагитът се наблюдава често при възрастни и е рядкост в детска възраст.
Хистологичните находки на езофагит варират според етиологията. Например, гъбични и вирусни инфекции се срещат на различни места в езофагит-свързани язви.
Оралната млечница е често срещано явление и често е индикатор за езофагеално участие. Тя може да липсва в 25% от случаите на кандидозен езофагит. Инфекцията с Candida често е асимптоматична.
Класиращата скала за кандидозен езофагит е както следва:
- Степен 1 - няколко повдигнати бели плаки с размер до 2 милиметра, без язви
- Степен 2 - множество повдигнати бели плаки с размер, по-голям от 2 милиметра, без язви
- Степен 3 - сливащи се, линейни, нодуларни, повишени плаки с язва
- Степен 4 - степен 3 със стеснен лумен
Кандидозите плаки обикновено са кремаво бели или бледожълти, с подлежаща незасетната лигавица.
Диагнозата херпес симплекс вирус езофагит се прави при ендоскопия. Най-ранните езофагеални увреждания са закръглени 1- до 3-милиметрови везикули в средата до дисталния хранопровод. Центровете се образуват, за да образуват дискретни ограничени язви с повдигнати ръбове.
Херпес симплекс вируса за предпочитане инфектира епителните клетки. Биопсията трябва да се извърши от периферните язви на островите на сквамозната лигавица за хистология и култура. Основата на язвата е лишена от епителни клетки и е недостатъчна за диагностициране на херпес симплекс вирус езофагит.
Епителните клетки на ръба на язвите се характеризират с многоядрени гигантски клетки, балонираща дегенерация и маргинация на хроматин. Имунологичното оцветяване на центрофугиращите култури е по-чувствително от рутинната хистология.
Цитомегаловирусът заразява субмукозните фибробласти и ендотелните клетки, а не сквамозния епител. Диагнозата зависи от биопсии, получени чрез езофагогастродуоденоскопия. Наблюдават се повърхностни ерозии със серпигинозни граници в средата до дисталния хранопровод. При прогресия на инфекцията плитките язви могат да се задълбочат и да се разширят за 5-10 сантиметра.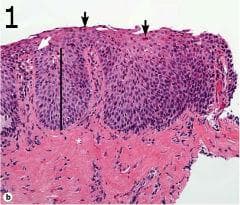
Най-характерната находка при цитомегаловирус езофагит е язвата на лигавицата. Те могат да бъдат единични или множествени. Тези лезии могат да бъдат плитки или дълбоки, а нерядко, с диаметър няколко сантиметра или повече. Инфектираните епителни клетки в хранопровода се увеличават с два до четири пъти (оттук и терминът цитомегални клетки) и съдържат ексцентрично разположени интрануклеарни включени тела с обкръжаващо хало.
Най-характерната микроскопска патологична характеристика на еозинофилен езофагит е интраепително еозинофилно възпаление (фигура 1). Обикновено еозинофилите се намират в лигавицата на стомашно-чревния тракт, с изключение на хранопровода. Еозинофилите се разпознават лесно в участъци от тъкан, фиксирани във формалин, които се оцветяват с хематоксилин и еозин. Често езофагиалните биопсии по време на диагнозата показват много голям брой интраепителиални еозинофили, които могат да образуват абсцеси и да се подравняват успоредно на луменната повърхност.
Хистологията на рефлуксния езофагит е неспецифична, тъй като хистологичният модел може да бъде наблюдаван и при други патологични състояния на хранопровода, като например в лигавицата, съседна на рак на хранопровода. Въпреки това, има някои хистологични характеристики, които често са свързани с клинична и/или ендоскопска гастроезофагеална рефлуксна болест (ГЕРБ). Тези характеристики включват плоскоклетъчна (базална) хиперплазия, удължаване на съдовите папили, наличие на интраепителни възпалителни клетки, разширени междуклетъчни пространства (междуклетъчен оток), балонна дегенерация на плоскоклетъчни клетки (поради натрупване на вътреклетъчни плазмени протеини), акантоза, мукозни ерозии и язви (фигура 2).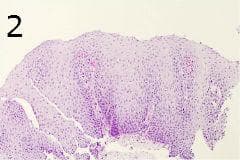
Такива характеристики не са диагностика на рефлуксната травма, но в подходяща клинична и ендоскопска среда те могат да съответстват на рефлуксния езофагит. Повишена митотична активност и намалено повърхностно съзряване могат да се видят при рефлуксен езофагит и са показателни за регенеративна епителна активност.
Интраепителните лимфоцити, наблюдавани при рефлуксен езофагит, са Т-лимфоцити, които експресират CD3, хелпер/индуциращ CD4 и цитотоксичен супресорен CD8 имунофенотип.
Библиография
https://en.wikipedia.org/wiki/Esophagitis
https://emedicine.medscape.com/article/174223-workup#c12
http://www.archivesofpathology.org/doi/pdf/10.5858/arpa.2014-0132-RA
https://www.karger.com/Article/Pdf/357012
https://emedicine.medscape.com/article/1610393-overview#a6
Коментари към Клинична патология на езофагит