Клинична патология при злокачествени заболявания на гърдата
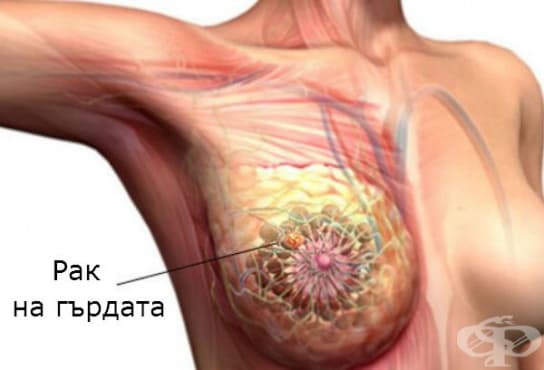
Злокачествените тумори на гърдата са група заболявания срещащи се предимно при жената, и с по-малка честота при мъжа, при част от тях е налице генетична предиспозиция или продължителното действие на вреден фактор, други възникват, без да е налице рисков фактор. Като обобщено наименование за злокачествени заболявания на гърдата се използва рак на гърдата.
В световен мащаб ракът на гърдата е най-често срещаният инвазивен рак при жените. Засяга около 12% от жените по света. Той включва 22,9% от инвазивния рак при жените и 16% от всички ракови заболявания при жените. През 2012 г. той представлява 25,2% от раковите заболявания, диагностицирани при жените, което го прави най-често срещаният рак при жените.
Етиология
Епидемиологичните изследвания установяват редица рискови фактори, които са свързани с повишен риск от развитие на рак на гърдата при жена. Рисковите фактори могат да бъдат разделени на две категории:
- променящи се рискови фактори (неща, които хората могат да променят сами, като консумация на алкохолни напитки)
- фиксирани рискови фактори (неща, които не могат да бъдат променени, като възраст и биологичен пол)
Основните рискови фактори за рак на гърдата са пол и възраст. Други потенциални рискови фактори включват генетика, липса на раждане или липса на кърмене, по-високи нива на някои хормони и затлъстяване.
Затлъстяването и пиенето на алкохолни напитки са сред най-честите изменяеми рискови фактори. Въпреки че връзката между тези фактори и рака на гърдата е всичко друго, но не и линейна. Проучванията показват, че тези, които бързо наддават в зряла възраст, са изложени на по-висок риск от тези, които са с наднормено тегло от детството.
Консумацията на алкохолни напитки увеличава риска от рак на гърдата, дори при сравнително ниски (една до три напитки седмично) и умерени нива. Рискът е най-висок сред тежките пиячи. Диетичните фактори, които могат да повишат риска, включват диета с високо съдържание на мазнини и свързани със затлъстяването високи нива на холестерол. Диетичният дефицит на йод също може да играе роля.
Изглежда, че тютюнопушенето увеличава риска от рак на гърдата. При тези, които са пушачи дългосрочно, рискът се увеличава с 35% до 50%. Липсата на физическа активност е свързана с около 10% от случаите.
Съществува връзка между използването на хормонален контрол на раждаемостта и развитието на рак на гърдата в пременопауза, но дали употребата на перорални контрацептиви всъщност може да причини рак на гърдата в пременопауза е въпрос на дискусия. Ако наистина има връзка, абсолютният ефект е малък. Освен това не е ясно дали съществува връзката с по-новите хормонални контроли на раждаемостта. При тези с мутации в гените на чувствителност към рак на гърдата BRCA1 или BRCA2 или които имат фамилна анамнеза за рак на гърдата, използването на съвременни перорални контрацептиви не изглежда влияе на риска от злокачествени заболявания на гърдата.
Други рискови фактори включват радиация и работа на смени. Свързани са и редица химикали, включително полихлорирани бифенили, полициклични ароматни въглеводороди и органични разтворители. Въпреки че радиацията от мамография е ниска доза, изчислява се, че ежегодния скрининг на възраст от 40 до 80 години ще причини приблизително 225 случаи на фатален рак на гърдата на милион прегледани жени.
Туморните заболявания имат сложна генеза, според съвременните схващания неопластичните заболявания имат генетична основа - активация на протоонкогени или инактивация на туморсупресорни гени, в резултат на което настъпват промени в нормалния контрол на клетъчния растеж и диференциация.
Някои от доказаните клетъчни гени, чиито повреди водят до повишен риск от развитието на тумор на гърдата е тумор-супресорнят ген р-53 водещ до нарушения в механизмите на апоптозата, експресията на белтъчни хомолози на растежни фактори (c - erb B2/HER2 онкогена), мутации в гените BRCA1 и BRCA2 - гени отговорни за производството на тумор-супресорни протеини. Тези протеини подпомагат възстановяването на повредена ДНК като така осигуряват стабилността на клетката. При дефект в някой от двата гена, клетката не може да функционира правилно, грешките в ДНК не се репарират, клетката е нестабилна и има склонност да развива нови грешки, чието натрупване води до формиране на нова клетъчна маса с променена генетична характеристика.
Патогенеза
Ракът на гърдата, подобно на други видове рак, се появява поради взаимодействие между екологичен (външен) фактор и генетично податлив гостоприемник. Нормалните клетки се делят толкова пъти, колкото е необходимо, и спират. Те се прикрепят към други клетки и остават на място в тъканите. Клетките стават ракови, когато загубят способността си да спрат да се делят, да се прикрепят към други клетки и да умрат в подходящото време.
Нормалните клетки ще извършат клетъчно самоубийство (програмирана клетъчна смърт), когато вече не са необходими. Дотогава те са защитени от клетъчно самоубийство от няколко протеинови клъстера и пътища. Понякога гените по тези защитни пътища мутират по начин, който ги превръща трайно "включени", което прави клетката неспособна да се самоубие, когато тя вече не е необходима. Това е една от стъпките, които причиняват рак в комбинация с други мутации.
Мутациите, които могат да доведат до рак на гърдата, са експериментално свързани с експозицията на естроген. В допълнение, естрогенните рецептори, свързани с протеин, са свързани с различни видове рак на женската репродуктивна система, включително рак на гърдата.
Ненормалното сигнализиране на фактора на растеж във взаимодействието между стромални клетки и епителни клетки може да улесни растежа на злокачествените клетки. В мастната тъкан на гърдата свръхекспресията на лептин води до повишена клетъчна пролиферация и рак.
Клинична картина
Първият забележим симптом на рака на гърдата обикновено е бучка, която се чувства различно от останалата част от тъканта на гърдата. Най-ранните злокачествени заболявания на гърдата се откриват чрез мамография.
Показанията за рак на гърдата, различни от бучка, могат да включват удебеляване, различно от другата тъкан на гърдата, като едната гърда става по-голяма или по-ниска, зърното променя позицията или формата си, обрив по зърното или около него, секрет от зърно, постоянна болка в част от гърдата или подмишницата и подуване под мишницата или около ключицата. Болката („мастодиния“) е ненадежден инструмент за определяне на наличието или отсъствието на рак на гърдата, но може да е показателен за други проблеми със здравето на гърдата.
Друг симптомен комплекс от рак на гърдата е болестта на Пейдж на гърдата. Този синдром се представя като кожни промени, наподобяващи екзема, като зачервяване, промяна в цвета или леко лющене на кожата на зърното. Тъй като болестта на Пейдж на гърдата напредва, симптомите могат да включват изтръпване, сърбеж, повишена чувствителност, парене и болка. Може да има и изпускане от зърното. Приблизително половината жени с диагноза болест на Пейдж на гърдата също имат бучка в гърдата.
Възпалителният рак на гърдата има подобни ефекти. Той е рядка (наблюдавана само при по-малко от 5% от диагнозата рак на гърдата), но все пак агресивна форма на рак на гърдата, характеризираща се с оточни, червени области, образувани на върха на гърдата. Визуалните ефекти на възпалителния рак на гърдата са резултат от запушване на лимфните съдове от раковите клетки. Този вид рак на гърдата се наблюдава при по-често диагностицирани при по-млади възрасти, жени със затлъстяване и жени от Афро-Америка. Тъй като възпалителният рак на гърдата не се проявява като бучка, понякога може да има забавяне на диагнозата.
Повечето симптоми на заболявания на гърдата, включително повечето бучки, не се оказват рак на гърдата. По-малко от 20% от бучки например са ракови, и доброкачествените заболявания на гърдата като мастит и фиброаденом на гърдата са по-чести причини за симптоми на заболяване на гърдата.
Класификация
Класификацията при злокачествени заболявания на гърдата е специфична. Тя е както следва:
1.Неинвазивни карциноми
- Дуктален карцином in situ (интрадуктален) - интрадуктален, инвазивен с доминираща интрадуктална компонента, инвазивен недиференциран, комедо карцином, инфилтративен, медуларен с лимфоцитна инфилтрация, муцинозен, папиларен, скирозен, тубуларен и други
- Лобуларен карцином in situ
2.Инвазивни карциноми
3.Други – недиференциран карцином
4.Тумори, откривани в гърдата, но некласифицирани като типични - ангиосарком, първичен лимфом
Локализация на злокачествените тумори на гърдата може да бъде различна, но най-често туморите се локализират вдясно, в горен външен квадрант, и по-рядко дифузно инфилтративен или локализиран в зърното.
Метастазирането на злокачествените заболявания на гърдата е характерно. Ракът на млечната жлеза метастазира по лимфен път и ангажира регионалните лимфни вериги, кожата, яйчниците и мозъка. По хематогенен път ангажира черния дроб, белия дроб и костите. Ракът на млечната жлеза може да метастазира чрез директна инвазия в съседни тъкани на гърдата и по дуктусите на млечната жлеза.
Патологични характеристики
Хистологичната диагноза е от първостепенна важност за разграничаване на доброкачествените от злокачествените форми. Препарат се приготвя чрез материал от биопсия, секрет от мамилата, тънкоиглена аспирация, интраоперативен материал. Изследват се и аксиларните лимфни възли чрез биопсия на сентинелни лимфни възли. Сентинелните (стражеви) възли са първите лимфни възли по пътя на лимфното метастазиране. Маркирането се осъществява интраоперативно чрез инжектиране на багрило - индоцианин зелено, изосулфан и други или радиофармацевтик в гърдата около тумора или друго място. Като силно лимфотропни вещества маркерите навлизат в лимфната система и по пътя на лимфния ток и метастазиране достигат до първия лимфен възел, до който би стигнал и туморния процес и съответния лимфен възел се оцветява. Следят се броят на оцветените лимфни възли и уголемени неоцветени лимфни възли. Приема се, че ако тези лимфни възли са без метастази, то целият лимфен статус е N (-), като по този начин се избягва системната лимфна дисекция и усложненията от нея.
Прогноза
Прогнозата за пациента при злокачествени заболявания на гърдата - добра, средна или лоша, се определя според няколко прогностични фактора:
- Състояние на лимфните възли
- Размери на тумора
- Хистологична степен
- Състояние на хормоналните рецептори
Състояние на лимфните възли - брой на засегнати аксиларни възли - за поставяне на диагноза е необходимо изследване на поне 10 лимфни възли от I и II ниво при аксиларна дисекция.
Размери на тумора - добра прогноза има при размери на тумора до 1 сантиметър.
Състояние на хормоналните рецептори - тумори позитивни за рецептора на естроген се обозначава като ER (+), тумори притежаващи рецептори на прогестерон – PR (+). Туморите, които са хормонално позитивни имат добра прогноза и подлежат на хормонална терапия.
Подраздели на Клинична патология при злокачествени заболявания на гърдата
Продукти свързани със СТАТИЯТА
ДЖЕНОМИКС ОНКО СИЙК ТЕСТ ЗА РАННО ОТКРИВАНЕ НА РАКОВИ ЗАБОЛЯВАНИЯ
Не се предлага с наложен платеж Безплатна доставка за България!ДЖЕНОМИКС ОНКО ПРЕВЕНТ ТЕСТ ЗА ГЕНЕТИЧЕН РИСК ЗА РАК НА ГЪРДА
Не се предлага с наложен платеж Безплатна доставка за България!ВАРИТЕКС РЪКАВ ЗА ЛИМФЕДЕМ модел 952
ДЖЕНОМИКС ОНКО ПРЕВЕНТ ЖЕНСКИ ПАКЕТ - ОЦЕНКА НА ГЕНЕТИЧНИЯ РИСК ОТ РАК НА ГЪРДАТА, КОЛОРЕКТАЛЕН РАК И КОЖЕН МЕЛАНОМ
Не се предлага с наложен платеж Безплатна доставка за България!Библиография
https://en.wikipedia.org/wiki/Breast_cancer
https://emedicine.medscape.com/article/1947145-overview#a8
https://www.nhs.uk/conditions/breast-cancer/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3128144/
https://emedicine.medscape.com/article/1954658-overview
СТАТИЯТА е свързана към
- Клинична патология
- Клинична патология на гърдата
- Рак на гърдата
- Ниски дози ендоксифен намаляват плътността на гърдите с до 26%
- Ръката на Буда
- Кръвен тест може да предскаже кое лечение на рак на гърдата е най-ефективно
- В Англия одобриха лекарство, намаляващо риска от рецидив на рак на гърдата
- Препоръчителна диета за болни от рак на гърдата
- CA 15-3 туморен маркер
- Пришница обикновена
- Хормонална терапия за лечение на рак на гърдата
- Д-р Любомир Трифонов: Вече можем да откриваме туморите на гърдата с приблизително 6 години по-рано




Коментари към Клинична патология при злокачествени заболявания на гърдата