Хемангиом с каквато и да е локализация МКБ D18.0
Хемангиомът е доброкачествен и обикновено самоизчезващ (претърпяващ обратно развитие, self-involuting) тумор на ендотелните клетки, които покриват вътрешната повърхност кръвоносните съдове, характеризиращ се с увеличен брой на нормалните или анормалните кръвоносни съдове.
Това доброкачествено образувание обикновено се появява през първите седмици от живота и нараства най-бързо през първите шест месеца, като това е най-често срещаният тумор в ранна детска възраст.
Обикновено туморът достига пълно развитие, преди да настъпи инволюция (обратно развитие), която започва след дванадесет месеца.
50% от всички инфантилни (детски) хемангиоми претърпяват пълна инволюция до 5-годишна възраст, 70% до 7-годишна възраст, а на останалите може да им отнеме допълнително 3-5 години, за да завършат процеса.
При по-тежките случаи хемангиомите могат да причинят остатъчно тъканно увреждане.
Терминът "хемангиом" идва от гръцките думи haema, αíμα- (кръв); angeio, αγγεíο (съд) и -oma, -ωμα (тумор).
Терминологията, използвана за дефиниране, описване и категоризиране на съдовите аномалии и необичайните образувания, съставени от кръвоносни съдове, се е променила.
Терминът "хемангиом" първоначално е бил използван, за да се опише всяка съдова тумороподобна структура, независимо от това дали е била налице при раждането или се е появила в по-късен етап.
Епидемиология
Хемангиом с каквато и да е локализация се среща 3 до 5 пъти по-често при жени, отколкото при мъже; наблюдават се по-често при многоплодна бременност (близнаци), както и при недоносени бебета с ниско за гестационната възраст тегло.
Приблизително 80% от хемангиомите са разположени по лицето и шията или по краката и ръцете, като втората най-често срещана локализация е черен дроб.
При деца хемангиом с каквато и да е локализация може да се появи веднага след раждането, като се различава от други налични съдови аномалии.
Лезиите достигат до около 80% от максималния си размер в първите 3 месеца от раждането, като при повечето от тях се наблюдава пълно развитие след около 5 месеца.
Детските хемангиоми се наблюдават по време на раждането при приблизително 1-2% от децата от бялата раса в САЩ, както и при 10% от децата на възраст 1 година.
Афроамериканските и японските бебета имат сходна честота (1-2%) при раждане, но няма достатъчно данни по отношение честотата при 1-годишните в други цветнокожи популации.
Честотата на детските хемангиоми е приблизително 22-30% при недоносени деца, които са с тегло по-малко от 1 кг при раждане.
За недоносени деца с тегло при раждане над 1.5 кг честота е същата, както за родените на термин бебета.
Повишена честота на хемангиомите се наблюдава и при новородените от многоплодна бременност.
Хемангиомите се проявяват най-често при бебетата от бялата раса, като честота при тях е 10-12 пъти по-голяма от чернокожите и азиатските бебета.
30 % от детските хемангиоми са налице още при раждането, докато 70% от тях се появяват през първите няколко седмици от живота.
Етиология
Точната причина за развитие на хемангиомите засега не е известна.
Съществуват различни противоречиви теории за произхода на хемангиомите, включващи:
- плацентарна тъкан;
- ендотелни прогениторни клетки;
- мезенхимни стволови клетки;
Налице са и няколко проучвания, показващи влиянието на някои хормони (естроген) в развитието на тези доброкачествени тумори.
Патогенеза
Детските хемангиоми са съставени от пролифериращи, уголемени ендотелни клетки, като в началния етап на пролиферация клетките са разположени хаотично, но с течение на времето те формират васкуларни (съдови) пространства и канали, изпълнени с кръвни клетки.
Когато пролиферацията на хемангиомите започне да се забавя и накрая завърши, туморите придобиват лобуларна (делчеста) структура.
Мастоцитите (мастните клетки) повлияват на този процес и стимулират развитието на артериолите и вените, които кръвоснабдяват всеки лоб (дял) на хемангиомите.
Хемангиомите преминават през три етапа на развитие и инволуция (обратно развитие):
- през пролиферативния (пролиферация — растеж, разрастване) стадий хемангиомите нарастват много бързо. Този етап може да продължи до дванадесет месеца;
- във втория стадий има много малка промяна във външния вид на хемангиома. Този етап обикновено продължава до 1-2-годишна възраст на бебето;
- през фазата на инволуция хемангиомите започват да намаляват на размери, като една част от лезиите ще изчезнат до 5-годишна възраст, докато повечето ще се скрият до 10-тата година на детето;
Възможно е обаче в някои случаи хемангиомите да не изчезнат.
Класификация
Mulliken и сътр. подразделят тези доброкачествени заболявания на две групи:
- "семейство" на самоизчезващи тумори, нарастващи лезии, които евентуално могат да изчезнат;
- "семейство" на малформациите, уголемени и аномални кръвоносни съдове, наблюдаващи се още при раждане, които на практика са постоянни;
Смисълът на това разделяне е да се направи опит за разграничаване на пораженията още в най-ранен етап и да се определят тези, които са постоянни.
Примерите за постоянни малформации включват "портвайн" петна (капилярна съдова малформация) и формации от аномално подути вени (венозни малформации).
Класификацията на Mulliken е получила значително одобрение след откриването на маркера Glut-1 (Glucose transporter 1, глюкозен транспортер (преносител) 1).
Хемангиомите се разделят на 3 типа, в зависимост от съдовете, които са въвлечени:
- капилярен хемангиом;
- кавернозен хемангиом (наречен още венозен хемангиом);
- плексиформен хемангиом (означаван и като артериален хемангиом);
Най-често срещаните капилярни хемангиоми са:
- salmon (сьомга) patch (петно) — розово-оранжеви петна, наподобяващи цвета на сьомга;
- Port-wine (вино "Порто") stain — петна "портвайн", означавани още и като nevus flammeus, с подобен на това вино цвят;
- Strawberry (ягода) angioma — ангиомът е наречен така, защото наподобява цвета на зрели ягоди — "ягодов" ангиом;
- Vin Rose (от френски — Розово вино) patch — представлява бледорозова лезия (поражение), получена в резултат на разширение на съдов плексус (мрежа) в дермата;
Клинична картина
Хемангиомите са свързани със системата на кръвообращението, като външния им вид зависи от мястото, на което възникват.
Около 80% от хемангиомите са фокални (локализирани) и единични, около 60% от кожните хемангиоми се развиват в областта на главата и шията, 25% по торса, а около 15% по крайниците.
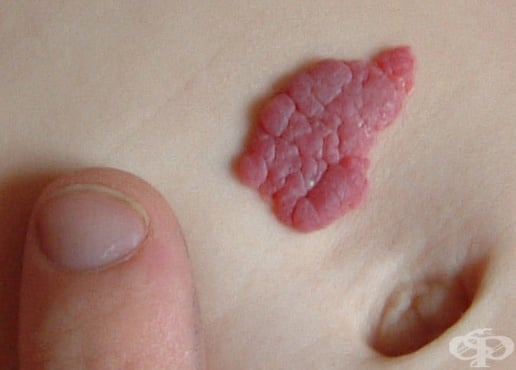
Ако хемангиомите са разположени по повърхността на кожата, напомнят на зрели ягоди — "ягодов" хемангиом.
В повечето случаи, когато са в най-ранните етапи от своето развитие, повърхностните лезии имат вид на червеникаво-синкава зона с добре видими кръвоносни съдове и околна бледа кожа.
Най-често срещаните хемангиоми — детските — се появяват през първите няколко седмици от живота на новороденото. Често този вид хемангиоми в началото се диагностицират погрешно, като се бъркат с надраскване или синина, но точна диагноза се поставя категорично при по-нататъшно нарастване на лезията.
Детските хемангиоми демонстрират характерно развитие — ранен бърз растеж (пролиферация), последван от бавна дегенерация.
Най-ранният признак при детските хемангиоми (от раждането до 6-седмична възраст) е побеляване на засегнатата кожа, последвано от фини телеангиектазии (трайно разширение на малки кръвоносни съдове) и последващо образуване на червена или пурпурна макула или папула, която често е заобиколена от светло хало (ореол).
Понякога те се представят като плоска червена или розова област.
Ако са разположени точно под кожата, хемангиомите се представят като синкаво подуване.
Освен по кожата, хемангиомите могат да се развият и в:
- черен дроб;
- стомашно-чревен тракт;
- ларинкс (гръклян);
- централна нервна система (ЦНС);
- панкреас;
- жлъчен мехур;
- тимус;
- далак;
- лимфни възли;
- бели дробове;
- пикочен мехур;
- надбъбречни жлези;
В повечето случаи хемангиомите изчезват с течение на времето.
Някои от тях възникват по време на бременност и се наричат вродени хемангиоми.
Диагноза
Диагнозата при хемангиоми се поставя с помощта на различни методи:
Лабораторни изследвания
Няма универсално приети лабораторни изследвания за диагностика на хемангиоми.
В литературата обаче има данни за използването на съдово-ендотелен растежен фактор (VEGF), бета-фибробластен растежен фактор и матриксната металопротеиназа (MMP) като маркери на хемангиомната пролиферация и диференциация.
Оцветяването за GLUT-1 (глюкозен транспортер 1) е полезно за оценка на тъканите по време на биопсия или ексцизия (оперативно премахване).
Както пролифериращите, така и претърпяващите обратно развитие хемангиоми, се оцветяват положително за GLUT-1, докато други доброкачествени съдови тумори на кожата, различни малформации, както и нормални кожни съдове не се оцветяват, което прави този метод много чувствителен и специфичен при хистологичното диагностициране на хемангиомите.
Образна диагностика
Магнитен резонанс (MRI), със или без използването на гадолиний като контрастно средство, е средство на избор при определянето на местоположението и размерите на кожните и екстракутанните (които не засягат кожата) хемангиоми.
MRI също така спомага за разграничаването на хемангиомите от други съдови лезии, характеризиращи се със засилено кръвоснабдяване (например артериовенозни малформации) или забавен кръвен поток (например венозни малформации).
Ултразвуковото изследване е полезно при разграничаването на хемангиоми от други дълбоко разположени или подкожни структури, като кисти или лимфни възли.
Използването на ултрасонографията обикновено се ограничава поради невъзможността да се определят точно размерите и границите на хемангиомите.
Конвенционалната рентгенография има ограничено използване, но може да бъде полезна при оценката на хемангиоми, които засягат дихателните пътища.
Биопсия
Ако след подробно снетата анамнеза и физикалното изследване все още не е поставена диагноза, трябва да се извърши кожна биопсия, за да може да се направи разграничаване между атипичните хемангиоми от други съдови лезии.
Тъканните проби могат да бъдат анализирани чрез рутинно хистологично изследване и специфични методи за оцветяване.
Рутинното хистологично изследване варира в зависимост от стадия, в който се намира лезията.
При изследване с микроскоп се установява, че хемангиомите представляват некапсулирани групи от плътно разположени един до друг тънкостенни капиляри, които обикновено са покрити с ендотел.
Кръвоносните съдове са разделени помежду си от оскъдно количество съединителна тъкан, като лумените (просветите) им могат да са тромбозирали. Ако е налице съдова руптура, понякога може да е налице пигмента хемосидерин.
Glut1 е хистохимичен маркер, който е високоспецифичен за хемангиом и може да се използва за разграничаване на хемангиом от съдови малформации.
Диференциална диагноза
Диференциалната диагноза на хемангиомите включва:
- ангиосарком;
- артериовенозни малформации;
- капилярни малформации;
- синдром на Коб (Cobb);
- dermatofibrosarcoma protuberans;
- дифузна неонатална хемангиоматоза;
- синдром на Горъм (Gorham);
- детски фибросарком;
- детска миофиброматоза;
- липоми;
- лимфни малформации;
Лечение
По-голямата част от детските хемангиоми не изискват медикаментозна или хирургична терапия.
Медикаментозно лечение
Медикаментозната терапия при клинично значимите хемангиоми е ограничена до няколко групи лекарства, включително:
- кортикостероиди (локални, интралезионни (прилагат се вътре в самата лезия) и перорални (през устата));
- бета-адренергични блокери (бета-блокери);
- интерферон алфа;
- рядко винкристин и локален имиквимод;
Целта на фармакотерапията при детските хемангиоми е да намали заболеваемостта и смъртността, както и да предотврати развитието на усложнения.
Кортикостероиди
Оралните и интралезионни кортикостероиди са ефективни при забавяне на растежа и намаляване на размерите на пролифериращите детски хемангиоми, но точният механизъм не е напълно изяснен.
Кортикостероидите трябва да се прилагат по време на пролиферативната фаза, защото имат незначителен ефект през другите етапи от развитието на хемангиомите, като в повечето пъти се предпочита оралния прием.
Основният кортикостероид, който се прилага, е преднизолон, като той намалява възпалението чрез потискане миграцията на полиморфонуклеарни левкоцити и намаляване на капилярната пропускливост.
Бета-блокери
Бета-блокерите, по-конкретно пропранолол, са показани при индуциране (предизвикване) обратното развитие на хемангиомите.
Пропранололът е неселективен бета-блокер, показан за лечение на хемангиом, който е във фаза на пролиферация и изискващ системна терапия.
Само пероралният разтвор на пропранолол (Hemangeol) е одобрен от Администрацията за храните и лекарствените средства (FDA) на САЩ (през месец март 2014 г.) за лечение на детските хемангиоми, като всички останали терапии са считат за неправилни.
Експертна комисия е разработила временни препоръки за използването на пропранолол, включително при пациенти с PHACE синдром (аномалии в областта на задната черепна ямка, хемангиом, артериални лезии, сърдечни аномалии/аортна коарктация (стеснение) и очни аномалии), като този синдром е свързан с по-висок риск от неврологични и когнитивни нарушения.
Временните препоръки са насочени към:
- лечение на усложнени инфантилни хемангиоми;
- противопоказания и предварителна оценка;
- състав, прицелна доза и честота на дозиране на медикаментите;
- лечението при новородени;
- наблюдение за сърдечно-съдови усложнения;
- постоянен, активен мониторинг на цялостното състояние;
- превенция на хипогликемия;
Механизмът на действие на пропранолол при детските хемангиоми не е добре установен.
Продължителността на лечението варира между 2 и 10 месеца.
Още в първите 24 часа след началото на лечението голяма част от детските хемангиоми започват да променят цвета си от наситено червено до лилаво, като засегнатата зона става по-мека.
Интерферони
Интерфероните, които се използват, са:
- интерферон алфа-2а (Roferon-A);
- интерферон алфа-2b (Intron A);
Интерферон алфа-2а първоначално е бил използван като антивирусно средство при ХИВ-позитивни пациенти, а след това е било установено, че индуцира регресията на сарком на Капоши (Kaposi). Това е довело до неговото използване при лечение на други съдови заболявания (например хемангиоми).
Интерферон алфа инхибира миграцията на ендотелни клетки и пролиферацията от специфични растежни фактори (например ендотелен растежен фактор, фибробластен растежен фактор).
Многобройни проучвания са демонстрирали ефикасността на интерферон алфа-2а и интерферон алфа-2b при лечението на детски хемангиоми.
Интерферон алфа-2а може да се използва при лезии, които не се повлияват от действието на стероиди.
Действието при интерфероните в началото е по-бавно, отколкото при кортикостероидите, като обикновено са необходими няколко седмици, поради което не се използват често при състояния, застрашаващи живота или зрението.
Интерферон алфа-2а трябва да се използва само ако лечението със стероиди, бета-блокери или други потенциално токсични медикаменти се провали.
Основният страничен ефект, ограничаващ използването му, е потенциално необратимата спастична диплегия.
Биологични модулатори на имунния отговор
Към тази група спадат:
- имиквимод (Imiquimod);
- бекаплермин (becaplermin) 0.01% гел;
Само няколко доклади за отделни случаи и две малки отворени неконтролирани проучвания дават информация за минимална ефикасност при лечението на инфантилни хемангиоми.
Хирургично лечение
Хирургична терапия включва няколко метода:
Лазерната хирургия показва добри резултати при лечението на пролифериращи и остатъчни съдове, срещащи се при хемангиом.
Възбужданите с газоразрядни лампи пулсово-багрилни лазери (flashlamp-pumped pulsed-dye laser) са най-широко използваните лазери са селективно отстраняване (аблация) на васкуларна тъкан в детството.
Хирургичното лечение с багрилни лазери е ефективно при улцерирали (разязвени) хемангиоми и при повърхностни хемангиоми, особено на тези, които са разположени по части на тялото, имащи вероятност да доведат до значително функционално или психологическо нарушение (например пръсти, очи, устни, връх на носа, ушите, лицето).
При много от пациентите с улцерирали хемангиоми е налице облекчаване на болката (понякога само няколко дни след началото на лечението), бърза реепителизация и ускорено обратно развитие.
Лечението обикновено се провежда на всеки 2-4 седмици, докато се постигне пълно излекуване.
Понякога, особено при дълбоки или комбинирани повърхностни и дълбоки лезии, разязвяването може да се влоши, ако се използват пулсово-багрилни лазери.
Рискът от образуване на белези или остатъчни кожни промени, свързани с използването на багрилни лазери при лечението на хемангиоми, може да е по-голям, отколкото при ранното лазерно лечение или при лечението на лазерни малформации.
Други лазери, които могат да бъдат ефективни при лечение на хемангиоми, включват:
- пулсов неодимов:итрий-алуминиев-гранат (Nd:YAG);
- Nd:YAG лазер с удвоена честота;
- лазер с калий-титанил-фосфат (KTP);
Лазерите с въглероден диоксид (СО2-лазери) понякога се използват за лечение на хемангиоми на дихателните пътища.
Всеки един от тези лазери има конкретни ползи и ограничения по отношение на дълбочината на проникване, абсорбцията от кожните хромофори (вещества, които могат да поглъщат слънчевата светлина) и диаметъра на третираните съдове.
Усложненията също варират в зависимост от вида на лазера, който се използва, настройките му и обработваното място.
Хирургична ексцизия
Друг метод за лечение на хемангиом с каквато и да е локализация е хирургичната ексцизия.
Предимствата на ексцизията в по-късните етапи от развитието на хемангиома включват намален риск от кръвоизлив и евентуално по-слабо последващо увреждане.
Други предимства на ранно приложената ексцизия включват запазването на зрението и намаляване на негативните психологични последствия, свързани с естетическата страна на лечението.
Хирургичното отстраняване на пролифериращи хемангиоми е потенциално опасно, тъй като има риск от кръвоизлив и увреждане на жизненоважни структури (напр. глава, шия), поради което тази процедура трябва да се извършва от опитни хирурзи.
Използването на хирургични инструменти, чрез които тъканите се каутеризират (обгарят) по време на рязане, намалява риска от кръвоизлив.
Използването на неаблативна фракционна фототермолиза (nFP) за лечение на дегенериращи детски хемангиоми може да бъде алтернатива на хирургичната ексцизия.
Усложнения
При по-голямата част от хемангиомите не се наблюдават усложнения.
Възможно е обаче хемангиомите да увредят тъканната повърхност, което води до улцерация (разязвяване). Ако язвата е дълбока, в редки случаи може да се наблюдава обилно кървене.
Ако язвеният процес засегне по-дълбоките слоеве, може да е налице силна болезненост, както и други проблеми.
Ако хемангиомите се развият в ларинкса, може да възникнат нарушения в дишането.
Възможно е развитието на хемангиом в областта около очите, като неговото нарастване може да блокира едно от очите, причинявайки депривационна амблиопия.
В изключително редки случаи много големите хемангиоми могат да доведат до сърдечна недостатъчност с висок дебит, като това е резултат от голямото количество кръв, което сърцето трябва да изпомпва към допълнителните кръвоносни съдове.
Хемангиомите, разположени в близост до кост, могат да предизвикат костна ерозия.
Най-честите проблеми при хемангиомите обаче са от психологическо естество, тъй като тези доброкачествени тумори могат да засегнат външния вид на човек, като причиняват неудобство от естетическа гледна точка.
Налице е специфичен проблем, ако хемангиомите засягат устните или носа, тъй като деформацията се лекува трудно по хирургичен път. В тази ситуация е налице риск от развитие на психологическа травма от училищна възраст нататък, поради което е важно да се помисли за лечение преди тръгването на училище, ако дотогава не е настъпило спонтанно подобрение.
Наличието на големи сегментни (разпространени върху по-голяма площ) хемангиоми в областта на главата и шията при деца може да е индикатор за сериозен здравословен проблем, означавана като PHACE синдром.
Повечето хемангиоми изчезват, без да е необходимо лечение, като оставят минимални или никакви видими белези.
Възможно е обаче големите хемангиоми да оставят видими промени по кожата, което е резултат на значително разтягане на кожата или увреждане повърхностно разположените тъкани.
Прогноза
Прогнозата за повечето неусложнени детски хемангиоми е много добра, като при 50% от тях се наблюдава пълна инволюция до 5-годишна възраст, 70% до 7-годишна възраст и 90% до 9-годишна възраст.
При около 38% от хемангиомите, които претърпяват обратно развитие до 6-годишна възраст, се наблюдават остатъчни белези, телеангиектазии или анетодермия (разновидност на кожна атрофия, характеризиращо се с пълна липса на еластична тъкан).
При около 80% от лезиите, които дегенерират напълно след 6-годишна възраст, могат да са налице значителни козметични деформации.
Заглавно изображение: User:Zeimusu, Public domain, via Wikimedia Commons
Симптоми и признаци при Хемангиом с каквато и да е локализация МКБ D18.0
ВсичкиЗАБОЛЯВАНЕТО е свързано към
- Лечение на хемангиоми при бебета и деца
- Детски хемангиоми
- Хемангиом
- Трябва ли да се премахва виненото петно от кожата на детето
- Хранене при хемангиом (съдов тумор)
- Д-р Мария Калайджиева: Въвеждането на стандарт за лечение на хемангиоми при децата ще спести лутането на родителите и ще улесни лечението
- Виктор Маринов за личната борба на родителите на децата с тежки хемангиоми
Коментари към Хемангиом с каквато и да е локализация МКБ D18.0
SANQ
kak se lekuvat hemangiomi na grabna4nite pre6leni
Съветваме Ви да се проведе консултация с неврохирург, който ще определи подходящото лечение според състоянието на пациента.
kak se lekuvat hemangiomi na grabna4nite pre6leni
lekuva li se hemangiom na liceto