Клинична патология на антракс
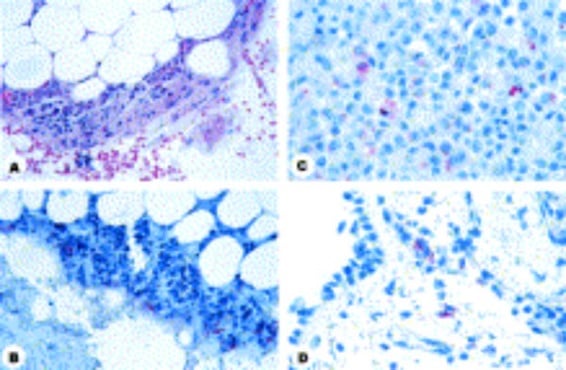
Антраксът е зоонозна инфекция, причинена от Bacillus anthracis. Доскоро инфекциите с Bacillus anthracis са сравнително редки и се ограничават до аграрните общности в неразвитите страни. Въпреки това, атаката от биотероризъм през 2001 година в Съединените щати и избухването на инфекции от антракс сред потребителите на инжекционни наркотици в Европа през 2009 и 2010 години показват, че клиничната значимост на антракс значително се е увеличила. Антраксът е класифициран в един от трите синдрома на базата на първичното място на инфекцията: кожна, стомашно-чревна или инхалационна. Появи се четвърти синдром, характеризиращ се с тежки инфекции на меките тъкани при употребяващи инжекционни наркотици. Поради ниската честота на антракс в развитите райони и неспецифичните ранни симптоми, много пациенти в тези огнища са имали напреднала инфекция, която бързо е прогресирала до шок. Заболеваемостта и смъртността при такива пациенти е висока.
Антраксът има дълга връзка с човешката история и е бил известен в Европа (1190-1491 г. пр.н.е.) и Китай (3000 г. пр.н.е.). Антраксът е описан в ранната литература на гърците, римляните и индусите. Наименованието антракс произлиза от гръцката дума „антракис“, която означава въглища, тъй като въглищни черни лезии по кожата се образуват при кожната форма антракс.
През 1850 година Пиер Рейър за пръв път описва филиформени тела (малки пръчки, около половината от дължината на червен кръвоносен корпус) в кръвта на овце, умрели поради антракс. Тигел и Клебс през 1864 година демонстрират, че заразената с антракс кръв, ако се филтрира през глинена свещ (бактериален филтър), загубва своята заразност, докато депозитът върху филтъра остава заразен. Тези наблюдения при липса на култура на организма силно подкрепят идеята, че причинителят на антракс е жив организъм, който се размножава в тялото, нахлува в кръвния поток и причинява смърт от септицемия. Робърт Кох извлича трите си постулата за зародишна теория на болестта, считайки антракс за прототип. През 1876 година той категорично доказва, че B. anthracis е етиологичен агент на антракс, като прилага постулатите си за първи път по време на изследванията си в Германия. Така антраксът е първото заболяване, чийто причинител е установен като микробно средство.
Епидемиология
Естествената заболеваемост при клинична патология на антракс е рядка, но инфекцията представлява професионален риск сред ветеринарни лекари, фермери и лица, които се справят с животинска вълна, кожи или продукти от костно брашно. През последните 30 години случаите на разпространение на антракс в САЩ са били по-малко от 1 случай годишно. От 1955-1994 година случаите в САЩ са общо 235, като 224 случая на кожен антракс, 11 случая на инхалационен антракс и 20 смъртни случая. Последният фатален случай през този период се е случил през 1976 година, когато домашен майстор умира от инхалационен антракс след работа с прежда, внесена от Пакистан.
Антраксът е рядко срещан в Западна Европа, но болестта не е рядкост в Близкия изток, Индийския субконтинент, Африка, Азия и Латинска Америка. През 1958 година в световен мащаб са се появили приблизително 100 000 случая на антракс. Точни цифри не съществуват поради затруднения с докладването в Африка. Антраксът е ендемичен в Африка и Азия, въпреки ваксинационните програми.
Спорадични огнища са възникнали в резултат както на селскостопански, така и на военни сривове. По време на гражданската война в Родезия през 1978 година, неуспехът на ветеринарни ваксинационни програми доведе до човешка епидемия, причинявайки 6500 случая на антракс и 100 смъртни случая. Претърпяване на злополука във военно микробиологично заведение в Свердловск в бившия Съветски съюз през 1979 година довежда до поне 66 смъртни случая. Човешкият антракс често се свързва със селскостопански или промишлени работници, които влизат в контакт със заразена животинска тъкан.
Няма расова, сексуална или възрастова склонност към антракс. Въпреки това, тъй като заболяването често е свързан с промишлено излагане и земеделие, болестта най-често засяга млади и възрастни на средна възраст. Хората на всяка възраст, разбира се, могат да бъдат засегнати, ако антраксът се използва като оръжие за биотероризъм.
Етиология
Антраксът се причинява от Bacillus anthracis, грам-положителен бацил. B. anthracis има диаметър 1-1,5 микрометра и дължина 3-10 микрометра. Обикновено е прав, но може да е леко извит. Краищата на бацилите са пресечени, а не заоблени. Антраксните бацили са склонни да се свързват в дълги вериги и могат да наподобяват стрептобацили в хранителна среда.
Антраксният бацил е аероб или факултативен анаероб. Развива се при оптимална температура 35–36°C, но може да се размножава в температурен диапазон от 15–40°C. Вирулентната форма причиняваща клиничната проява на заболяването е R-формата, докато S- формата е авирулентна. В организма образуват капсули, а във външната среда – спори.
B. anthracis произвежда капсула, която лесно се визуализира с помощта на петно от метиленово синьо или мастило. Колониите се прилепват и изглеждат сиви или бели на кръвен агар. Колониите са с диаметър 4-5 милиметра и имат характерни издатини във формата на запетая.
Бацилите растат оптимално при повишен въглероден диоксид и са нестабилни. Организмът показва преференциален растеж на феналетилов алкохолен кръвен агар с характерна желатинова хидролиза и ферментация на салицин. B. anthracis е положителен за каталаза. Образуването на капсули може да помогне за разграничаването му от други непатогенни бацили. Антраксът се диференцира от другите грам-положителни пръчки върху хранителна среда по липса на подвижност в бульона и липса на хемолиза върху кръвен агар.
Екзотоксините на антракс се произвеждат във вегетативна фаза и са съставени от протеини. Смъртоносният токсин е най-важният фактор на вирулентност и е основната причина за смърт. Смъртоносният токсин е комбинация от защитен антиген и летален фактор. Едемен фактор и летален токсин инхибират фагоцитозата и функцията на полиморфонуклеарни неутрофили. Другият основен фактор за вирулентност на антракс е неговата антифагоцитна капсула от поли-D-глутаминова киселина.
Патогенеза
Входната врата на инфекцията най-често е кожата по откритите части на тялото и по-рядко белите дробове и стомашно-чревния тракт. При проникване в организма антраксния бацил образува капсула, която възпрепятства фагоцитозата му. Освен това той предизвиква отрицателен левкотаксис. Антраксният екзотоксин включва три компонента:
- възпалителен
- протективен
- летален
Комбинираното им въздействие води до серозно-хеморагично възпаление на мястото на входната врата. Директно се увреждат стените на малките съдове от микроциркулаторното русло. По лимфен път антраксните бацили достигат регионалните лимфни възли и се развива бактериемия. В 1% от случаите последната завършва с генерализация на процеса и развитие на антраксен сепсис. Възникващата токсемия води до токсоинфекциозен шок и смърт. При инхалационно заразяване се развива първична белодробна форма, а при алиментарно - първична чревна форма на антракс. Засягат се съответно хилусните и мезентериалните лимфни възли. При последните две форми по-често настъпва генерализация на инфекцията.
Клинична картина
Въз основа на пътя на инфекцията съществуват три клинични форми на антракс, а именно: кожна, стомашно-чревна (поглъщане) и белодробна (чрез вдишване на спори). Наскоро е установен друг вид антракс сред употребяващите наркотици хероин в Европа. Терминът инжекционен антракс след това е въведен, за да опише този нов начин на инфекция. Съобщавани са и няколко случая на антракс поради ухапвания от насекоми, които вероятно биха могли да се дължат на хранене на насекомо на заразено с антракс животно. Веднъж попаднал вътре в бозайниковия гостоприемник, високото съдържание на хранителни вещества в организма задейства развитието на спорите. Изглежда, че спорообразуването не се случва вътре в гостоприемника. Може би защото след като наличните хранителни вещества се изчерпват в мъртвия или умиращ гостоприемник, кислородното напрежение е твърде ниско за спорообразуване. Спорите заразяват макрофагите на мястото на влизане, покълват във вегетативните клетки и се размножават в тъканите и започват да произвеждат антраксен токсин в рамките на 3 часа от развитието на спорите.
Кожната форма на антракс започва с малка сърбежна папула, наподобяваща ухапване от насекомо. След ден или два тази папула се разширява и се трансформира в безболезнена язва с депресиран некротичен център и повдигнат и кръгъл ръб. Обикновено такива лезии се образуват с 2-5 дни на мястото на навлизане на спори върху кожата. Накрая след 7-10 дни се образува черен струпей, заобиколен от оток, който оставя постоянен белег след излекуване. Регионалните лимфни възли, дрениращи заразената зона, могат да бъдат подути и уголемени. Кожната антраксна инфекция най-вече остава безболезнена и се ограничава до дермата. Въпреки това, в определени случаи той може да стане системен, когато бактериите навлизат в кръвния поток, причинявайки бактеримия. Хеморагичните лезии могат да се развият върху всяка част на тялото и могат да бъдат фатални при бактериемичен антракс.
Стомашно-чревната форма на антракс възниква чрез изяждане на храна, заразена със спори на антракс (най-често замърсено месо). След поглъщане спорите се развиват и могат да причинят лезии навсякъде в тялото. Въз основа на лезиите тази форма на антракс е от два вида, коремен и орофарингеален. При коремния лезиите се образуват главно в илеума и цекума. Инкубационният период обикновено е 3-7 дни. Симптомите включват гадене, хемоптое, диария, коремна болка, главоболие, загуба на апетит и масивен асцит. Друг вариант на стомашно-чревния антракс е орофарингеалният, при който лезиите се образуват главно в устната кухина и приличат на лезиите на кожен антракс. Симптомите включват болка в гърлото, проблем с преглъщането и подуване на шията поради оток и цервикална лимфаденопатия.
Белодробният или инхалационен антракс възниква чрез инхалация на спорите в белите дробове. Това е най-тежката форма на антракс. Алвеоларните макрофаги поглъщат спорите и се транспортират до лимфни възли в медиастинума. Първоначално симптомите на инхалаторния антракс са като настинка или грип с лек дискомфорт в гърдите, задух, гадене и накрая тежък респираторен колапс. Белодробният антракс не причинява пневмония, но причинява хеморагичен медиастинит и белодробен оток. В исторически план смъртността е била 92%, но тя може да бъде намалена значително, ако се лекува рано.
Симптомите на антракс, причинени от инжектиране, остават същите като при кожен антракс, но може да има инфекция дълбоко под кожата или в мускула, където се инжектира лекарството. Понякога има зачервяване в областта на инжектиране. Инжекционният антракс е труден за диагностициране, тъй като няколко други често срещани бактерии могат да причинят инфекции на кожата и мястото на инжектиране. Затова е трудно да се лекува инжекционен антракс, тъй като той се разпространява в тялото много бързо.
Има два основни етапа в системната инфекция на антракс, продромална и фулминантна. Продромалният стадий е главно безсимптомен и обикновено трае 2-4 дни. На този етап макрофагите поглъщат спорите и се освобождават до лимфни възли в близост до входа на инфекцията. Поведението на макрофагите и фагоцитните клетки се променя поради действието на антраксните токсините, което води до апоптоза и освобождаване и развитието на спори във вегетативни бактерии. Във фулминантния стадий бактериите се размножават и се разпространяват в различни органи чрез кръвообращението. При антракс при инхалации при хора, лечението започва след началото на фулминантния стадий, тъй като продромалният стадий до голяма степен протича безсимптомно. Симптомите във фулминантния стадий са грипоподобни и включват затруднено дишане, болка в гърдите, хипотония, главоболие и дезориентация. Бактериите отделят антраксни токсини, които засягат функционирането на различни органи като далак, лимфни възли, черен дроб, бъбреци, сърце мозък. Става много трудно да се излекува болестта чрез антибиотична терапия на този етап и действието на токсините от антракс в крайна сметка води до септичен шок и смърт на гостоприемника за 1-2 дни.
Патологични характеристики
Макроскопски при кожната форма се образува папула, а след това мехурче със серозно-хеморагично съдържимо. Централната й част некротизира, разязвява се и се покрива с черна коричка. Кожата около нея е оточна, с образуване на по-малки хеморагични мехурчета подредени радиално.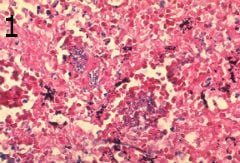
При белодробната форма се развива лобуларна или лобарна хеморагична пневмония с плеврит. Хилусните лимфни възли са уголемени, с хеморагичен вид.
Чревната форма се характеризира със засягане главно на тънкото черво. Чревната стена е задебелена, хеморагично пропита с единични язви по лигавицата. Мезентериалните лимфни възли са уголемени, тъмночервени.
Характерната находка при клинична патология на антракс е наличието на организмите в капилярите на мястото на инфекцията. Следователно, ако пациентът е заразен, се очаква B. anthracis в капилярите на кожата, червата, черния дроб, далака, белите дробове или лептоменингите. Патологичните находки не са пропорционални на броя на наличните бацили, което се обяснява най-добре с ефекта на един или повече от токсините, свързани с B anthracis. Кръвоизливът може да е очевиден (фигура 1).
Библиография
https://en.wikipedia.org/wiki/Anthrax#Epidemiology
https://emedicine.medscape.com/article/212127-workup#c11
https://www.ncbi.nlm.nih.gov/books/NBK507773/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4295216/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3361358/
СТАТИЯТА е свързана към
- Клинична патология
- Клинична патология на инфекциозни болести
- Доксициклин
- Антитоксин
- Антраксен бацил
- Тест за антракс
- Пурпурна тефрозия
- В село Острец са взети всички необходими мерки за предотвратяване на разпространението на антракс
- История на антракса - от древността до ползването му като биооръжие
- Възрастна жена стана жертва на антракс в Оброчище
- Ваксинират всички животни от районите с антракс
- Отново случай на антракс, този път край Търговище
Коментари към Клинична патология на антракс