Булозна erythema multiforme МКБ L51.1
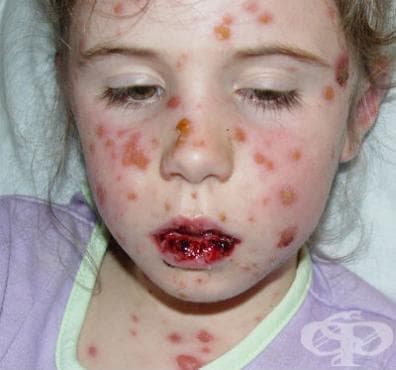
Булозна erythema multiforme, известна още като синдрома на Stevens-Johnson, е застрашаващо живота състояние на кожата, при което клетъчна смърт причинява отделяне на епидермиса от дермата. Смята, че синдромът е хиперсензитивен комплекс, който засяга кожата и лигавиците.
Заболяването е рядко състояние, с отчетена честота на около 2,6 до 6,1 случая на милион души годишно.
Синдромът на Stevens-Johnson е по-лека форма на токсичната епидермална некролиза. Тези заболявания са част от спектъра на тежки кожни реакции, които засягат кожата и лигавиците. Разграничаването между двете състояние се основава на вида на лезиите и размера на засегнатата телесна повърхност с блистери и ерозии. Блистери и ерозии, покриващи между 3 % и 10 % от площта на тялото, са манифестация на синдрома на Stevens-Johnson, 11-30 % се нарича припокриване на синдром на Stevens-Johnson / токсична епидермална некролиза, а над 30 % засегната кожна повърхност се развива при токсична епидермална некролиза.
Булозната erythema multiforme се характеризира с конфлуентна епидермална некроза с минимално асоциирано възпаление. Идиосинкратична, забавена реакция на свръхчувствителност е замесена в патофизиологията на заболяването.
Някои групи от населението изглеждат по-предразположени към развиване на синдрома на Stevens-Johnson от общата популация. Индивиди с най-голям риск са:
- с компрометирана имунна система (HIV-позитивни индивиди)
- с мозъчни тумори, подложени на лъчелечение
- бавни ацетилатори - хора, чийто черен дроб не може напълно да детоксикира реактивните лекарствени метаболити
Смъртта на кератиноцитите причинява отделяне на епидермиса от дермата. След като настъпи апоптозата, умиращите клетки провокират набирането на повече хемокини. Това може да продължи възпалителния процес, което да доведе до обширна епидермална некролиза.
Счита се, синдромът на Stevens-Johnson произлиза от разстройство на имунната система. Имунната реакция може да бъде предизвикана от лекарства или инфекции. Генетични фактори са свързани с предразположение към булозна erythema multiforme. Причината за заболяването е известна в една четвърт до една втора от случаите.
Въпреки че синдромът на Stevens-Johnson може да бъде причинен от вирусни инфекции и злокачествени заболявания, основната причина е лекарства. Водеща причина изглежда използването на антибиотици, по-специално сулфонамиди. Между 100 и 200 различни лекарства могат да бъдат асоциирани със синдрома на Stevens-Johnson. Той може да бъде причинен от неблагоприятните ефекти на медикаментите: ванкомицин, алопуринол, валпроат, левофлоксацин, диклофенак, етравирин, изотретиноин, флуконазол, валдекоксиб, ситаглиптин, озелтамивир, пеницилини, барбитурати, сулфонамиди, фенитоин, азитромицин, окскарбазепин, зонизамид, модафинил, ламотрижин, невирапин, пириметамин, ибупрофен, етосуксимид, карбамазепин, бупропион, телапревир и нистатин.
Медикаментите, които са известни, че водят до синдрома на Stevens-Johnson, включват:
- сулфонамидни антибиотици
- пеницилиновите антибиотици
- цефиксим
- барбитурати
- ламотрижин
- фенитоин
- триметоприм
Комбинирането на ламотрижин с натриев валпроат увеличава риска от заболяването.
Нестероидните противовъзпалителни средства (НСПВС) са рядка причина за състоянието при възрастни. Рискът е по-висок при пациенти в напреднала възраст, жени и тези, започващи лечение. Подобно на НСПВС, парацетамолът (ацетаминофен) също причинява редки случаи на заболяването.
Обикновено симптомите на лекарствено-индуцирания синдром на Stevens-Johnson се появяват в рамките на седмица от началото на лечението.
Втората най-честа причина за развитие на синдрома на Stevens-Johnson е инфекция, особено при деца. Това включва:
- инфекции на горните дихателни пътища
- възпаление на средното ухо
- фарингит
- инфекция с Epstein-Barr вирус
- инфекция с цитомегаловирус
- инфекция с Mycoplasma pneumoniae
Рутинното използване на медикаменти, като антибиотици, антипиретици и аналгетици, за лечение на инфекциите може да затрудни идентифицирането дали случаите са причинени от инфекция или лекарства.
Вирусни заболявания, които могат да причинят булозната erythema multiforme, включват:
- херпес симплекс вирус
- СПИН
- коксаки вирус
- грип
- хепатит
- паротит
Бактериалните инфекции, свързани със синдрома на Stevens-Johnson, включват:
- група А бета-хемолитични стрептококи
- дифтерия
- бруцелоза
- венерична лимфогранулома
- микобактерии
- Mycoplasma pneumoniae
- туларемия
- коремен тиф
- рикетсиозни инфекции
При педиатрични случаи асоциирани със синдрома на Stevens-Johnson са
- Epstein-Barr вирус
- ентеровируси
Гъбичните инфекции с кокцидиоидомикоза, дерматофитоза и хистоплазмоза също се смятат за възможни причини. Малария и трихомониаза, протозойни инфекции, също са били докладвани като причини.
В някои популации от Източна Азия проучен предизвикан от карбамазепин и фенитоин синдром на Stevens-Johnson е силно свързан с HLA-B*1502 (HLA-B75) - HLA-B серотип. Проучване е Европа е установило, че този генен маркер е от значение само за източноазиатци.
Въз основа на констатациите от Азия, подобни проучвания в Европа показват асоциация на 61 % от предизвиканите от алопуринол случаи на синдрома на Stevens-Johnson с HLA-B58.
Обикновено синдромът на Stevens-Johnson започва с неспецифична инфекция на горните дихателни пътища. Това обикновено е част от продрома, през който може да включва повишена температура, болки в гърлото, втрисане, главоболие, нераположение. Състоянието обикновено се диагностицира погрешно и се третира с антибиотици.
Кожно-лигавичните лезии се развиват рязко. Освен кожата, лезиите при синдрома на Stevens-Johnson могат да включват следните части на тялото: лигавицата на устната кухина, хранопровода, фаринкса, ларинкса, ануса, трахеята, вагината, уретрата.
Обривът може да започне като макули, които се развиват в папули, везикули, були, уртикариални плаки или конфлуентна еритема. Центърът на тези лезии може да бъде везикуларен, пурпурен или некротичен. Тази зона е заобиколена от макулна еритема. Типичната лезия е във вид на мишена и това се счита за патогномоничен признак. Лезиите обикновено не са придружени със сърбеж.
Въпреки че лезиите могат да се появят навсякъде, дланите, стъпалата, дорзалната повърхност на дланите и екстензорните повърхности са най-често засегнати.
Засягането на лигавиците може да включва зачервяване, оток, поява на мехури, язви и некроза.
Лезиите в устата обикновено са изключително болезнени и намаляват способността на пациента да приема храна и течности. Пациенти със засягане на лигавицата на пикочо-половата система могат да се оплакват от затруднено уриниране или невъзможност за уриниране.
Очните симптоми могат да включват: зачервени очи, сълзене, сухи очи, болка, блефароспазъм, сърбеж, усещане за чуждо тяло, намалено зрение, фотофобия, диплопия.
Следните признаци могат да бъдат установени при физикален преглед: треска, ортостазис, тахикардия, хипотония, променено ниво на съзнание, епистаксис, конюнктивит, корнеални язви, ерозивен вулвовагинит или баланит, конюнктивална хиперемия, ентропия, кома.
Диференциална диагноза се прави с химични изгаряния, ексфолиативен дерматит, термични изгаряния, токсичен шоков синдром, трахома.
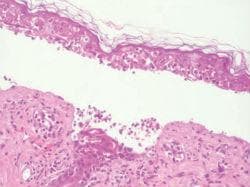 Няма специфични лабораторни изследвания (различни от биопсия), които могат да установят окончателно диагнозата синдром на Stevens-Johnson. Повишени са следните серумни нива при пациенти със заболяването: тумор-некротичен фактор (TNF)-алфа, разтворим интерлевкин-2 рецептор, интерлевкин 6, С-реактивен протеин. Въпреки това, нито един от тези серологични тестове не се използват рутинно при диагностициране и лечение на синдрома на Stevens-Johnson. Минимален инфилтрат на дермални възпалителни клетки и некроза в пълната дебелина на епидермиса са типични хистопатологични находки при пациенти със синдром на Stevens-Johnson. Дермалният инфилтрат е повърхностен и най-вече периваскуларен. Кератиноцити претърпяват апоптоза.
Няма специфични лабораторни изследвания (различни от биопсия), които могат да установят окончателно диагнозата синдром на Stevens-Johnson. Повишени са следните серумни нива при пациенти със заболяването: тумор-некротичен фактор (TNF)-алфа, разтворим интерлевкин-2 рецептор, интерлевкин 6, С-реактивен протеин. Въпреки това, нито един от тези серологични тестове не се използват рутинно при диагностициране и лечение на синдрома на Stevens-Johnson. Минимален инфилтрат на дермални възпалителни клетки и некроза в пълната дебелина на епидермиса са типични хистопатологични находки при пациенти със синдром на Stevens-Johnson. Дермалният инфилтрат е повърхностен и най-вече периваскуларен. Кератиноцити претърпяват апоптоза.
Синдромът на Stevens-Johnson е дерматологично спешно състояние. Първоначално лечението на булозната erythema multiforme е подобно на това при пациенти с термични изгаряния и продължаващите грижи могат да бъдат само поддържащи и симптоматични. Освен поддържащата терапия, няма друго налично лечение за състоянието.
Индивидуалните лезии обикновено трябва да се излекуват в рамките на 1-2 седмици, освен ако не възникне вторична инфекция. Повечето пациенти се възстановяват без последствия.
Синдромът на Stevens-Johnson има смъртност около 5 %. Бактериемията и сепсисът играят важна роля в повишената смъртност.
Рискът за смърт може да се изчисли с помощта на скалата SCORTEN, която използва няколко прогностични показатели:
- Възраст > 40 години
- Сърдечна честота > 120 удара в минута
- Наличие на малигнено заболяване
- Първоначален процент на засягане на епидермиса > 10 %
- Ниво на уреята в кръвта > 10 ммол/л (28 mg/dL)
- Ниво на кръвната захар > 14 ммол/л (252 mg/dL)
- Серумно ниво на бикарбонати < 20 ммол/л (20 mEq/L)
Всеки прогностичен критерий получава по 1 точка. Смъртността е както следва:
- 0-1 точки - ≥ 3,2 %
- 2 точки - ≥ 12,1 %
- 3 точки - ≥ 35,3 %
- 4 точки - ≥ 58,3 %
- 5 или повече точки - ≥ 90 %
Други отрицателни прогностични фактори включват персистираща неутропения (дефиниран като неутропения продължаваща повече от 5 дни), хипоалбуминемия (обикновено < 2 g/dL) и персистираща азотемия.
Оцелелите пациенти със синдрома на Stevens-Johnson могат да изпитат многобройни дългосрочни последствия. 27-50 % от случаите прогресират до тежка очна болест. Очните усложнения на синдрома на Stevens-Johnson включват:
- хроничен цикатризиращ конюнктивит
- корнеални епителиални дефекти
- корнеални стромални язви
- перфорация на роговицата
- ендофталмити
Други усложнения могат да включват:
- гастроентерологични последствия - стриктури на хранопровода
- генитоуринарни усложнения - бъбречна тубулна некроза, бъбречна недостатъчност, белези на пениса, вагинална стеноза
- белодробни последствия - трахеобронхиално увреждане с получена дихателна недостатъчност
- кожни усложнения - белези и козметични деформации, рецидиви на инфекция чрез бавнозарастващи язвички
Симптоми и признаци при Булозна erythema multiforme МКБ L51.1
- Повишена телесна температура
- Сърбеж на кожата
- Чувство на изтощение
- Болки в мускулите
- Болки в ставите
- Неразположение
Коментари към Булозна erythema multiforme МКБ L51.1