Емболия и тромбоза на абдоминалната аорта МКБ I74.0
Към емболия и тромбоза на абдоминалната аорта спада синдрома на Leriche. Синдромът на Leriche, известен също като аортоилиачна оклузивна болест, е продукт на атеросклероза, засягаща дисталната коремна аорта, илиачните артерии и феморопоплиталните съдове. Обтуриращи атеросклеротични плаки се появяват в инфрареналната аорта и илиачните артерии, което в крайна сметка води до частична или пълна съдова оклузия. Атеросклеротичните плаки могат да предизвикат симптоми или чрез възпрепятстване на кръвния поток, или чрез разпадане и емболизиране на атеросклеротични и/или тромботични отломки до по-дистални кръвоносни съдове. Ако плаките са достатъчно големи, за да обтурират артериалния лумен, настъпва намаляване на притока на кръв към крайниците.
Описан е за първи път през 1914 година от Робърт Граман, но едва по-късно триото симптоми е документирано като синдром. Това е направено от Анри Лериш, френски хирург и физиолог, известен сега като баща на гореспоменатия синдром. Степента и локализацията на атеросклеротичните оклузии по отношение на тези артерии определят класификацията на заболяването.
Синдромът на Leriche е класифициран като:
- тип I (ограничен до дисталната коремна аорта и общи илиачни артерии)
- тип II (предимно дистална коремна аорта с разширение на заболяването в общи илиачни и външни илиачни артерии)
- тип III (засягащ аортоилиачния сегмент и феморопоплиталните съдове)
Епидемиология
Пациентите с периферна артериална болест могат да бъдат безсимптомни (10%), така че точното разпространение и честота на синдрома на Leriche са неизвестни. Въпреки това, разпространението на периферна артериална болест се увеличава в застаряващите популации. Разпространението е 14% при пациенти на възраст над 69 години. Оклузивна болест, засягаща аортоилиачния артериален сегмент, се среща често при пациенти с периферна артериална болест и по честота е на второ място след оклузивната болест на повърхностна бедрена артерия.
Етиология
Атеросклерозата е най-честата причина за оклузивни плаки в аортата и илиачните артерии. Съществуват няколко рискови фактора за развитието на атеросклеротични плаки в аортоилиачния артериален сегмент. Модифицируемите рискови фактори за атеросклероза включват хипертония, захарен диабет, никотин, хиперлипидемия, хипергликемия и хомоцистеин. Неизменяемите рискови фактори за атеросклероза включват възраст, пол, раса и фамилна анамнеза.
Необичайна причина за аортна обструкция е болестта Takayasu, неспецифичен артериит, който може да причини запушване на коремната аорта и нейните клонове. Етиологията на болестта Takayasu не е известна.
Причини за развитие на заболяването емболия и тромбоза на абдоминалната артерия могат да бъдат също миокарден инфаркт - източник на емболии, предсърдно мъждене, аневризми, митрален порок, ендокардит, протезиране, травми, притискане на кръвоносните съдове отвън.
Патофизиология
Атеросклерозата е изключително сложно дегенеративно заболяване без известна единична причина. Известно е обаче, че много променливи допринасят за развитието на атеросклеротични лезии. Една популярна теория подчертава, че атеросклерозата възниква като отговор на артериално увреждане. Факторите, за които е известно, че вредят на артериалната стена, включват следното:
- механични фактори, като хипертония
- химични фактори, като никотин, хиперлипидемия, хипергликемия и хомоцистеин
Натрупването на липиди започва в гладкомускулните клетки и макрофагите, които възникват като възпалителен отговор на ендотелна травма и „мастната ивица“ започва да се образува в артериалната стена. Атеромата се състои от различни състави на холестерол, естери на холестерола и триглицериди. Някои плаки са нестабилни и на повърхността на плаката възникват пукнатини, които излагат циркулиращите тромбоцити на вътрешните елементи на атерома.
Тогава се стимулира агрегацията на тромбоцитите. Тромбоцитите се свързват с фибрин чрез активиране на гликопротеиновия рецептор върху тромбоцитите и в областта на разграждането на плаката се образува свеж кръвен съсирек. Тези нестабилни плаки са склонни към атероматозна емболизация и/или разпространение на съсирек, което в крайна сметка може да запуши артериалния лумен.
Ако атеромата се увеличи достатъчно, за да заеме поне 50% от артериалния лумен, скоростта на потока на кръвта през тази стеноза може значително да се увеличи. Нуждите от кислород на долния крайник в покой са достатъчно ниски, че дори при умерена проксимална стеноза не се наблюдава увеличаване на скоростта на кръвния поток. По време на тренировка обаче кислородният недостиг, който се появява в исхемичния мускул, не може да бъде облекчен поради проксималната обструкция на кръвния поток. Това води до симптоми на клаудикация.
В по-напреднали случаи възниква критична тъканна исхемия и настъпва невропатична болка в покой или загуба на тъкан. Въпреки това, критичната исхемия на крайниците рядко, ако изобщо се дължи, се причинява само от аортоилиачна оклузивна болест. Обикновено при пациенти с критична тъканна исхемия в оклузивния атеросклеротичен процес участват множество артериални сегменти.
Три отделни артериални сегмента, отдалечени от висцералната носеща част на коремната аорта, могат да бъдат засегнати от атеросклероза, както следва:
- Атеросклероза тип I включва само инфрареналната аорта и общите илиачни артерии. Съдовете дистално от общите илиачни артерии обикновено са нормални или само минимално засегнати. Този модел на атеросклероза е наличен при около 5-10% от пациентите с периферна артериална болест и се среща по-често при жените.
- Атеросклерозата тип II включва инфрареналната аорта и общата и външната илиачна артерия и може да се простира в общите бедрени артерии. Този модел се наблюдава при 35% от пациентите с периферна артериална болест.
- Атеросклерозата тип III е най-тежката форма и, за съжаление, също най-често срещаната. Този модел на атеросклероза включва инфрареналната аорта и илиачните, бедрените, подколенните и тибиалните артерии.
Клинична картина
Най-честият симптом на пациенти с хемодинамично значимо аортоилиачно заболяване е клаудикацио (от латински claudicatio „накуцване, куцане“). Симптомният комплекс на клаудикациото се определя като мускулни крампи в долните крайници, които се появяват след тренировка и се облекчават чрез почивка. При всеки отделен пациент разстоянието от упражненията, при което настъпва клаудикацио, е доста постоянно.
Клаудикациото обикновено се случва първо в мускулите на прасеца, макар че мускулите на бедрата и седалището също могат да бъдат засегнати, когато са налице по-обширни проксимални лезии. Местоположението на мускулната болка не е задължително да корелира с нивото на артериална обструкция. Въпреки това, по-проксимални симптоми обикновено са свързани с тежко аортоилиачно заболяване.
В зависимост от проксималното ниво на аортната обтурация, синдром на Leriche се подразделя на два вида: нисък Leriche - когато това ниво е дистално от устието на а.мезентерика инфериор и висок Leriche - тогава, когато нивото на оклузията е между тази артерия и бъбречните артерии.
Разлика между двата варианта на Льориш синдрома има и по отношение артериалната исхемия - при ниския тя се изразява умерено клаудикацио, докато при високия често е налице инвалидизиращо клаудикацио или дори симптоми на критична исхемия, резултат на изключване на колатералното кръвообращение в системата на а.мезентерика инфериор. Клаудикационната болка е локализирана предимно в глутеалната и бедрената мускулатура, и по-рядко в подбедриците. Важен клиничен белег при немалък процент от болните с Leriche синдром е еректилната дисфункция от съдов произход (васкулогенна импотенция), резултат на двустранно редуцирания кръвен ток по а.илиака интерна. Липсата на артериален пулс на долните крайници е типичен за страданието обективен симптом, въпреки че такъв се установява и при двустранна тромбоза на илиачните артерии без обтурация на аортата.
Диагноза
Диагноза на заболяването емболия и тромбоза на абдоминалната артерия се поставя след добре снета анамнеза по данни на пациента и неговите оплаквания, физикален и инструментален преглед. Физикалният преглед се състои от оглед, палпация, перкусия и аускултация. От физикалните методи на изследване се установяват студени крайници, бледи крайници, болка при допир, намален и трудно долавящ се пулс и други.
Инструменталните методи на изследване на пациента са с по-богата информативност. Едни от най-често прилаганите методи са измерване на систолното налягане на глезените на крайниците, цветна доплерова ехография и артериография.
Лабораторни изследвания
Изследват се серумен липиден профил, който включва общ холестерол, липопротеин с ниска плътност (LDL), холестерол с висока плътност (HDL) и триглицериди. Освен това при по-млади пациенти или пациенти със силна фамилна анамнеза за атеросклероза във всяка ранна възраст трябва да се определят нивата на липопротеин (а) и хомоцистеин.
Ако съществува анамнеза за диабет, трябва да се провери нивото на гликозилиран хемоглобин (HbA1c). Отличният контрол на диабета намалява дългосрочните усложнения и Американската диабетна асоциация в момента препоръчва HbA1c да бъде под 7%.
Ако пациентът има анамнеза за тромбоза във всеки венозен или артериален сегмент или фамилна анамнеза за нарушение на съсирването, е необходима оценка за хиперкоагулация. Тестовете включват рутинно протромбиново време (PT), активирано частично тромбопластиново време (aPTT), брой тромбоцити, фактор V Leiden, фактор II (протромбин), антикардиолипиново антитяло, протеин C, протеин S и антитромбин III.
Образни изследвания
Невинаги се изисква контрастна аортография, освен ако не се предвижда интервенционална терапия (перкутанна транслуминална ангиопластика/стентиране или хирургична реваскуларизация). Серумният креатинин се проверява, за да се потвърди изходното ниво преди използването на контрастни вещества, които могат да бъдат нефротоксични.
Компютърно-томографската ангиография е отличен начин за планиране на оперативно или ендоваскуларно лечение. Тя има предимството да създава триизмерни изображения на артериалната система, които са толкова точни, колкото тези, постигнати с конвенционалната катетърна артериография. Въпреки това, използването на йодиран контрастен агент все още се изисква, за да се получат изображенията при компютърнотомографската ангиография, въпреки че не е необходима директна артериална канюлация.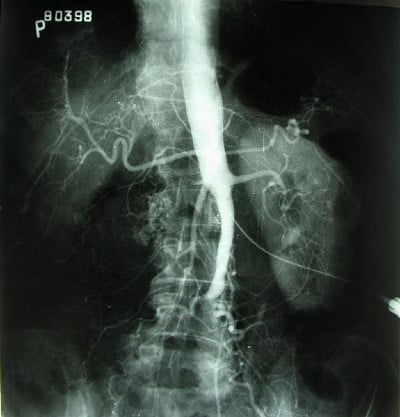
Като алтернатива на конвенционалната ангиография, хирургът може да разгледа магнитнорезонансната ангиография или артериалното дуплексно картографиране като окончателни образни изследвания за планиране на операция. Магнитно-резонансната ангиография е прекалено чувствителен метод и може да предполага значителни артериални стенози, които просто не присъстват.
Други тестове
Тъй като съществува връзка с коронарна болест при пациенти с периферна артериална болест, електрокардиография (ЕКГ) трябва да се извършва дори при пациенти без сърдечна анамнеза.
За пациентите, които се обмислят за интраабдоминална аортна процедура, тестовете за белодробна функция са важни, ако има анамнеза за обструктивно белодробно заболяване или диспнея. Често резултатите от тази предоперативна оценка сигнализират за необходимост от промяна на хирургичния подход.
Интензивна предоперативна сърдечна оценка е запазена за пациенти с новооткрита ангина пекторис, нестабилна ангина пекторис или доказателства за камерна дисфункция при добутамин стрес ехокардиография.
Лечение
Лечението на пациенти с емболия и тромбоза на абдоминалната аорта има две цели. Първата и основна цел е да се намали рискът от съдови събития (инфаркт на миокарда, инсулт, съдова смърт), които се случват с тревожно висока честота при пациенти с периферна артериална болест. Втората цел на лечението е да подобри симптомите при тези пациенти с клаудикация и да предотврати ампутация при пациенти с критична исхемия на крайниците. Последната е налице, когато пациентите имат симптоми на исхемична болка в покой, незарастващи язви на крайниците или гангрена и това налага спешна оценка с аортография и ендоваскуларна и/или хирургична реваскуларизация, за да се предотврати загубата на крайниците.
Медицинска терапия
Първо, рисковите фактори трябва да бъдат идентифицирани и агресивно третирани. Двата най-важни рискови фактора за периферна артериална болест са пушенето на цигари и диабетът. Пълното отказване от тютюнопушенето е задължително. Внимателно регулиране на серумната глюкоза - целта е ниво на гликозилиран хемоглобин (HbA1c) под 7%. Целта на контрола на хипертонията трябва да бъде кръвно налягане под 140/90 mm Hg. Нивото на холестерола на липопротеините с ниска плътност (LDL) трябва да бъде намалено до по-малко от 100 милиграма/децилитър, обикновено със статини.
В допълнение към модифицирането на рисковите фактори, пациентите със синдром на Leriche трябва да получават доживотна антитромбоцитна терапия, за да намалят риска от миокарден инфаркт, инсулт и съдова смърт.
Многобройни проспективни рандомизирани клинични проучвания потвърждават ефективността на упражненията за ходене за лечение на клаудикация.Пешеходните упражнения подобряват симптомите на клаудикация, тъй като мускулните ензими, участващи в извличането и усвояването на кислорода, стават по-ефективни с течение на времето.
И накрая, два фармакологични агента, одобрени от Американската администрация по храните и лекарствата, пентоксифилин и цилостазол, могат да облекчат симптомите на клаудикация, причинени от артериална оклузивна болест на долните крайници. Пентоксифилинът е производно на метилксантин, което действа като хемореологичен агент, намалявайки вискозитета на кръвта. За съжаление той е ефективен само при 30-40% от пациентите и трябва да се приема три пъти дневно. Ако е ефективен, разстоянието за ходене се подобрява само скромно.
Цилостазол, инхибитор на фосфодиестераза III, се оказа по-ефективен от пентоксифилин или плацебо. Механизмът му на действие не е добре разбран. Не трябва да се използва при пациенти със значителна застойна сърдечна недостатъчност.
Хирургично лечение
Възможностите за хирургично лечение на синдрома на Leriche включват тромбоендартеректомия, аортобифеморален байпас и перкутанна транслуминална ангиопластика със или без стентиране. Аортобифеморалният байпас е за предпочитане пред тромбоендартеректомия, главно когато е необходима намеса за артерии дълбоко в таза.
С появата на перкутанна транслуминална ангиопластика и стентиране, вече се предлагат отлични минимално инвазивни алтернативи на конвенционалната отворена реконструктивна хирургия. Ако се приложи към подходящия анатомичен проблем, резултатите от илиачната ангиопластика/поставяне на стент се конкурират с отворени хирургични резултати. При оклузивна болест, която дифузно засяга аортоилиачния сегмент, директният отворен хирургичен подход все още предлага най-добрия дългосрочен резултат.
Изображения: freepik.com, CCO Public domain
Симптоми и признаци при Емболия и тромбоза на абдоминалната аорта МКБ I74.0
- Импотентност
- Студенина в краката
- Умора в областта на крайниците
- Липса на пулс на бедрената артерия
- Загуба на мускулна тъкан на краката
- Бледи крака при изправено положение
Продукти свързани със ЗАБОЛЯВАНЕТО
ВАРИТЕКС АНТИЕМБОЛИЧЕН ЧОРАП ДО КРЪСТА С КОЛАН модел 908
ВАРИТЕКС АНТИЕМБОЛИЧЕН ЧОРАП ДО БЕДРОТО модел 909
ВАРИТЕКС АНТИЕМБОЛИЧЕН ЧОРАП ДО ПОД КОЛЯНОТО модел 910
Библиография
https://emedicine.medscape.com/article/461285-treatment#d19
https://www.ncbi.nlm.nih.gov/books/NBK538248/
https://en.wikipedia.org/wiki/Aortoiliac_occlusive_disease
https://www.healthline.com/health/leriche-syndrome
ЗАБОЛЯВАНЕТО е свързано към
- Аорта
- I74.3 Емболия и тромбоза на артерии на долните крайници
- I74.5 Емболия и тромбоза на илиачна артерия
- Въздушна емболия
- I74.2 Емболия и тромбоза на артерии на горните крайници
- I26.0 Белодробна емболия със споменаване на остро белодробно сърце
- I26 Белодробен емболизъм
- I26.9 Белодробна емболия без споменаване на остро белодробно сърце
- I74.4 Емболия и тромбоза на артерии на крайниците, неуточнени
- I63.4 Мозъчен инфаркт, причинен от емболия на церебрални артерии






Коментари към Емболия и тромбоза на абдоминалната аорта МКБ I74.0