Белодробна емболия със споменаване на остро белодробно сърце МКБ I26.0
Белодробна болест на сърцето, известна още като cor pulmonale, е промяна в структурата и функцията на дясната камера на сърцето като отговор на повишено съдово съпротивление (например от белодробна стеноза) или високо кръвно налягане в белите дробове.
Хроничната белодробна болест на сърцето обикновено води до дяснокамерна хипертрофия, докато острата белодробна болест обикновено води до дилатация. Хипертрофията е адаптивна реакция на дългосрочно повишаване на налягането. Отделните мускулни клетки растат по-големи (в дебелина) и се променят, за да задвижат увеличената контрактилна сила, необходима за придвижване на кръвта срещу по-голямо съпротивление. Дилатацията представлява разтягане (по дължина) на вентрикула в отговор на остро повишено налягане.
За да се класифицира като белодробно сърдечно заболяване, причината трябва да произхожда от белодробната циркулационна система. Дяснокамерната хипертрофия поради системен дефект не се класифицира като белодробно сърдечно заболяване. Двете причини са съдови промени в резултат на увреждане на тъканите (заболяване, хипоксично увреждане) и хронична хипоксична белодробна вазоконстрикция. Ако не се лекува, това може да доведе до смърт. Сърцето и белите дробове са сложно свързани. Винаги когато сърцето е увредено от заболяване, белите дробове могат да бъдат засегнати и обратно.
Заболяване, което се характеризира с остро обременяване на дясната сърдечна камера, поради внезапно и бързо повишаване на налягането в белодробната артерия, се нарича белодробна емболия със споменаване на остро белодробно сърце.
Епидемиология
Въпреки че разпространението на хронична обструктивна белодробна болест (ХОББ) в Съединените щати е около 15 милиона, точното разпространение на cor pulmonale е трудно да се определи, тъй като физическият преглед и рутинните тестове са относително нечувствителни за откриване на белодробна хипертония и дисфункция на дясна камера.
Счита се, че Cor pulmonale представлява 6-7% от всички видове сърдечни заболявания при възрастни в Съединените щати, с ХОББ, дължаща се на хроничен бронхит или емфизем, причинителен фактор в повече от 50% от случаите. Смъртността при пациенти с едновременна ХОББ и cor pulmonale е по-висока от тази при пациенти само с ХОББ. В допълнение, cor pulmonale представлява 10-30% от приетите, свързани с декомпенсирана сърдечна недостатъчност, в САЩ.
За разлика от това, остър cor pulmonale обикновено е вторичен по отношение на масивната белодробна емболия. Острата масивна белодробна тромбоемболия е най-честата причина за остра животозастрашаваща cor pulmonale при възрастни. 50 000 смъртни случая в Съединените щати се случват годишно от белодробни емболи и около половината се случват в рамките на първия час поради остра дясна сърдечна недостатъчност.
В световен мащаб честотата на cor pulmonale варира в широки граници в зависимост от разпространението на тютюнопушенето, замърсяването на въздуха и други рискови фактори за различни белодробни заболявания.
Етиология
Основните причини за белодробна емболия със споменаване на остро белодробно сърце са:
- масивна тромбоемболия в белодробната артериална система
- клапен пневмоторакс;
- тежък продължителен пристъп на бронхиална астма;
- честа остра пневмония
При многократна тромбоемболия на малки клонове на белодробната артерия (кръвни съсиреци, емболи, яйца на паразити и други) могат да се развият ракови лимфангити, ботулизъм, миастения гравис, остри белодробни сърдечни заболявания с подостър ход. Сред факторите, допринасящи за развитието на белодробна емболия, са:
- повишеното кръвно налягане в белодробната циркулация
- конгестия в белодробната циркулация
- повишената коагулируемост и потискане на антикоагулантната кръвна система
- нарушената микроциркулация в белодробната циркулация
- атеросклерозата в белодробната система и белодробния васкулит
- обездвижване при продължителен режим на легло
- хирургични интервенции на вените на таза и долните крайници
Масивната белодробна емболия е най-честата причина за остър cor pulmonale. Масивната белодробна емболия може да имитира миокарден инфаркт с повишени тропонини, ST промени, болка в гърдите и задух.
Хроничната обструктивна белодробна болест е най-честата причина за cor pulmonale. Тежестта на cor pulmonale изглежда корелира с големината на хипоксемия, хиперкапния и обструкция на въздушния поток.
При повечето пациенти с ХОББ cor pulmonale има тенденция да бъде придружен от лека белодробна хипертония (тоест налягане в белодробната артерия 40 mmHg или по-малко).
Патофизиология
Патофизиологията на cor pulmonale е резултат от повишено дясно налягане на пълнене от белодробна хипертония, което е свързано с белодробни заболявания. Повишеното допълнително натоварване води до структурни промени в дясната камера, включително дяснокамерна хипертрофия, които могат да се наблюдават при хронично cor pulmonale.
Остър cor pulmonale: белодробна емболия (по-често) и остър респираторен дистрес синдром (ARDS). Основната патофизиология при масивна белодробна емболия, причиняваща cor pulmonale, е внезапното повишаване на белодробната резистентност. При ARDS може да възникне претоварване на дясна камера поради механична вентилация и патологичните характеристики на самия синдром. Механичната вентилация, особено по-високите дихателни обеми, изисква по-високо транспулмонално налягане.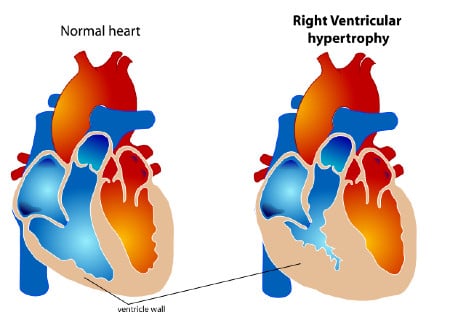
Изображение: LadyofHats, Public domain, via Wikimedia Commons
Няколко различни патофизиологични механизма могат да доведат до белодробна хипертония и впоследствие до cor pulmonale. Световната здравна организация (СЗО) има пет класификации за белодробна хипертония и всички, с изключение на една от тези групи могат да доведат до cor pulmonale (Класификационна група 2 на СЗО е белодробна артериална хипертония поради дисфункция на лявата камера):
- Група 1: Белодробна артериална хипертония, включително наследствени причини; нарушения на съединителната тъкан, включително склеродермия; и други идиопатични причини.
- Група 3: Белодробна хипертония поради белодробно заболяване и/или хипоксия; тези нарушения включват хронична обструктивна белодробна болест (ХОББ), която е най-честата причина за белодробна болест. Има проучвания, свързващи степента на хипоксия с тежестта на cor pulmonale. Други нарушения, които могат да доведат до cor pulmonale в тази група, включват интерстициална белодробна болест и обструктивна сънна апнея.
- Група 4: Хронична тромбоемболична белодробна хипертония; кръвните съсиреци, които се образуват в белите дробове, могат да доведат до повишено съпротивление, белодробна хипертония и впоследствие cor pulmonale.
- Група 5: Белодробна хипертония, причинена от други заболявания или състояния, включително саркоидоза, полицитемия вера (което може да доведе до повишен вискозитет на кръвта и впоследствие белодробна хипертония), васкулит и други нарушения.
Крайният резултат от горните механизми е повишено белодробно артериално налягане и резистентност.
Клиничната картина
Клиничните прояви на cor pulmonale могат да бъдат неспецифични. Симптомите могат да бъдат слабо изразени, особено в ранните стадии на заболяването, и могат погрешно да бъдат приписани на основната белодробна патология.
Остър cor pulmonale се развива в рамките на няколко часа, дни и като правило се придружава от симптоми на сърдечна недостатъчност. При по-бавен темп на развитие се наблюдава подостър вариант на този синдром. Острият ход на белодробната емболия се характеризира с внезапно развитие на заболяването на фона на пълно благосъстояние. Има остър задух, цианоза, болки в гърдите, възбуда. Тромбоемболизмът на основния ствол на белодробната артерия бързо, в рамките на няколко минути до половин час, води до развитие на шоково състояние, белодробен оток.
По-нататъшната клинична картина на заболяването се дължи на образуването на белодробен инфаркт, характеризиращ се с поява или повишена болка в гърдите, свързана с акта на дишане, задух, цианоза. Тежестта на последните две прояви е по-малка в сравнение с острата фаза на заболяването. Появява се кашлица, обикновено суха или с оскъдни храчки. В половината от случаите се наблюдава хемоптиза. При повечето пациенти телесната температура се повишава, обикновено устойчива на антибиотици. Проучването разкрива постоянно увеличаване на сърдечната честота, отслабване на дишането и влажни хрипове върху засегнатата област на белия дроб.
Клиничните прояви на cor pulmonale могат да бъдат неспецифични. Симптомите могат да бъдат слабо изразени, особено в ранните стадии на заболяването, и могат погрешно да бъдат приписани на основната белодробна патология.
Пациентите могат да съобщават за комбинация от умора, тахипнея, диспнея при натоварване и кашлица. Ангинална гръдна болка също може да се появи и може да се дължи на дяснокамерна исхемия или разтягане на белодробна артерия, които обикновено не реагират на нитрати. Различни неврологични симптоми могат да се наблюдават поради намален сърдечен дебит и хипоксемия.
Хемоптиза може да възникне поради разкъсване на разширена или атеросклеротична белодробна артериола. Други състояния, като тумори, бронхиектазии и белодробен инфаркт, трябва да бъдат изключени, преди да се придаде хемоптиза на белодробна хипертония. Рядко пациентът може да се оплаче от пресипналост поради компресия на левия повтарящ се ларингеален нерв от разширена белодробна артерия.
В напреднали стадии пасивната чернодробна конгестия, причинена от тежка деснокамерна недостатъчност, може да доведе до анорексия, коремен дискомфорт в десния горен квадрант и жълтеница. В допълнение, синкопът с натоварване, който може да се наблюдава и при тежко заболяване, отразява относителната неспособност за увеличаване на сърдечния дебит по време на тренировка с последващ спад на системното артериално налягане.
Диагноза
Общият подход за диагностициране на белодробна емболия със споменаване на остро белодробно сърце и за изследване на етиологията му започва с рутинни лабораторни изследвания, рентгенография на гръдния кош и електрокардиография. Ехокардиографията дава ценна информация за заболяването и функцията на дясната камера, както и подпомага определянето на етиологията на белодробната хипертония и cor pulmonale. Катетеризацията на дясно сърце е най-точният, но инвазивен тест за потвърждаване на диагнозата на cor pulmonale и дава важна информация относно основните причини.
След като бъде поставена диагноза cor pulmonale, тя трябва да бъде последвана от допълнително изследване, за да се определи основната белодробна патология. Понякога често срещано белодробно заболяване като хронична обструктивна белодробна болест (ХОББ) не е единствената белодробна патология, причиняваща cor pulmonale.
Образните изследвания могат да покажат данни за основни сърдечно-белодробни заболявания, белодробна хипертония или увеличение на дясна камера. Изобразяването на сърдечен магнитен резонанс е друга форма на неинвазивно изобразяване, която не използва йонизиращо лъчение. Сърдечен магнитен резонанс може да се използва за оценка на cor pulmonale и е полезен при определяне на структурата, ремоделирането и функцията на дясна камера. Тази модалност е особено полезна при оценка на размерите на белодробната артерия в сравнение с традиционната ехокардиография.
Лабораторни изследвания
Лабораторните изследвания са насочени към определяне на потенциалните основни етиологии, както и към оценка на усложненията на cor pulmonale. В конкретни случаи подходящите лабораторни изследвания могат да включват следното:
- Хематокрит за полицитемия, който може да бъде следствие от основно белодробно заболяване, но също така може да увеличи белодробното артериално налягане чрез увеличаване на вискозитета
- Серумен алфа1-антитрипсин, ако се подозира дефицит
- Ниво на антинуклеарни антитела (ANA) за съдово заболяване на колагена и антитела срещу SCL-70 при склеродермия
- Изследвания на коагулацията за оценка на състоянията на хиперкоагулация (напр. Серумни нива на протеини S и C, антитромбин III, фактор V Leyden, антикардиолипинови антитела, хомоцистеин)
Рентгенография на гръдния кош
При пациенти с хроничен cor pulmonale, рентгенографията на гръдния кош може да покаже разширяване на централните белодробни артерии с олигемични периферни белодробни полета. Трябва да се подозира белодробна хипертония, когато дясната низходяща белодробна артерия е по-голяма от 16 18 милиметра в диаметър, а лявата белодробна артерия е по-голяма от 18 милиметра в диаметър. Разширяването на дясната камера води до увеличаване на напречния диаметър на сърдечната сянка вдясно на задно-предния изглед и запълване на ретростерналното въздушно пространство при страничния изглед.
Електрокардиография
Електрокардиографските (ЕКГ) аномалии в cor pulmonale отразяват наличието на дяснокамерна хипертрофия или основно белодробно заболяване. Такива промени в ЕКГ могат да включват следното:
- Отклонение на дясната ос
- R/S амплитудно съотношение във V1 по-голямо от 1 (увеличаването на насочените отпред сили може да е признак на заден инфаркт)
- R/S амплитудно съотношение във V6 по-малко от 1
- P-pulmonale pattern (увеличаване на амплитудата на P вълна в отвеждания 2, 3 и aVF)
- S1 Q3 T3 модел и непълен (или пълен) блок на десния сноп, особено ако белодробната емболия е основната етиология
- QRS с ниско напрежение поради основната ХОББ
Тежката дяснокамерна хипертрофия може да се отрази като Q вълни в прекордиалните отвеждания, което може да бъде погрешно интерпретирано като преден инфаркт на миокарда.
2-D и доплер ехокардиография
Двуизмерната (2-D) ехокардиография обикновено показва признаци на хронично претоварване на дясното вентрикуларно налягане. С напредването на това претоварване се появява увеличена дебелина на стената на дясна камера с парадоксално движение на интервентрикуларната преграда по време на систола. В напреднал стадий настъпва дилатация на дясна камера.
Доплер ехокардиографията се използва за оценка на белодробното артериално налягане, като се възползва от функционалната трикуспидална недостатъчност, която обикновено присъства при белодробна хипертония. Този начин на изобразяване се счита за най-надеждната неинвазивна техника за оценка на налягането в белодробната артерия. Въпреки това, ефикасността на доплер ехокардиографията може да бъде ограничена от способността да се идентифицира адекватна трикуспидална регургитантна струя, която може да бъде допълнително подобрена чрез използване на физиологичен контраст.
Изследвания за образна диагностика на белодробна тромбоемболия
Белодробната тромбоемболия има широк спектър от клинични прояви - от масивна емболия с остра и тежка хемодинамична нестабилност до множество хронични периферни емболии - които могат да се проявят при cor pulmonale.
Белодробната ангиография е била исторически златният стандарт за диагностициране на остра белодробна емболия. Инжектирането на радиоконтрастно багрило под флуороскопия позволява директно изобразяване на белодробната васкулатура. Това до голяма степен е заменено от компютърноомографска белодробна ангиография, която включва инжектиране на йодиран контраст при на компютърна томография на гръдния кош. Компютърноомографската белодробна ангиография е едновременно чувствителен и специфичен и изисква само интравенозен достъп. В резултат на това е първият ред диагностичен образен метод за диагностициране на съмнение за белодробна емболия.
Вентилационно/перфузионно сканиране често се извършва в случаите, когато йодираният контрастен агент, използван при компютърноомографска белодробна ангиография, е противопоказан (бременност, бъбречна недостатъчност, контрастна алергия). Чрез сравняване на вентилация и перфузия с помощта на радионуклеотид, дефицитът на перфузия в зоните на нормална вентилация е силно подозрителен за белодробна емболия.
Ядрено-магнитен резонанс
Изобразяването на сърдечен магнитен резонанс се използва като метод за осигуряване на висококачествени изображения и диагностични възможности, които в момента се изследват. Електрокардиографските (ЕКГ) техники и потискането на дихателното движение са позволили протоколи, които могат да предоставят ценна информация за масата на дясната камера, изравняване на преградата и камерна функция. Чрез включване на гадолиний, миокарден белег и фиброза също могат да бъдат оценени чрез сърдечен магнитен резонанс. Подобна техника може да бъде полезна при определяне размера и местоположението на инфаркт. В резултат на това сърдечен магнитен резонанс се изследва за по-добра характеристика и количествена оценка на белодробната хипертония.
Сърдечна катетеризация
Въпреки че ехокардиографията с висока резолюция и ядрено-магнитен резонанс са точни методи за измерване на белодробно налягане, катетеризацията на дясно сърце се счита за най-прецизния метод за диагностика и количествено определяне на белодробната хипертония. Тази процедура е показана, когато ехокардиографията не може да оцени тежестта на трикуспидална регургитантна струя, като по този начин се изключва оценка на белодробна хипертония.
При пациенти с cor pulmonale катетеризацията на дясно сърце разкрива доказателства за дисфункция на дясната камера без дисфункция на лявата камера. Хемодинамично това обикновено се представя като средно налягане в белодробната артерия над 25 mmHg, което води до повишено систолично налягане на дясна камера и централно венозно налягане. Тези открития обаче се наблюдават и при дисфункция на лява камера.
Катетеризацията на дясното сърце е понякога важна за разграничаването на cor pulmonale от окултната дисфункция на лявата камера, особено когато представянето е объркващо. Друга индикация е за оценка на потенциалната обратимост на белодробната артериална хипертония с вазодилататорна терапия или когато е показана левокатетеризация на сърцето.
Лечение
Медицинската терапия за cor pulmonale обикновено е фокусирана върху лечението на основното белодробно заболяване и подобряване на оксигенацията и функцията на дясната камера чрез увеличаване на контрактилитета й и намаляване на белодробната вазоконстрикция. Въпреки това подходът може да бъде различен до известна степен в остра обстановка, като се дава приоритет на стабилизирането на пациента.
Кислородна терапия
Кислородната терапия е от голямо значение при пациенти с основно хронично обструктивно белодробно заболяване (ХОББ), особено когато се прилага непрекъснато. При cor pulmonale парциалното налягане на кислорода (PaO2) вероятно ще бъде под 55 mm Hg и ще намалее допълнително при упражнения и по време на сън.
Кислородната терапия облекчава хипоксемичната белодробна вазоконстрикция, която след това подобрява сърдечния дебит, намалява симпатиковата вазоконстрикция, облекчава тъканната хипоксемия и подобрява бъбречната перфузия.
По принцип при пациенти с ХОББ се препоръчва продължителна кислородна терапия, когато PaO2 е под 55 mm Hg или насищането с O2 е по-малко от 88%. Въпреки това, в присъствието на cor pulmonale или нарушена умствена или когнитивна функция, може да се обмисли продължителна кислородна терапия, дори ако PaO2 е по-голяма от 55 mm Hg или наситеността на O2 е по-голяма от 88%.
Въпреки че въздействието на кислородната терапия върху преживяемостта при пациенти с cor pulmonale поради белодробни разстройства, различни от ХОББ, е неясно, то може да осигури известна степен на симптоматично облекчение и подобряване на функционалното състояние.
Фармакотерапия
Диуретиците се използват за намаляване на повишения обем на пълнене на дясната камера при пациенти с хроничен cor pulmonale. Блокерите на калциевите канали са вазодилататори на белодробната артерия, които имат известна ефикасност при дългосрочното лечение на заболяването, вторично спрямо първичната белодробна артериална хипертония.
Американската администрация по храните и лекарствата е одобрила аналози на простациклин и антагонисти на ендотелиновите рецептори за лечение на белодробна артериална хипертония. Полезната роля на сърдечните гликозиди, а именно дигиталис, върху дефектната дясна камера е противоречива. Тези средства могат да подобрят функцията на дясна камера, но трябва да се използват с повишено внимание и трябва да се избягват по време на остри епизоди на хипоксия.
Основната индикация за перорални антикоагуланти при лечението на cor pulmonale е в условията на основно тромбоемболично събитие или белодробна артериална хипертония.
Метилксантините, подобно на теофилин, могат да се използват като допълнително лечение за хронична кормологична белодробна болест, вторична за хронична обструктивна белодробна болест (ХОББ). Освен умерения бронходилататорен ефект на метилксантин, този агент подобрява контрактилитета на миокарда, причинява лек белодробен вазодилататорен ефект и засилва контрактилитета на диафрагмата.
Хирургично лечение
Флеботомията е показана при пациенти с хроничен cor pulmonale и хронична хипоксия, причиняваща тежка полицитемия, определена като хематокрит от 65% или повече. Флеботомията води до намаляване на средното налягане в белодробната артерия, намаляване на средното белодробно съдово съпротивление и подобряване на изпълнението на упражненията при такива пациенти. Въпреки това, няма доказателства за подобряване на оцеляването.
Като цяло, флеботомията трябва да бъде запазена като допълнителна терапия за пациенти с остра декомпенсация на cor pulmonale и пациенти, които остават значително полицитемични въпреки подходящата дългосрочна кислородна терапия. Може да се наложи замяна на острата загуба на обем с физиологичен разтвор, за да се избегнат значителни понижения на системното кръвно налягане.
Белодробната емболектомия е показана при пациенти с остра белодробна емболия и хемодинамична нестабилност, когато тромболитичната терапия е противопоказана. Катетър-насочената емболектомия може да се извърши с различни начини, включително смукателна емболектомия, ротационна емболектомия и реолитична емболектомия, която включва инжектиране на физиологичен разтвор под налягане и едновременна аспирация на мацерирания тромб.
Хирургична емболектомия може да бъде показана и при подобни пациенти или при пациенти, чиято предишна тромболитична терапия е била неуспешна, особено ако местоположението на тромба е в по-близко местоположение.
Сърдечно-белодробните трансплантации се използват за спасяване на терминалните фази на няколко заболявания (емфизем, идиопатична белодробна фиброза, муковисцидоза), усложнени от cor pulmonale. Белодробната трансплантация може да доведе до обръщане на деснокамерната дисфункция от хроничния стрес на белодробната хипертония. Въпреки това трябва да бъдат спазени строги критерии за подбор на реципиенти на белодробна трансплантация поради ограничената наличност на донори на органи.
Изображения: freepik.com
Продукти свързани със ЗАБОЛЯВАНЕТО
Библиография
https://emedicine.medscape.com/article/154062-overview#a21
https://www.ncbi.nlm.nih.gov/books/NBK430739/
https://es.wikipedia.org/wiki/Cor_pulmonale
https://radiopaedia.org/articles/cor-pulmonale-2
ЗАБОЛЯВАНЕТО е свързано към
- Сърце
- Съдове на малкия кръг на кръвообращението
- КП № 36 ДИАГНОСТИКА И ЛЕЧЕНИЕ НА БЕЛОДРОБЕН ТРОМБОЕМБОЛИЗЪМ БЕЗ ФИБРИНОЛИТИК
- КП № 37 ДИАГНОСТИКА И ЛЕЧЕНИЕ НА БЕЛОДРОБЕН ТРОМБОЕМБОЛИЗЪМ С ФИБРИНОЛИТИК
- Високоспециализирана кардиологична операция в УМБАЛ Медика Русе спасява живота на млад волейболист
- I74.3 Емболия и тромбоза на артерии на долните крайници
- Въздушна емболия
- I74.5 Емболия и тромбоза на илиачна артерия
- I74.2 Емболия и тромбоза на артерии на горните крайници
- Съвместните усилия на държавна и частна болница спасиха живота на водещ анестезиолог






Коментари към Белодробна емболия със споменаване на остро белодробно сърце МКБ I26.0