Термични и химични изгаряния на външната повърхност на тялото, уточнени по локализациите им МКБ T20-T25
Термични и химични дермални изгаряния са основна причина за смърт и дългосрочни последствия, особено при пациенти на възраст под 40 години. Повечето изгаряния са причинени от небрежност и изглеждат предотвратими, а останалите от случаите са свързани с тютюнопушене, алкохол и трудови злополуки. Лицето и ръцете са най-честите обекти на увреждане.
Инциденти на термични и химични изгаряния на външната повърхност на тялото, уточнени по локализациите им, са с по-голяма честота при мъжете в сравнение с жените. Горещи и корозивни вещества представляват около 66 % от всички изгаряния, а случаи с увреждания от пламъци и огън - 25 %.
Обикновено изгарянията са следствие от въздействие на термични и химични фактори върху външната повърхност на тялото. Като термични фактори могат да се посочат всички вещества, които продуцират топлина, като химични - всички химикали, които имат корозивен ефект (най-често киселини и соли).
Много проучвания и анализи сочат, че сърдечно-съдова дисфункция, бъбречна недостатъчност, белодробна недостатъчност, степента и разпространението на изгарянето, възрастта и женски пол са основните детерминанти за смъртността. Също така е установено, че пациенти с недостатъчност на 2 или повече органи или системи имат 98 % смъртност, докато инфекция е основната причина за 75 % от смъртните случаи от изгаряния.
При термични изгаряния локалната рана възниква в резултат на топлинна некроза на клетките. Проводимостта на засегнатата тъкан определя скоростта на разсейване или поглъщане на топлината и зависи от няколко фактора. Те включват: периферно кръвообращение, съдържанието на вода в тъканите, дебелината на кожата и пигментацията, наличието или отсъствието на външни изолационни средства като косми. Сред тези фактори може би най-важният за определяне на степента на увреждане е периферното кръвообращение.
Няколко вида химични агенти могат да бъдат отговорни за химичните изгаряния. Повечето от химичните вещества произвеждат деструкция на кожата чрез химични реакции, като коагулация на протеини чрез редукция, корозия, окисление, образуване на соли, отравяне на протоплазмата и изсушаване. Киселините инициират денатурация на колагена и последващо разпадане.
Излекуване на раната от термични и химични изгаряния на външната повърхност на тялото, уточнени по локализациите им, е нормална реакция към увреждането и образуването на съединителна тъкан е резултат от клетъчни и биохимични процеси. Пет фактора определят сериозността на изгарянето: дълбочината, размера, областта на увреждане, възрастта и общото здравословно състояние на пострадалия.
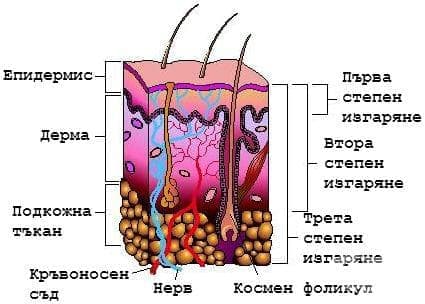
Термичните и химичните изгаряния се класифицират според дълбочината на изгарянето на:
- Първа степен [еритем]
- Втора степен [мехури] [загуба на епидермис]
- Трета степен [загуба на всички слоеве на кожата]
- Четвърта степен [дълбока некроза на подлежащи тъкани]
Първоначалното лечение на пациента, пострадал от изгаряне, има за цел да предотврати респираторния дистрес, започване на вливане на реанимационни течности и предотвратяване на шок.
След като пациентът се стабилизира, лекарствена терапия може да се инициира за контрол на болката и предотвратяване на инфекция. Прилагане на лед или студени компреси е ефективно при намаляване на болката в областта на изгаряне от втора степен и може да се използва за аналгетичен ефект, ако изгарянията включват по-малко от 25 % от общата повърхност на тялото.
В спешното лечение обемното заместване трябва да бъде започнато от вливане на балансиран солеви разтвор в периферна вена, намираща се в неизгоряла кожа, или вена под изгорялата кожа, или централна вена, в този ред на предпочитание. Кръвна проба за артериален газов анализ трябва да бъде взета от пациенти със значително изгаряне за определяне на pH, карбоксихемоглобин, електролити, глюкоза, хематокрит, урея.
Уретрален катетър трябва да се постави на пациенти, изискващи терапия с интравенозни течности, с цел измерване на почасова диуреза. Трябва да се прецени необходимостта от ендотрахеална интубация, терапия с кислород и подпомагане с механична вентилация.
Употребата на клинично ефективни локални антимикробни агенти значително намалява появата на инвазивни инфекции на раната от изгаряне и сепсис в резултат на изгарянето. Поради това този ефект се свързва с подобрена преживяемост на пациенти с изгаряния. По-специално, приложение на сребърен нитрат и сребърен сулфадиазин е най-ефективно, когато се започне веднага след изгаряне преди поява на значителна микробна колонизация.
Клиничното протичане на термични и химични изгаряния на външната повърхност на тялото, уточнени по локализациите им, е динамична каскада от патологични промени, включително хиперметаболизъм, хиповолемия и намалена имунна функция. Основните причини за смърт при пациенти с изгаряния включват полиорганна недостатъчност и инфекция. От важно значение е лекарят да разбира патофизиологията на изгарянето и ефектите, което то ще има върху фармакокинетиката на лекарствата.
Локалният и системният възпалителен отговор на термични и химични изгаряния на външната повърхност на тялото, уточнени по локализациите им, е изключително комплексен, водещ както до локално увреждане на засегнатата тъкан, така и до вредни системни ефекти върху всички органи и системи, отдалечени от засегнатата област.
Въпреки че възпалението започва почти веднага след увреждането от изгаряне, системният отговор прогресира с времето, обикновено връхната му точка е 5-7 дни след инцидента. Много от локалните и най-вероятно по-голямата част от отдалечените промени са причинени от възпалителни медиатори.
Чрез молекулни структурни промени токсични метаболити, като антигени и имуномодулиращи агенти, се освобождават в резултат на патофизиологични ефекти на шока от изгаряне. Локалните освободени медиатори са хистамин, серотонин, брадикинин, азотен оксид, свободни радикали, простагландини, тромбоксан, интерлевкини.
Хистаминът най-вероятно е посредникът, най-отговорен за ранната фаза на увеличена микроваскуларна пропускливост, наблюдаваща се веднага след изгарянето. Хистаминът причинява големи ендотелни празнини, временно образувани в резултат на свиването на венуларните ендотелните клетки. Изследванията показват, че патогенезата на отока на кожата от изгаряне е свързана с взаимодействието на хистамина с ксантин оксидазата и кислородните радикали.
Локалните промени в раните от термичното или химичното увреждане се класифицират в три зони. Зоната на коагулация се намира в центъра на лезията и се смята, че се състои обикновено от девитализирана тъкан. Най-периферната зона се нарича зона на хиперемия, характеризираща се с вазодилатация и възпалителни промени без структурни щети.
Между тези зони се разполага междинна област с неопределена прогноза, която се нарича зона на застой. Зоната на застой е най-често се идентифицира при умерени и дълбоки кожни изгаряния и представлява област на съдова стаза и исхемия. От клинична гледна точка, тази зона е едно най-големите предизвикателства при лечението на изгарянето. Тази тъкан има потенциал да се излекува или алтернативно да прогресира до лезия в цялата й дълбочина.
Клинично тази исхемична област може да бъде спасена, ако се постигне реваскуларизация в рамките на няколко дни. В противен случай необратимата тъканна смърт е неизбежна. Зоната на застой е изложена на оксидативен стрес в резултат на реперфузията. Реперфузионното увреждане предимно води до апоптотична клетъчна смърт. Апоптозата в зоната на застой може да допринесе за прогресивна тъканна загуба.
Епидермисът, тъй като произхожда от ектодермата, има способност за регенерация при увреждане в резултат на термични и химични изгаряния на външната повърхност на тялото, уточнени по локализациите им. Дълбоки дермални изгаряния се лекуват бавно, ако въобще се излекуват, и зависят от голяма степен от миграцията на кератиноцитите от околната здрава кожа.
Значителни увреждания от изгаряне са последвани от огромен възпалителен отговор. Въпреки че системната реакция е временна, лезията може да пострада от ефекти от остър приток на възпалителни медиатори и растежни фактори за продължително време.
Раната от изгаряне съдържа различни видове клетки, включително тромбоцити, неутрофили, лимфоцити, макрофаги и фибробласти, чиято дейност се регулира от сложното взаимодействие на различни цитокини, както и невроендокринни механизми. Основните регулатори на молекулно ниво, контролиращи развитието на раната от изгарянето, включват съдов ендотелен растежен фактор, получен от тромбоцити растежен фактор и трансформиращ растежен фактор-бета.
Трансформиращият растежен фактор-бета е от съществено значение за активиране и пролиферация на фибробластите по време на началния етап на заздравяването на раната. Продължителната активност на трансформиращия растежен фактор-бета е свързана с хипертрофични белези и контракция на раната, водещи до обезобразяване и деформация. Нови стратегии за лечение на изгарянето биха могли да доведат до намаляване на степента на възпалителната реакция, свързана с острото увреждане и регулиране на активността фибробласти-миофибробалсти за намаляване на белезите и контрактурите без засягане на зарастването на раната и силата на възстановяването.
Системните патофизиологични промени в резултата на изгаряне засягат множество органи и системи, водещи до клинични прояви, включващи шок, чревни промени, дихателна и бъбречна недостатъчност, имуносупресия и др. Значително термично увреждане е свързано с изключителен хиперметаболизъм и катаболизъм, които са основните метаболитни прояви след успешна реанимация след шоковата фаза на изгарянето.
Патофизиологични промени, които настъпват при тежки увреждания от изгаряния, могат да засегнат сърдечно-съдова система (инфаркт, депресия, формиране на едем, хиповолемия), дихателната система (локална вазоконстрикция, оток), гастроинтестиналната система (нарушение на стомашно-чревната перисталтика и абсорбцията, висцерална вазоконстрикция, загуба на функцията на мукозната бариера с бактериална транслокация, повишаване на стомашното pH), хемопоетичната система (анемия, имунна недостатъчност) и отделителната система (вазоконстрикция).
Всички тези промени водят до значими клинични синдроми като шок, дихателна недостатъчност и остър респираторен дистрес синдром, паралитичен илеус, сепсис и бъбречна недостатъчност. Тази сложна ситуация включва различни патологични събития, които обуславят клиничния изход на пострадалия от изгаряне.
Основните терапевтични фактори на термични и химични изгаряния на външната повърхност на тялото, уточнени по локализациите им, включват:
- Хирургическа интервенция
- Терапия с интравенозни субстанции
- Терапия на сепсиса, полиорганната недостатъчност и други потенциални усложнения
- Рехабилитация
Видове Термични и химични изгаряния на външната повърхност на тялото, уточнени по локализациите им МКБ T20-T25
Симптоми и признаци при Термични и химични изгаряния на външната повърхност на тялото, уточнени по локализациите им МКБ T20-T25
- Виене на свят
- Кожен обрив
- Кожни мехурчета - везикули
- Зачервяване на кожата
- Неравномерен сърдечен пулс
- Повишена чувствителност на кожата, изразяваща се с усещане за болка











Коментари към Термични и химични изгаряния на външната повърхност на тялото, уточнени по локализациите им МКБ T20-T25