Генерализиран кожен обрив от лекарства и медикаменти МКБ L27.0
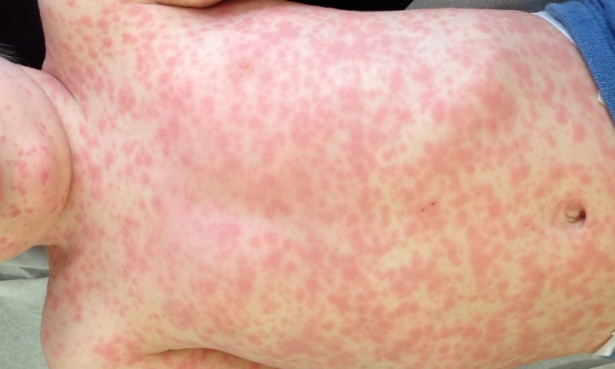
Генерализиран кожен обрив от лекарства е кожна реакция, характеризираща се със зачервяване, петна, папули, везикули или други лезии по голяма част от тялото, предизвикана от прием на медикаменти. Обикновено се проявява като страничен ефект или алергична реакция към медикаменти като антибиотици, НСПВС, противогъбични средства или други. Може да варира от лек сърбеж до тежки състояния като синдром на Стивънс-Джонсън или токсична епидермална некролиза.
Лекарствените обриви могат да имитират широк диапазон на дерматози. Морфологиите на генерализирания кожен обрив от лекарства и медикаменти са вариабилни и включват морбилиподобен (най-често срещания обрив), уртикариален, папулосквамозен, пустулозен и булозен.
Лекарствено-индуцирана реакция трябва да се има предвид при всеки пациент, който приема лекарства и който изведнъж развива симетричен кожен обрив. Лекарства, които са известни, че причиняват кожни реакции, включват антимикробни агенти, нестероидни противовъзпалителни средства, цитокини, химиотерапевтични агенти, антиконвулсанти, психотропни средства.
Лекарствените обриви могат да имитират различни други кожни състояния и следователно трябва да се имат предвид при всеки пациент, приемащ лекарства или който е сменил друго лекарство. Началото на лекарствените обриви обикновено е в рамките на 2 седмици след започване на прием на ново лекарство или в рамките на няколко дни, ако се дължи на повторно излагане на определено лекарство. Сърбежът е най-честият симптом.
Лекарствените обриви се срещат при приблизително 2-5% от хоспитализираните пациенти и при повече от 1% от амбулаторната популация. Нежеланите реакции към лекарства са по-често срещани при жени, хора в напреднала възраст и имунокомпрометирани пациенти.
Лекарствените обриви могат да бъдат имунологично или неимунологично медиирани. Има 4 вида имунологично медиирани реакции, като тип IV е най-често срещаният.
Пълна медицинска анамнеза и задълбочен преглед на списъка с лекарства на пациента, включително лекарства без рецепта, като витамини, билки, минерали и други хомеопатични схеми, са важни за поставянето на диагноза.
Навременната идентификация и отстраняване на причинителя може да помогне за ограничаване на токсичните ефекти, свързани с лекарството. Решението за прекратяване на потенциално жизненоважно лекарство често представлява дилема.
Епидемиология
Лекарствени обриви се появяват при приблизително 2-3% от хоспитализираните пациенти и при повече от 1% от амбулаторните пациенти. Повечето случаи на лекарствени обриви са леки, самоограничаващи се и обикновено отзвучават след преустановяване на приема на причинителя. Тежки и потенциално животозастрашаващи обриви се появяват при приблизително 1 на 1000 болнични пациенти. Честотата на смъртността при еритема мултиформе е значително висока. Синдромът на Stevens-Johnson има процент на смъртност по-малко от 5%, докато смъртността при токсична епидермална некролиза е около 20-30%. Повечето пациенти умират от сепсис.
Нежеланите кожни реакции към лекарства са по-често срещани при жените, отколкото при мъжете. Пациенти в напреднала възраст са с повишена честота на нежелани лекарствени реакции. Имунокомпрометирани лица имат 10 пъти по-висок риск от развитие на лекарствена ерупция.
Честотата на реакции, характеризиращи се с генерализиран кожен обрив от лекарства и медикаменти, към често използвани лекарства е:
- амоксицилин - 5,1%
- триметоприм сулфаметоксазол - 4,7%
- ампицилин - 4,2%
- полусинтетичен пеницилин - 2,9%
- кръв (естествена човешка) - 2,8%
- пеницилин G - 1,6%
- цефалоспорини - 1,3%
- хинидин - 1,2%
- гентамицин сулфат - 1%
- опаковани червени кръвни клетки - 0,8%
- живачни диуретици - 0,9%
- хепарин - 0,7%
Честотата на кожните реакции при пациенти с HIV инфекция е:
- сулфасалазин - 20%
- триметоприм сулфаметоксазол - 14,9%
- дапсон - 3,1%
- аминопеницилини - 9,3%
- пеницилини - 3,8%
- антиконвулсанти - 3,4%
- пеницилиназа-устойчиви пеницилини - 2,9%
- цефалоспорини - 2,7%
- квинолони - 2,1%
- кетоконазол - 2%
- клиндамицин - 1,8%
- примаквин - 1,8%
- тетрациклин - 1,2%
- пентамидин - 1%
- нестероидни противовъзпалителни средства - 0,9%
- еритромицин - 0,6%
- зидовудин - 0,3%
Патофизиология
Генерализиран кожен обрив от лекарства и медикаменти може да бъде разделен на имунологично или неимунологично медиирани реакции.
Coombs и Gell са предложили 4 вида имунологично медиирани реакции:
- Тип I - имуноглобулин Е (IgE) зависещи реакции, които водят до уртикария, ангиоедем и анафилаксия
- Тип II - цитотоксични реакции, които водят до хемолиза и пурпура
- Тип III - комплексни имунни реакции, които водят до васкулит, серумна болест и уртикария
- Тип IV - забавен тип реакции с клетъчно-медиирана свръхчувствителност, които водят до контактен дерматит, екзантематозни реакции и фотоалергични реакции
Различните лекарства са свързани с различни видове реакции. Например, инсулин и други протеини са свързани с реакции тип I. Пеницилин, цефалоспорини, сулфонамиди и рифампин могат да причинят реакции тип II. Хинин, салицилати, хлорпромазин и сулфонамиди могат да причинят тип III реакции. Тип IV реакции, най-често срещаният механизъм на лекарствените обриви, често се срещат в случаи на контактна свръхчувствителност към локални лекарства, като неомицин. Сулфонамидите са най-често асоциирани с токсична епидермална некролиза.
Най-често срещаните лекарства, които потенциално могат да причинят лекарствени обриви, включват амоксицилин, триметоприм сулфаметоксазол, ампицилин, пеницилин, цефалоспорини, хинидин и гентамицин сулфат.
Въпреки че повечето лекарствени обриви са реакции на свръхчувствителност тип IV, само малка част са IgE-зависими. Антитела могат да бъдат установени при по-малко от 5% от кожните лекарствени реакции. Клетъчно-медиираните реакции тип IV не са дозозависими, те обикновено започват 7-20 дни след началото на лечението, могат да включват кръвна или тъканна еозинофилия и могат да се повторят, ако се прилагат лекарства, химически свързани с причинителя.
Неимунологично медиирани реакции могат да бъдат класифицирани в съответствие със следните характеристики: акумулация, нежелани ефекти, пряко освобождаване на мастни клетъчни медиатори, идиосинкратични реакции, непоносимост, феномен на Jarisch-Herxheimer, свръхдоза или фототоксичен дерматит.
Пример за акумулация е аргирия (синьо-сиво оцветяване на кожата и ноктите), наблюдавани при употребата на назални спрейове със сребърен нитрат.
Нежеланите реакции са нормални, но нежеланите ефекти на лекарството. Например, антиметаболитните химиотерапевтични средства, такива като циклофосфамид, са свързани със загуба на коса.
Директното освобождаване на мастни клетъчни медиатори е дозозависимо явление, което не включва антитела. Например, аспиринът и други НСПВС предизвикат промяна в производството на левкотриен, което води до освобождаване на хистамин и други медиатори на мастоцитите. Радиографски контрастен материал, алкохол, цитокини, опиати, циметидин, хинин, хидралазин, атропин, ванкомицин и тубокурарин също могат да доведат до освобождаване на медиатори от мастоцитите.
Идиосинкратичните реакции са непредсказуеми и не се обясняват с фармакологичните свойства на лекарството. Пример за това е индивид с инфекциозна мононуклеоза, който развива обрив при приложение на ампицилин.
Дисбаланс на ендогенната флора може да се случи, когато антимикробни агенти преференциално потискат растежа на един вид микроб, което позволява на други видове да растат енергично. Например, често се развива кандидоза при антибиотична терапия.
Нетолерантността може да се появи при пациенти с променен метаболизъм. Например, хора, които са бавни ацетилатори на ензима N-ацетилтрансфераза са по-склонни от други да развият лекарствено-индуциран лупус в отговор на прокаинамид.
Феноменът на Jarisch-Herxheimer е реакция, дължаща се на бактериални ендотоксини и микробни антигени, които са освободени от унищожаването на микроорганизми. Реакцията се характеризира с повишена температура, лека лимфаденопатия, артралгия, преходна макулен или уртикариален обрив и обостряне на съществуващи кожни лезии. Реакцията не е индикация за спиране на лечението, тъй като симптомите отшумят с продължаване на лечението. Тази реакция може да се наблюдава при терапия с пеницилин за сифилис, терапия с гризеофулвин или кетоконазол за дерматофитни инфекции и терапия с диетилкарбамазин за онхоцеркоза.
Предозирането е прекомерен отговор на по-голямо количество от лекарството. Например, повишени дози на антикоагуланти могат да доведат до пурпура.
Фототоксичният дерматит е прекомерен отговор на слънчево изгаряне, причинен от образуване на токсични фотопродукти, като свободни радикали и реактивни кислородни видове.
Клинични вариации
Въпреки че повече лекарствено-индуцирани обриви са екзантематозни, са описани различни видове генерализиран кожен обрив от лекарства и медикаменти.
При всеки лекарствен обрив е важно да се направи оценка за определени клинични характеристики, които могат да посочат тежка потенциално животозастрашаваща лекарствена реакция, като токсична епидермална некролиза или синдром на свръхчувствителност. Тези характеристики включват:
- ерозии на лигавицата
- блистери (блистерите са предшественик на тежка лекарствена ерупция)
- знак на Nikolsky
- сливаща се еритема
- ангиоедем и подуване на езика
- ясно изразена пурпура
- кожна некроза
- лимфаденопатия
- висока температура, диспнея или хипотония
Оценяването на морфологията и характеристиките на лекарствените обриви е важно. Това може да помогне на лекаря да определи лекарството причинител и най-подходящото лечение.
Акнеиформен лекарствен обрив
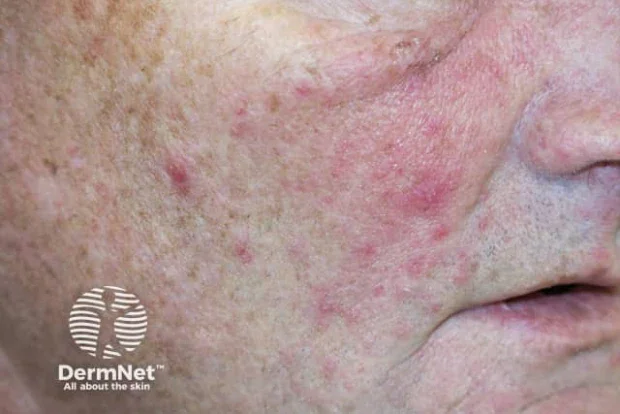 Акнеиформеният лекарствен обрив се характеризира с възпалителни папули и пустули, които имат фоликуларен модел. Те са локализирани главно в горната част на тялото. За разлика от акне вулгарис, комедони отсъстват при акнеиформната ерупция.
Акнеиформеният лекарствен обрив се характеризира с възпалителни папули и пустули, които имат фоликуларен модел. Те са локализирани главно в горната част на тялото. За разлика от акне вулгарис, комедони отсъстват при акнеиформната ерупция.
Обривът може да бъде остър или хроничен. Известен е още като фоликуларна ерупция, папулопустулозна ерупция, лекарствено-индуциран фоликулит и лекарствено-индуцирано акне.
Акнеиформените лекарствени обриви са сравнително рядко срещани, представляващи приблизително 1% от нежеланите кожни реакции към лекарства. Рискът от развитие на ерупция е пропорционален на дозата и продължителността на терапията.
Изображение: dermnetnz.org / CC BY-NC-ND 4.0
Акрална еритема (еритродизестезия)
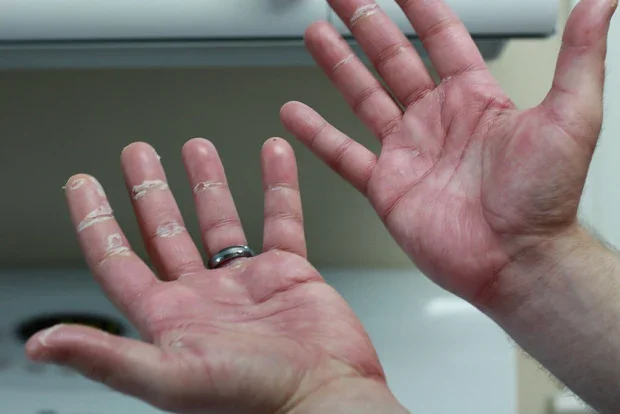 Акралната еритема, предизвиканa от химиотерапия, известен също като палмарно-плантарна еритродизестезия или синдром „ръка-крак“, представлява зачервяване, подуване, изтръпване и десквамация (лющене на кожата) по дланите на ръцете и стъпалата на краката (и понякога по коленете, лактите и другаде), които могат да се появят след химиотерапия при пациенти с рак.
Акралната еритема, предизвиканa от химиотерапия, известен също като палмарно-плантарна еритродизестезия или синдром „ръка-крак“, представлява зачервяване, подуване, изтръпване и десквамация (лющене на кожата) по дланите на ръцете и стъпалата на краката (и понякога по коленете, лактите и другаде), които могат да се появят след химиотерапия при пациенти с рак.
Относителна честа реакция е при химиотерапия и смята се за директен токсичен ефект върху кожата. Акралната еритема обикновено отшумява в рамките на няколко седмици след преустановяване на употребата на лекарството, причиняващо реакцията.
Изображение: Lucid Smog (Lucid Smog (talk)), Public domain, via Wikimedia Commons
Остра генерализирана екзантематозна пустулоза
 Острата генерализирана екзантематозна пустулоза, известна още като пустулозен лекарствен обрив и токсична пустулодермия, е рядка кожна реакция, която се характеризира с остро фебрилно начало и генерализирана скарлатиноподобна еритема, появяваща се с много малки, стерилни, нефоликуларни пустули. Клиничната манифестация е подобна на пустулозен псориазис, но острата генерализирана екзантематозна пустулоза има по-ясно изразена хиперлевкоцитоза с неутрофилия и еозинофилия.
Острата генерализирана екзантематозна пустулоза, известна още като пустулозен лекарствен обрив и токсична пустулодермия, е рядка кожна реакция, която се характеризира с остро фебрилно начало и генерализирана скарлатиноподобна еритема, появяваща се с много малки, стерилни, нефоликуларни пустули. Клиничната манифестация е подобна на пустулозен псориазис, но острата генерализирана екзантематозна пустулоза има по-ясно изразена хиперлевкоцитоза с неутрофилия и еозинофилия.
Повечето случаи са причинени от лекарства (предимно антибиотици) често в първите няколко дни на приложение. Няколко случаи са причинени от вирусни инфекции, излагане на живак, или UV радиация.
Острата генерализирана екзантематозна пустулоза отзвучава спонтанно и бързо, с висока температура и пустули с продължителност 7-10 дни, след което десквамация в продължение на няколко дни.
Изображение: dermnetnz.org / CC BY-NC-ND 4.0
Подобен на дерматомиозит лекарствен обрив
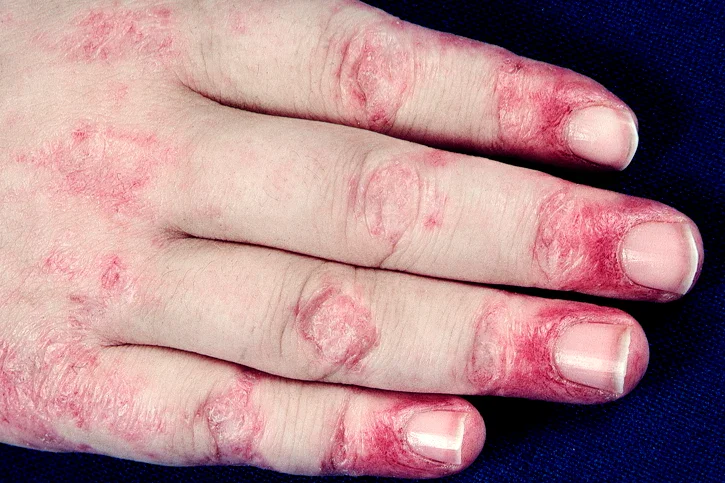 При лекарствен обрив, подобен на дерматомиозит, кожните находки включват дерматомиозит (например Gottron папули), но при пациентите липсва мускулно засягане, асоциирана малигненост и антинуклеарни антитела. Обикновено се наблюдава подобрение след прекратяване на приема на лекарството.
При лекарствен обрив, подобен на дерматомиозит, кожните находки включват дерматомиозит (например Gottron папули), но при пациентите липсва мускулно засягане, асоциирана малигненост и антинуклеарни антитела. Обикновено се наблюдава подобрение след прекратяване на приема на лекарството.
Най-честата причина за лекарствено-индуциран дерматомиозит е хидроксиуреята, свързана с 50% от случаите, докладвани в медицинската литература, и засягаща до 4% от пациентите, приемащи хидроксиурея.
Други лекарства, свързани с подобен на дерматомиозит лекарствен обрив, са нестероидните противовъзпалителни средства, антиконвулсанти, TNF инхибитори, липидопонижаващи средства, БЦЖ и друга имунизации.
Изображение: Elizabeth M. Dugan, Adam M. Huber, Frederick W. Miller, Lisa G. Rider, CC BY-SA 3.0, via Wikimedia Commons
DRESS синдром
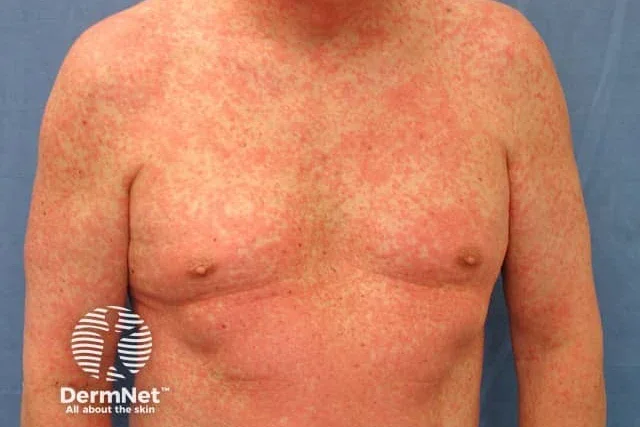 DRESS синдром (т.е. лекарствена реакция с еозинофилия и системни симптоми), наричан още синдром на лекарствено индуцирана свръхчувствителност (DIHS), е рядка реакция към определени лекарства (най-често антиконвулсанти) и се характеризира с триадата висока температура, кожен обрив и възпаление на един или повече вътрешните органи. Смята се, че DRESS синдромът е имунологична реакция, медиирана от Т-клетки.
DRESS синдром (т.е. лекарствена реакция с еозинофилия и системни симптоми), наричан още синдром на лекарствено индуцирана свръхчувствителност (DIHS), е рядка реакция към определени лекарства (най-често антиконвулсанти) и се характеризира с триадата висока температура, кожен обрив и възпаление на един или повече вътрешните органи. Смята се, че DRESS синдромът е имунологична реакция, медиирана от Т-клетки.
DRESS синдромът се проявява предимно с широко разпространен морбилиформен обрив, треска, подути лимфни възли и характерни кръвни аномалии, като необичайно високо ниво на еозинофили, нисък брой тромбоцити и повишен брой атипични бели кръвни клетки (лимфоцити). Обикновено причинява увреждане на вътрешните органи чрез възпаление и синдромът има смъртност от около 8%. Лечението се състои в спиране на причиняващото лекарство и предоставяне на поддържащи грижи.
DRESS синдромът се класифицира като една от формите на тежки кожни нежелани реакции (SCARs). В допълнение към DRESS, SCARs включва четири други лекарствено-индуцирани кожни реакции: синдром на Стивънс-Джонсън (SJS), токсична епидермална некролиза (TEN), синдром на припокриване на Стивънс-Джонсън/токсична епидермална некролиза (SJS/TEN) и остра генерализирана екзантематозна пустулоза.
Изображение: dermnetnz.org / CC BY-NC-ND 4.0
Повече за състоянието може да прочетете тук:
Еритема мултиформе
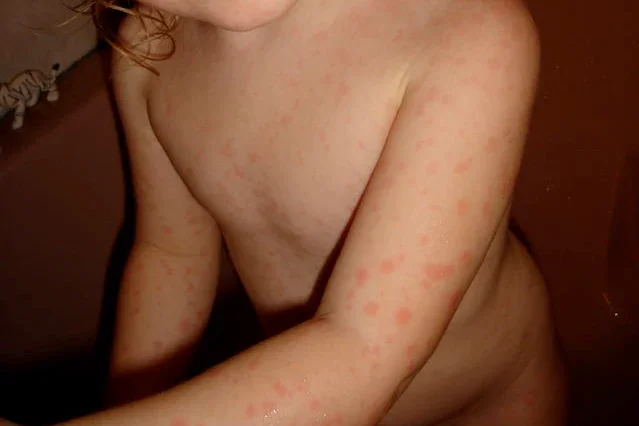 Еритема мултиформе включва спектър от заболявания, например еритема мултиформе минор и еритема мултиформа майор. Въпреки това, много автори категоризират синдрома на Stevens-Johnson и токсичната епидермална некролиза като еритема мултиформа майор и ги диференцират чрез засягането на телесната повърхност.
Еритема мултиформе включва спектър от заболявания, например еритема мултиформе минор и еритема мултиформа майор. Въпреки това, много автори категоризират синдрома на Stevens-Johnson и токсичната епидермална некролиза като еритема мултиформа майор и ги диференцират чрез засягането на телесната повърхност.
Като цяло, еритема мултиформе минор е леко заболяване. Характеризира се с таргетни лезии, разпространени предимно по крайниците. Възможно е да се засегне лигавицата, но не е тежко. Пациенти с еритема мултиформе минор се възстановяват напълно, но рецидивите са чести. В повечето случаи те се дължат на инфекция с херпес симплекс вирус и лечение и профилактика с ацикловир е от полза.
Изображение: The original uploader was Estreya at English Wikipedia., CC BY 2.5, via Wikimedia Commons
Повече за състоянието може да прочетете тук:
Синдром на Stevens-Johnson
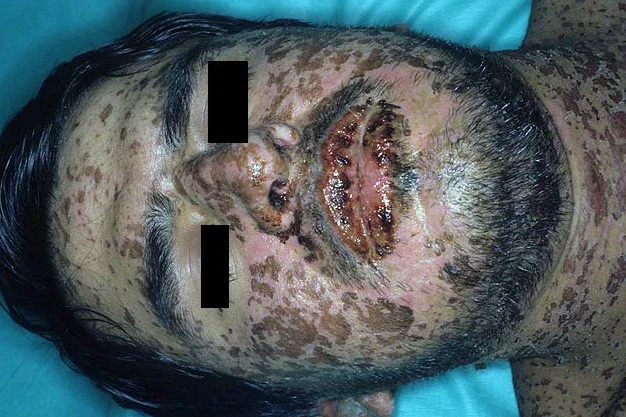 Синдромът на Stevens-Johnson е вид тежка кожна реакция и се характеризира със засягане на голяма площ от кожата, големи и атипични таргетоидни лезии, значително засягане на лигавиците, конституционални симптоми и лющене на 10% от кожата. Синдромът на Stevens-Johnson може да бъде причинен от лекарства и инфекции (особено тези, дължащи се на Mycoplasma pneumoniae).
Синдромът на Stevens-Johnson е вид тежка кожна реакция и се характеризира със засягане на голяма площ от кожата, големи и атипични таргетоидни лезии, значително засягане на лигавиците, конституционални симптоми и лющене на 10% от кожата. Синдромът на Stevens-Johnson може да бъде причинен от лекарства и инфекции (особено тези, дължащи се на Mycoplasma pneumoniae).
Ранните симптоми на синдрома на Стивън-Джонсън включват треска и грипоподобни симптоми. Няколко дни по-късно кожата започва да образува мехури и да се лющи, образувайки болезнени разранени участъци. Усложненията включват дехидратация, сепсис, пневмония и полиорганна недостатъчност.
Заедно с токсичната епидермална некролиза и синдром на припокриване на Стивънс-Джонсън/токсична епидермална некролиза, се считат за фебрилни мукокутанни лекарствени реакции и са част от един и същ спектър от заболявания, като синдромът на Stevens-Johnson е с по-лека тежест. Диагнозата синдром на Стивънс-Джонсън се основава на засягане на по-малко от 10% от кожата. Токсична епидермална некролиза се диагностицира, когато е засегната повече от 30% от кожата, а при припокиране на синдрома на Stevens-Johnson / токсичната епидермална некролиза отслояването на епидермиса включва 10-30 % от телесната повърхност.
Изображение: Dr. Thomas Habif, CC BY-SA 3.0, via Wikimedia Commons
Повече за състоянието може да прочетете тук:
» Синдром на Стивънс-Джонсън (Stevens-Johnson)
Токсична епидермална некролиза
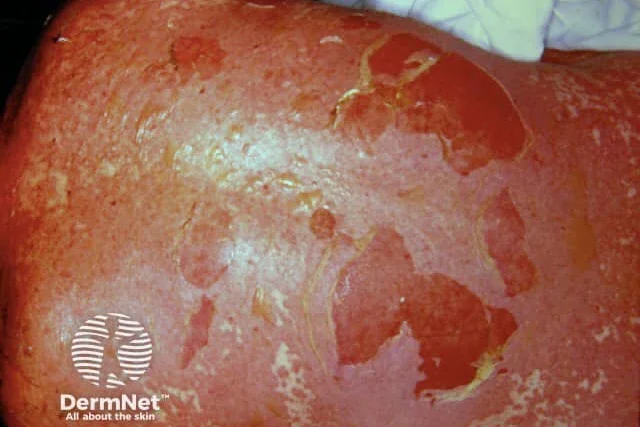 Токсичната епидермална некролиза, известна още като синдром на Лайел, е вид тежка кожна реакция. Заедно със синдрома на Стивънс-Джонсън, образува спектър от заболявания, като токсичната епидермална некролиза е по-тежък.
Токсичната епидермална некролиза, известна още като синдром на Лайел, е вид тежка кожна реакция. Заедно със синдрома на Стивънс-Джонсън, образува спектър от заболявания, като токсичната епидермална некролиза е по-тежък.
Ранните симптоми включват треска, грипоподобни симптоми и болезнена кожа, последвани няколко дни по-късно от образуване на мехури и бързо разпространено, лющене на кожата в цялата й дебелина, причинявайки болезнени разранени участъци. Обикновено засяга 30% или повече от общата повърхност на тялото. Вторична инфекция и сепсис са основни опасения, а пневмония може да се развие от аспирация на лющеща се лигавица.
Повечето случаи на токсична епидермална некролиза се дължат на лекарства. Рискът от токсична епидермална некролиза при ХИВ-позитивни пациенти е 1000 пъти по-висок, отколкото при другите индивиди.
Изображение: dermnetnz.org / CC BY-NC-ND 4.0
Повече за състоянието може да прочетете тук:
» Токсична епидермална некролиза [Lyell] МКБ L51.2
Еритема нодозум
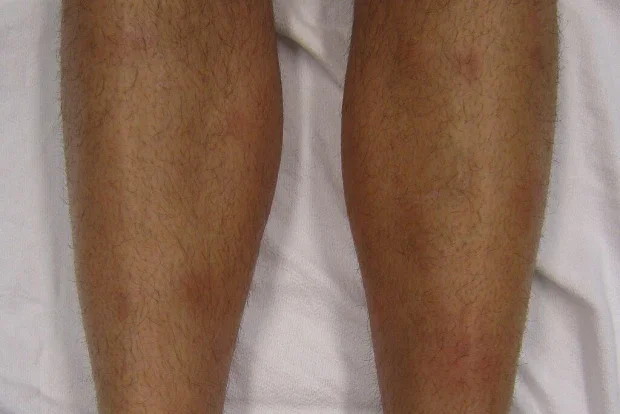 Еритема нодозум се характеризира чрез болезнени, червени подкожни възли, които обикновено се появяват върху предната страна на краката. Лезиите не стават гнойни или възпалени. Това е реактивен процес, често вторичен поради инфекция, но може също така да се дължи на лекарства.
Еритема нодозум се характеризира чрез болезнени, червени подкожни възли, които обикновено се появяват върху предната страна на краката. Лезиите не стават гнойни или възпалени. Това е реактивен процес, често вторичен поради инфекция, но може също така да се дължи на лекарства.
Често срещани причинители са антибиотици, особено сулфонамиди и пеницилини, както и орални контрацептиви. Други лекарства, които могат да бъдат причинени от това, включват сулфони, бромиди, йодиди, инхибитори на протонната помпа.
Изображение: James Heilman, MD, CC BY-SA 3.0, via Wikimedia Commons
Повече за състоянието може да прочетете тук:
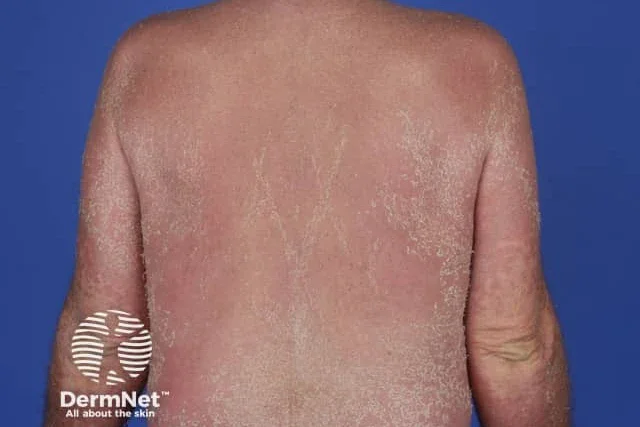
Еритродермия
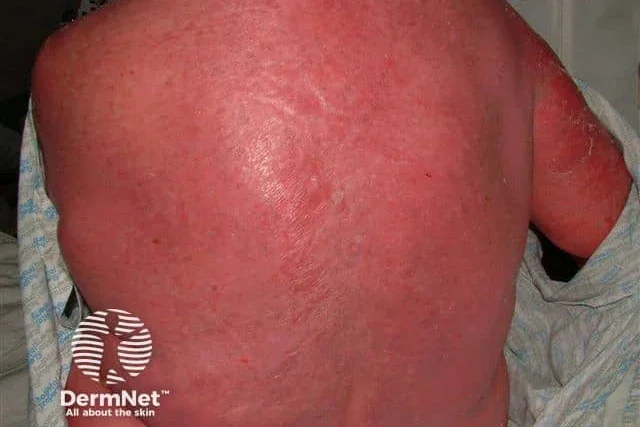 Еритродермията, известна още като ексфолиативен дерматит, е тежка кожна реакция с широко разпространено възпаление на кожата, при което поне 90% от повърхността на кожата на тялото става червена и започва да се лющи. Често се наблюдава лимфаденопатия. Възможно е да се установи хепатоспленомегалия, левкоцитоза, еозинофилия и анемия. Може да бъде причинена от различни фактори, включително лекарства, съществуващо заболяване на кожата, малигнено заболяване на вътрешен орган или синдром на имунна недостатъчност.
Еритродермията, известна още като ексфолиативен дерматит, е тежка кожна реакция с широко разпространено възпаление на кожата, при което поне 90% от повърхността на кожата на тялото става червена и започва да се лющи. Често се наблюдава лимфаденопатия. Възможно е да се установи хепатоспленомегалия, левкоцитоза, еозинофилия и анемия. Може да бъде причинена от различни фактори, включително лекарства, съществуващо заболяване на кожата, малигнено заболяване на вътрешен орган или синдром на имунна недостатъчност.
Лекарствено индуцираната еритродермия се развива в рамките на дни или седмици след започване на прием на ново лекарство. Някои лекарства, често свързвани с еритродермия, включват антиепилептични лекарства, алопуринол и антибиотици като сулфонамиди и пеницилини, бета-блокери и инхибитори на протонната помпа.
Лекарствено индуцираната еритродермия може да бъде тежка и потенциално животозастрашаваща, изискваща бърза диагноза и лечение.
Изображение: dermnetnz.org / CC BY-NC-ND 4.0
Повече за състоянието може да прочетете тук:
» Еритематозно състояние, неуточнено МКБ L53.9
Фиксирана лекарствена реакция
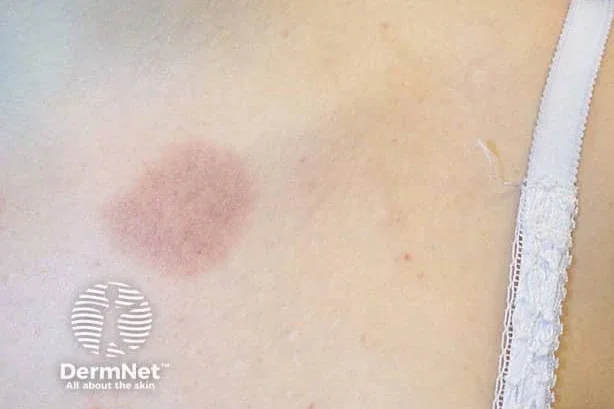 Фиксираният лекарствен обрив е отличителен вид кожна лекарствена реакция, която характерно се повтаря на същото(ите) място(а) при повторно излагане на лекарството. Обикновено се проявява с единична или малък брой кръгли, тъмночервени или виолетови плаки, които отшумяват, оставяйки постинфламаторна хиперпигментация. Лезиите се появяват 30 минути до 8 часа след прилагане на лекарството. Могат да се появят периорални и периорбитални лезии, но ръцете, краката и гениталиите са най-честите места.
Фиксираният лекарствен обрив е отличителен вид кожна лекарствена реакция, която характерно се повтаря на същото(ите) място(а) при повторно излагане на лекарството. Обикновено се проявява с единична или малък брой кръгли, тъмночервени или виолетови плаки, които отшумяват, оставяйки постинфламаторна хиперпигментация. Лезиите се появяват 30 минути до 8 часа след прилагане на лекарството. Могат да се появят периорални и периорбитални лезии, но ръцете, краката и гениталиите са най-честите места.
Този вид реакция се среща при 1% до 3% от пациентите, приемащи лекарства. Честотата варира от 2,5% до 22% от всички кожни нежелани лекарствени реакции. Фиксираните лекарствени реакции са с тенденция да се появяват при пациенти на възраст от 20 до 40 години, въпреки че са докладвани във всички възрастови групи.
Фиксираната лекарствена ерупция е забавена реакция на свръхчувствителност тип IV. Обикновено се дължи на перорални лекарства, като антимикробните средства и нестероидните противовъзпалителни лекарства (НСПВС) са най-честите причинители. По-рядко срещаните причинители могат да бъдат локални или вагинални лекарства.
Изображение: dermnetnz.org / CC BY-NC-ND 4.0
Лекарствено индуциран левкоцитокластичен васкулит
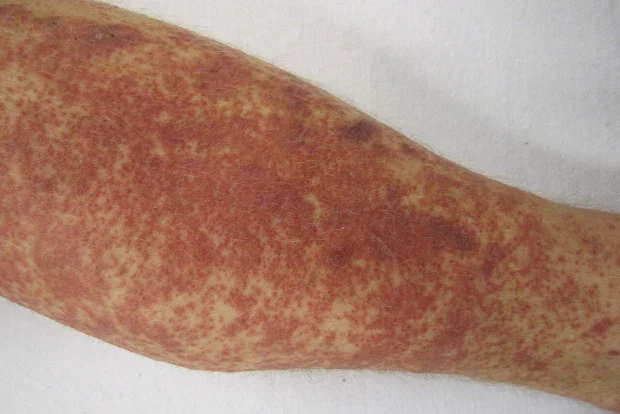 Левкоцитокластичният васкулит, наричан още хиперсензитивен васкулит, описва възпаление на малките кръвоносни съдове. Лекарствено индуцираният левкоцитокластичен васкулит е най-честият тежък лекарствен обрив, наблюдаван в клиничната практика.
Левкоцитокластичният васкулит, наричан още хиперсензитивен васкулит, описва възпаление на малките кръвоносни съдове. Лекарствено индуцираният левкоцитокластичен васкулит е най-честият тежък лекарствен обрив, наблюдаван в клиничната практика.
Характеризира се с локализиран кожен обрив, но може да засегне вътрешните органи, включително стомашно-чревния тракт, бъбреците, белите дробове, централната нервна система и ставите. Проявява се с избледняване на еритематозни петна, бързо последвано от ясно изразена пурпура. Висока температура, миалгии, артрит, и коремна болка могат да присъстват.
Клиничното разпознаване на лекарствено-индуцирания васкулит е много важно, тъй като продължителната употреба на причинителя може да бъде органно или животозастрашаваща. Прогнозата е отлична, ако заболяването е ограничено до кожата и е диагностицирано своевременно.
Левкоцитокластичният васкулит обикновено се появява 7-21 дни след началото на лекарствената терапия. Лабораторни изследвания за изключване на вътрешно засягане са задължителни.
Изображение: James Heilman, MD, CC BY-SA 3.0, via Wikimedia Commons
Лихеноиден лекарствен обрив
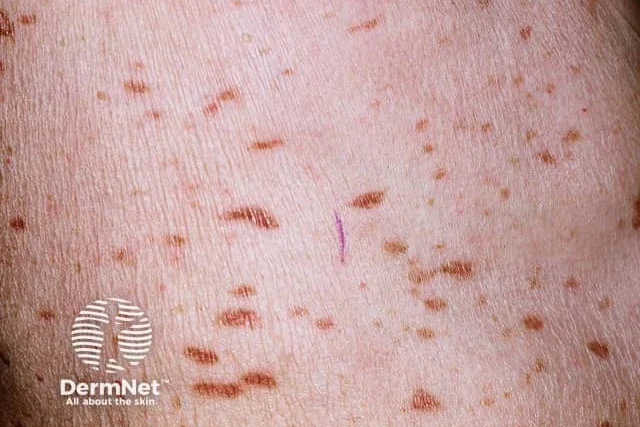 Лихеноидният лекарствен обрив, наричан още лекарствено индуциран лихен планус, е рядък нежелан ефект на няколко лекарства. Характеризира се със симетрична ерупция на плоски, еритематозни или виолетови папули, наподобяващи лихен планус, по торса и крайниците. Обривът е предимно в области, изложени на слънце.
Лихеноидният лекарствен обрив, наричан още лекарствено индуциран лихен планус, е рядък нежелан ефект на няколко лекарства. Характеризира се със симетрична ерупция на плоски, еритематозни или виолетови папули, наподобяващи лихен планус, по торса и крайниците. Обривът е предимно в области, изложени на слънце.
Времевият интервал между началото на прилагането на причиняващото лекарство и появата на кожните лезии варира от няколко седмици до година или повече и зависи от класа на лекарството, дозата, реакцията на гостоприемника и едновременно приеманите лекарства. Средно латентният период е около 2 до 3 месеца.
Лекарства, които могат да предизвикват лихеноидна лекарствена ерупция, включват антихипертензивни средства, диуретици, нестероидни противовъзпалителни средства, антиконвулсанти, противотуберкулозни лекарства, противогъбични медикаменти, химиотерапевтици и др.
Основното лечение е да се прекрати приема на предполагаемото лекарство, което би трябвало да доведе до подобрение на обрива, въпреки че може да отнеме седмици до месеци, за да изчезне. Често плоските пигментирани лезии персистират и избледняват по-бавно. В някои случаи лекарството не може да бъде спряно поради важността на подлежащото медицинско състояние в сравнение с обрива. Дозата може да бъде намалена или да продължи непроменена, а обривът да се лекува с кортикостероид.
Изображение: dermnetnz.org / CC BY-NC-ND 4.0
Лекарствено индуциран системен лупус еритематозус
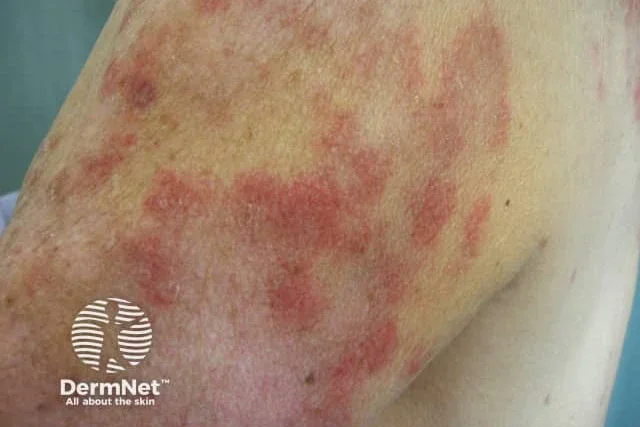 Лекарствено индуцираният лупус еритематозус е автоимунно заболяване, причинено от продължителната употреба на определени лекарства. Тези лекарства предизвикват автоимунен отговор (тялото атакува собствените си клетки), произвеждайки симптоми, подобни на тези на системния лупус еритематозус.
Лекарствено индуцираният лупус еритематозус е автоимунно заболяване, причинено от продължителната употреба на определени лекарства. Тези лекарства предизвикват автоимунен отговор (тялото атакува собствените си клетки), произвеждайки симптоми, подобни на тези на системния лупус еритематозус.
Лекарствата, най-често свързани с лекарствено индуциран лупус, са хидралазин, прокаинамид и хинидин.
Симптомите често се припокриват с тези на системен лупус еритематозус и включват мускулни и ставни болки, понякога с подуване, грипоподобни симптоми, серозит, умора. Кожните находки са рядкост. Лезиите също са идентични с лекарствено индуцирания субакутен кожен лупус еритематозус, който се характеризира с пръстеновидни, псориазиформени лезии.
Обикновено симптомите отшумяват след прекратяване на употребата на лекарствата.
Изображение: dermnetnz.org / CC BY-NC-ND 4.0
Морбилиформен или екзантематозен лекарствен обрив
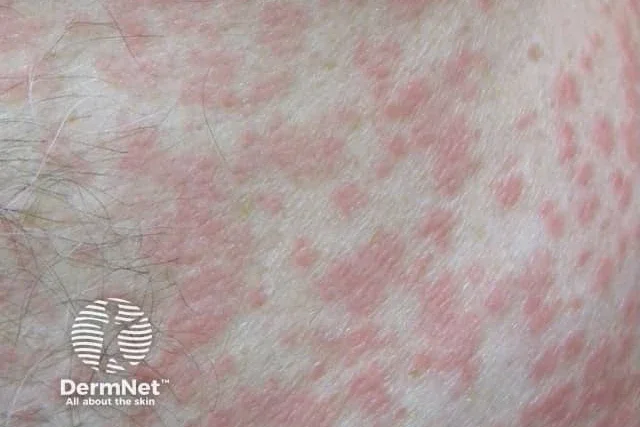 Морбилиформеният лекарствен обрив, наричан още екзантематозен или макулопапулозен, е най-често срещаният от всички лекарствено индуцирани обриви.
Морбилиформеният лекарствен обрив, наричан още екзантематозен или макулопапулозен, е най-често срещаният от всички лекарствено индуцирани обриви.
Характеризира се с червени макули и папули, които често възникват по торса и се разпространяват симетрично, обхващайки проксималните крайници. В тежки случаи лезиите се сливат и могат да доведат до еритродермия. Могат да бъдат засегнати и дланите, стъпалата и лигавиците.
Сърбежът е често срещано оплакване. Докато повечето пациенти са без треска, при по-тежки реакции може да се появи субфебрилитет.
Началото обикновено е между 4 и 14 дни след започване на прием на лекарство. Обривът може да се появи дори ако употребата на причиняващото лекарство вече е била прекратена.
Наблюдава се най-често при употребата на антибиотици (пеницилини и цефалоспорини), сулфонамиди, алопуринол, НСПВС (например напроксен и пироксикам), фенитоин, барбитурати, хлорпромазин, карбамазепин, d-пенициламин, каптоприл, но са съобщени и много други лекарствени причинители, включително химиотерапевтични, биологични и имунотерапевтични средства.
Морбилиформният лекарствен обрив е форма на алергична реакция. Той се медиира от цитотоксични Т-клетки и е класифициран като имунна реакция тип IV.
Ако се спре приемът на причинителя, обривът започва да се подобрява в рамките на 48 часа и изчезва в рамките на 1-2 седмици.
Изображение: dermnetnz.org / CC BY-NC-ND 4.0
Псевдопорфирия
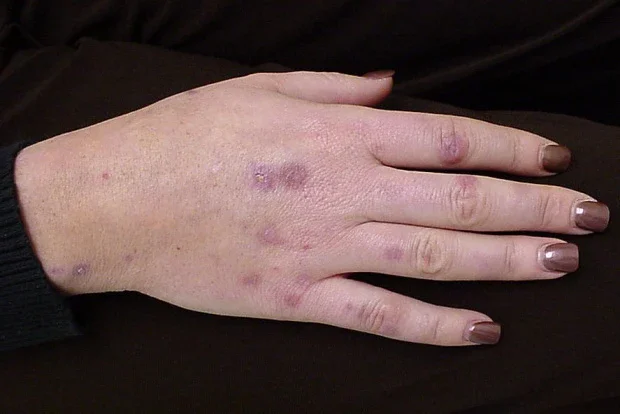 Псевдопорфирията е булозно състояние, което клинично и хистологично наподобява porphyria cutanea tarda. Разликата е, че лабораторно не се наблюдават аномалии в урината или серумния порфирин.
Псевдопорфирията е булозно състояние, което клинично и хистологично наподобява porphyria cutanea tarda. Разликата е, че лабораторно не се наблюдават аномалии в урината или серумния порфирин.
Това е лекарствено индуциран обрив (включително някои антибиотици, диуретици и противовъзпалителни лекарства), но може също така да се появи при прекомерно излагане на ултравиолетови лъчи А (UV-A) чрез солариуми и при пациенти с хронична бъбречна недостатъчност, лекувани с хемодиализа. Кожните признаци включват мехури, фоточувствителност, ерозии и корички (след пукане на булите), тенденция към лесно нарушаване на целостта на кожата. Мехурите се наблюдават най-често по ръцете и краката. Понякога зарастват с образуване на белези и малки бели кисти под кожата (милии).
Клинично и патологично идентична с тази при порфирия кутанеа тарда, но отсъстват хипертрихоза и склеродермоидни промени и нивата на порфирина в урината и серума са нормални. Лечението е защита от слънцето и премахване на лекарството.
Изображение: Northerncedar, CC BY-SA 3.0, via Wikimedia Commons
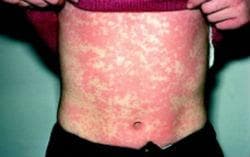 Лекарствен обрив от серумна болест и наподобяваща серумна болест лекарствена ерупция са тип III реакции на свръхчувствителност, предизвикани от отлагането на имунни комплекси в малките съдове, активиране на комплемента и набиране на гранулоцити. Кожните симптоми обикновено започват с еритема на страните на пръстите, ръцете и краката, и прогресира към широко разпространена ерупция (най-често морбилиподобна или уртикариална). Възможно е да бъдат засегнати вътрешни телени структури, както и често се появяват повишена температура, болки в ставите и артрит. Наподобяващият серумна болест лекарствен обрив има клинична картина, подобна на тази при лекарственият обрив от серумна болест, без отлагане на имунен комплекс. Засягане на бъбреците е рядкост. Наподобяващият серумна болест лекарствен обрив обикновено се появява при антибиотична терапия, особено с цефаклор.
Лекарствен обрив от серумна болест и наподобяваща серумна болест лекарствена ерупция са тип III реакции на свръхчувствителност, предизвикани от отлагането на имунни комплекси в малките съдове, активиране на комплемента и набиране на гранулоцити. Кожните симптоми обикновено започват с еритема на страните на пръстите, ръцете и краката, и прогресира към широко разпространена ерупция (най-често морбилиподобна или уртикариална). Възможно е да бъдат засегнати вътрешни телени структури, както и често се появяват повишена температура, болки в ставите и артрит. Наподобяващият серумна болест лекарствен обрив има клинична картина, подобна на тази при лекарственият обрив от серумна болест, без отлагане на имунен комплекс. Засягане на бъбреците е рядкост. Наподобяващият серумна болест лекарствен обрив обикновено се появява при антибиотична терапия, особено с цефаклор.
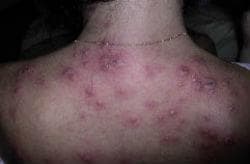 Синдромът на Sweet (остра фебрилна дерматоза) се характеризира с чувствителни еритематозни папули и плаки, появяващи се най-често по лицето, врата, горната част на торса и крайниците. Повърхността на лезиите може да стане везикулозна или пустулозна. Системните симптоми са чести и включват висока температура (най-често), артрит, артралгия, конюнктивит, еписклерит и язви в устата. Лабораторните изследвания обикновено показват повишена скорост на утаяване, неутрофилия и левкоцитоза. Синдромът на Sweet често възниква във връзка с ракови заболявания, възпалителни заболявания, бременност и използване на медикаменти.
Синдромът на Sweet (остра фебрилна дерматоза) се характеризира с чувствителни еритематозни папули и плаки, появяващи се най-често по лицето, врата, горната част на торса и крайниците. Повърхността на лезиите може да стане везикулозна или пустулозна. Системните симптоми са чести и включват висока температура (най-често), артрит, артралгия, конюнктивит, еписклерит и язви в устата. Лабораторните изследвания обикновено показват повишена скорост на утаяване, неутрофилия и левкоцитоза. Синдромът на Sweet често възниква във връзка с ракови заболявания, възпалителни заболявания, бременност и използване на медикаменти.
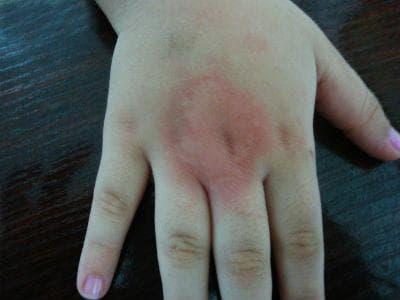 Уртикарията обикновено се появява скоро след началото на лекарствената терапия и бързо изчезва при отстраняване на лекарството. Гигантска уртикария лесно може да се сгреши с еритема мултиформе.
Уртикарията обикновено се появява скоро след началото на лекарствената терапия и бързо изчезва при отстраняване на лекарството. Гигантска уртикария лесно може да се сгреши с еритема мултиформе.
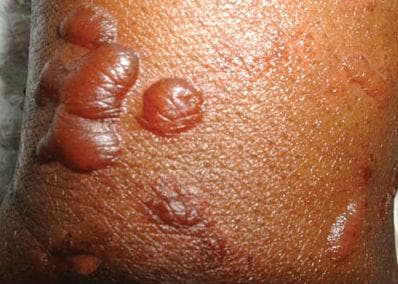 Везикулобулозният лекарствен обрив може да прилича на пемфигус, булозен пемфигоид, линеарна имуноглобулин А (IgA) дерматоза, херпетиформен дерматит, гестационен херпес или цикатризиращ пемфигоид. Повечето лекарствени причинители имат тиолова група, дисулфидни връзки или съдържащи сяра пръстени, които се метаболизират до тиолови форми. Тиол-индуциран пемфигус е с тенденция да прилича на пемфигус фолиацеус или пемфигус еритематозус, нетиоловите ерупции могат да приличат на пемфигус вулгарис или пемфигус вегетанс. Засягане на лигавицата може да бъде най-често при нетиолови лекарства. Резултатите от пряка и непряка имунофлуоресценция могат да бъдат положителни при лица с лекарствено-индуциран пемфигус и булозен пемфигоид. Ерупциите обикновено отзвучават след прекратяване на приема на лекарството причинител, но D-пенициламин-индуцираният пемфигус може да отнеме месеци да изчезне и често са необходими кортикостероиди.
Везикулобулозният лекарствен обрив може да прилича на пемфигус, булозен пемфигоид, линеарна имуноглобулин А (IgA) дерматоза, херпетиформен дерматит, гестационен херпес или цикатризиращ пемфигоид. Повечето лекарствени причинители имат тиолова група, дисулфидни връзки или съдържащи сяра пръстени, които се метаболизират до тиолови форми. Тиол-индуциран пемфигус е с тенденция да прилича на пемфигус фолиацеус или пемфигус еритематозус, нетиоловите ерупции могат да приличат на пемфигус вулгарис или пемфигус вегетанс. Засягане на лигавицата може да бъде най-често при нетиолови лекарства. Резултатите от пряка и непряка имунофлуоресценция могат да бъдат положителни при лица с лекарствено-индуциран пемфигус и булозен пемфигоид. Ерупциите обикновено отзвучават след прекратяване на приема на лекарството причинител, но D-пенициламин-индуцираният пемфигус може да отнеме месеци да изчезне и често са необходими кортикостероиди.
Причинители
Лекарства, които често причиняват сериозни реакции, са:
- алопуринол
- антиконвулсанти
- НСПВС
- сулфонамиди
- буметанид
- каптоприл
- фуроземид
- пенициламин
- пироксикам
- тиазидни диуретици
Лекарства, малко вероятно да причинят кожни реакции, са:
- дигоксин
- меперидин
- парацетамол
- дифенхидрамин хидрохлорид
- аспирин
- аминофилин
- прохлорперазин
- железен сулфат
- преднизон
- кодеин
- тетрациклин
- морфин
- инсулин - редовно приложение
- варфарин
- фолиева киселина
- метилдопа
- хлорпромазин
- селективни инхибитори на обратното захващане на серотонина
Лекарства, свързани със специфични видове кожни реакции, са описани по-долу. Не всеки възможен вид лекарство, причиняващо потенциално обрив, е било вписано. В допълнение, изключването на лекарството от списъка по-долу не означава, че това не е причината за ерупцията на пациента. Висок индекс на съмнение трябва винаги да се поддържа при новопоявила се ерупция при пациент на терапия с множество лекарства.
Лекарствата, свързани със специфични морфологични модели на лекарствен обрив, включват:
- Акнеиформен лекарствен обрив - амоксапин, кортикостероиди, халогени, халоперидол, хормони, изониазид, литий, фенитоин и тразодон
- Остра генерализирана екзантематозна пустулоза - най-често бета-лактамни антибиотици, макролиди и живак; по-рядко ацетаминофен, алопуринол, буфексамак, карбамазепин, карбутамид, целекоксиб, хлорамфеникол, клиндамицин, ко-тримоксазол, клобазам, циклини (например тетрациклин), цитарабин, дилтиазем, фамотидин, фуроземид, гинко билоба, хидрохлоротиазид, хидроксихлороквин, ибупрофен, иматиниб, имипенем, изониазид, лопинавир-ритонавир, мексилетин, морфин, надоксолол, нифедипин, нистатин, оланзапин, фенитоин, пипемидинова киселина, пиперазин, псевдоефедрин, пириметамин, хинидин, ранитидин, рифампицин, сертралин, симвастатин, стрептомицин, тербинафин, талий, ванкомицин, блокери на калциевите канали, АСЕ инхибитори (например каптоприл, рамиприл), глибурид и гемфиброзил
- Булозен пемфигоид - ампицилин, D-пенициламин, каптоприл, хлорохин, ципрофлоксацин, еналаприл, фуроземид, невролептици, пеницилини, фенацетин, салицилазосулфапиридин, сулфасалазин и тербинафин
- Лекарствен обрив, подобен на дерматомиозит - BCG ваксина, хидроксиурея (най-често), ловастатин, омепразол, пенициламин, симвастатин и тегафур
- Dress синдром - най-често ароматни антиконвулсанти (фенитоин, фенобарбитал, карбамазепин), сулфонамиди, миноциклин и доксициклин
- Еритема нодозум - ехинацея, халогени, орални контрацептиви (най-често), пеницилин, сулфонамиди и тетрациклин
- Еритродермия - алопуринол, антиконвулсанти, аспирин, барбитурати, каптоприл, карбамазепин, цефокситин, хлороквин, хлорпромазин, циметидин, дилтиазем, гризеофулвин, литий, нитрофурантоин, омепразол, фенитоин, жълт кантарион, сулфонамиди и талидомид
- Фиксирани лекарствени ерупции - ацетаминофен, ампицилин, антиконвулсанти, аспирин / НСПВС, барбитурати, бензодиазепини, буталбитал, цетиризин, ципрофлоксацин, кларитромицин, дапсон, декстрометорфан, доксициклин, флуконазол, хидроксизин, ламотрижин, лоратадин, метронидазол, орални контрацептиви, пеницилини, фенацетин, фенолфталеин, фенитоин, пироксикам, саквинавир, сулфонамиди, тетрациклини, тиклопидин, толметин, ванкомицин и золмитриптан
- Синдром на свръхчувствителност - алопуринол, амитриптилин, карбамазепин, дапсон, ламотрижин, миноциклин, нестероидни противовъзпалителни средства, оланзапин, окскарбазепин, фенобарбитал, фенитоин, саквинавир, спиронолактон, сулфонамиди, залцитабин и зидовудин
- Лихеноиден лекарствен обрив - амлодипин, антималарийни средства, бета-блокери, каптоприл, дифлунизал, дилтиазем, еналаприл, фуроземид, глимепирид, злато, лефлуномид, левамизол, L-тироксин, орлистат, пенициламин, фенотиазин, правастатин, инхибитори на протонната помпа, рофекоксиб, салсалат силденафил, тетрациклин, тиазиди и урзодезоксихолева киселина
- Линеарна IgA дерматоза - аторвастатин, каптоприл, карбамазепин, диклофенак, глибенкламид, литий, фенитоин и ванкомицин
- Лекарствено-индуциран системен лупус еритематозус - най-често се свързва с хидралазин, прокаинамид и миноциклин. Бета-блокери, хлорпромазин, циметидин, клонидин, естрогени, изониазид, литий, ловастатин, метилдопа, орални контрацептиви, хинидин, сулфонамиди, тетрациклини и тумор-некротичен фактор (TNF)-алфа инхибитори са докладвани. Блокери на калциевите канали, циметидин, гризеофулвин, лефлуномид, тербинафин, и TNF-алфа инхибитори са съобщени.
- Морбилиподобен лекарствен обрив - ACE инхибитори, алопуринол, амоксицилин, ампицилин, антиконвулсанти, барбитурати, карбамазепин, цетиризин, гинко билоба, хидроксизин, изониазид, нелфинавир, НСПВС, фенотиазинови, фенитоин, хинолони, сулфонамиди, талидомид, тиазиди, триметоприм-сулфаметоксазол и залцитабин
- Пемфигус - тиоли включват каптоприл, D-пенициламин, златен натриев тиомалат, меркаптопропионилглицин, пиритинол, тиамазол и тиопронин. Нетиолите включват аминофеназон, аминопирин, азапропазон, цефалоспорини, хероин, хидантоин, имиквимод, индапамид, леводопа, лизин ацетилсалицилат, монтелукаст, оксифенбутазон, пеницилини, фенобарбитал, фенилбутазон, пироксикам, прогестерон, пропранолол и рифампицин.
- Фоточувствителност - АСЕ инхибитори, амиодарон, амлодипин, целекоксиб, хлорпромазин, дилтиазем, фуроземид, гризеофулвин, ловастатин, нифедипин, фенотиазин, пироксикам, хинолони, сулфонамиди, тетрациклин и тиазиден
- Псевдопорфирия - амиодарон, буметанид, хлорталидон, циклоспорин, дапсон, етретинат, 5-флуороурацил, флутамид, фуроземид, хидрохлоротиазид / триамтерен, изотретиноин, нестероидни противовъзпалителни средства (включително налидиксова киселина и напроксен), орални контрацептивни хапчета и тетрациклин
- Псориазис - АСЕ инхибитори, ангиотензин рецепторни антагонисти, антималарийни средства, бета-блокери, бупропион, блокери на калциевите канали, карбамазепин, интерферон (IFN) алфа, литий, метформин, НСПВС, тербинафин, тетрациклини, натриев валпроат и венлафаксин
- Серумна болест - антитимоцитен глобулин за костномозъчна недостатъчност, ваксина за бяс, пеницилин, пневмококова ваксина (при пациенти със СПИН) и ваксини, съдържащи производни на конски серум
- Наподобяваща серумна болест лекарствена ерупция - бета-лактамни антибиотици, цефаклор (най-често), миноциклин, пропранолол, стрептокиназа, сулфонамиди, както и НСПВС
- Синдром на Stevens-Johnson - алопуринол, антиконвулсанти, аспирин / нестероидни противовъзпалителни лекарства, барбитурати, карбамазепин, циметидин, ципрофлоксацин, кодеин, диданозин, дилтиазем, еритромицин, фуроземид, гризеофулвин, хидантоин, индинавир, азот горчица, пеницилин, фенотиазин, фенилбутазон, фенитоин, рамиприл, рифампицин, саквинавир, сулфонамиди, тетрациклини и триметоприм-сулфаметоксазол
- Синдром на Sweet - целекоксиб, гранулоцит колония-стимулиращ фактор, нитрофурантоин, орални контрацептиви, тетрациклини и триметоприм-сулфаметоксазол
- Токсична епидермална некролиза - алопуринол, антиконвулсанти, аспирин / НСПВС, сулфадоксин и пириметамин, изониазид, ламотрижин, ланзопразол, летрозол, пеницилини, фенитоин, празозин, сулфонамиди, тетрациклини, талидомид, триметоприм-сулфаметоксазол и ванкомицин
- Уртикария - АСЕ инхибитори, алендронат, аспирин / нестероидни противовъзпалителни средства, кръвни продукти, цефалоспорини, цетиризин, клопидогрел, декстран, диданозин, инфликсимаб, инхалаторни стероиди, нелфинавир, опиати, пеницилин, пептидни хормони, полимиксин, инхибитори на протонната помпа, радиологичен контраст материал, ранитидин, тетрациклин, ваксини и зидовудин
- Васкулит - алопуринол, аспирин / нестероидни противовъзпалителни средства, циметидин, злато, хидралазин, индинавир, лефлуномид, левофлоксацин, миноциклин, монтелукаст, пеницилин, фенитоин, пропилтиоурацил, инхибитори на протонната помпа, хинолони, рамиприл, сулфонамид, тетрациклин, тиазиди и тиоридазин
- Везикулобулозен лекарствен обрив - ACE инхибитори, аспирин / нестероидни противовъзпалителни средства, барбитурати, каптоприл, цефалоспорини, ентакапон, естроген, фуроземид, гризеофулвин, противогрипни ваксини, пенициламин, пеницилини, сулфонамиди сертралин и тиазиди
- Фоточувствителна реакция - продължителната употреба на вориконазол причинява значително повишена фоточувствителност, което при някои пациенти води до развитие на плоскоклетъчен карцином и меланома. Последните проучвания показват дозо-зависим повишен риск за плоскоклетъчен карцином.
Психотропните лекарства, свързани със специфични морфологични модели на лекарствения обрив, са:
- Еритема мултиформе - барбитурати, карбамазепин, предозиране с диазепам, флуоксетин, габапентин, литий и тразодон едновременно, фенобарбитал, рисперидон сертралин и валпроева киселина
- Морбилиформен лекарствен обрив - алпразолам, барбитурати, бупропион, карбамазепин, хлорпромазин, дезипрамин, флуоксетин, литий, мапротилин, нефазодон, рисперидон и тразодон
- Фоточувствителност - всички антипсихотици, барбитурати, карбамазепин, хлорпромазин, доксепин, имипрамин, тиоридазин и валпроева киселина
- Уртикария - бупропион, карбамазепин, хлордиазепоксид, флуоксетин, имипрамин, ламотрижин, литий, пароксетин и тразодон
- Васкулит - флуоксетин, мапротилин, пароксетин и тразодон
Химиотерапевтичните средства, свързани със специфични морфологични модели на лекарствения обрив, са:
- Акнеиформна лекарствена ерупция - дактиномицин, ерлотиниб, флуоксиместерон, гефитиниб, медроксипрогестерон и винбластин
- Акрална еритема (еритродизестезия) - капецитабин, цисплатин, клофарабин, циклофосфамид, цитарабин, доцетаксел, доксорубицин, флуороурацил, гемцитабин, МТХ, тегафур и винорелбин
- Еритема мултиформе - бусулфан, хлорамбуцил, циклофосфамид, диетилстилбестрол, етопозид, хидроксиурея, мехлоретамин, метотрексат, митомицин С, митотан, паклитаксел и сурамин
- Еритема нодозум - бусулфан, диетилстилбестрол и иматиниб
- Фиксирани лекарствен ерупции - дакарбазин, хидроксиурея, паклитаксел и прокарбазин
- Лихеноиден лекарствен обрив - хидроксиуреа, иматиниб и тегафур
- Лекарствено-индуциран системен лупус еритематозус - аминоглутетимид, диетилстилбестрол, хидроксиурея, леупролид и тегафур
- Морбилиформен лекарствен обрив - блеомицин, карбоплатин, цис-транс-дихлоро-дихидрокси-бис-изопропиламин платина (CHIP), хлорамбуцил, цитарабин, доцетаксел, диетилстилбестрол, доксорубицин, етопозид, 5-флуороурацил, хидроксиуреа, метотрексат, митомицин С, митотан, митоксантрон, паклитаксел, пентостатин, прокарбазин, сурамин и тиотепа
- Токсична епидермална некролиза - аспарагиназа, блеомицин, хлорамбуцил, кладрибин, цитарабин, доксорубицин, 5-флуороурацил, метотрексат, пликамицин, прокарбазин и сурамин
- Уртикария - амсакрин, блеомицин, бусулфан, карбоплатин, хлорамбуцил, цисплатин, циклофосфамид, цитарабин, даунорубицин, доцетаксел, дидемнин, диетилстилбестрол, доцетаксел, доксорубицин, епирубицин, етопозид, 5-флуороурацил, мехлоретамин, мелфалан, метотрексат, митомицин С, митотан, митоксантрон, паклитаксел, пентостатин, прокарбазин, тенипозид, тиотепа, триметрексат, винкристин и зиностатин
- Васкулит - бусулфан, циклофосфамид, цитарабин, хексаметилен бисацетамид (НМВА), хидроксиурея, иматиниб, левамизол, 6-меркаптопурин, метотрексат, митоксантрон, ритуксимаб и тамоксифен
Кожните реакции към терапия с цитокини включват:
- Еритропоетин - анормален растеж на косата, локализиран обрив, оток на клепачите и широко разпространена екзема
- Гранулоцит колония стимулиращ фактор - обостряне на съществуващ псориазис, левкоцитокластна локализирана еритема, локализиран сърбеж, синдром на Sweet и васкулит
- Гранулоцит макрофаг колония-стимулиращ фактор - алопеция, епидермолиза, обостряне на васкулит, ексфолиативен дерматит, зачервяване на лицето, локализиран еритем, локализирана уртикария, макулопапуларни обриви, сърбеж, пурпура и уртикария
- IFN-алфа - алопеция, аназарка, кожни съдови лезии, еозинофилен фасциит, обостряне на съществуващ херпес лабиалис, еритема на лицето, фиксиран лекарствен обрив, хиперпигментация, нумуларна екзема, паранеопластичен пемфигус, сърбеж, псориазис, саркоидоза, системен лупус еритематодес, уртикария и ксеростомия
- IFN-бета - фатален пемфигус вулгарис (когато се използва в комбинация с интерлевкин (IL)-2, локализирани реакции (често) и уртикария
- IFN-гама - повишена рецидиви при меланом и локализирано възпаление
- IL-1 алфа - мукозит, флебит, реакция на Шварцман и ксеростомия
- IL-1 бета - еритема при мястото на хирургична рана, флебит и обрив
- IL-2 - мехури, кожни язви, десквамация, еритема, еритема нодозум, еритродермия, обостряне на автоимунни заболявания на кожата, зачервяване, свръхчувствителност към йод съдържащи контрастни материали, некроза, сърбеж, телогенен ефлувиум, токсична епидермална некролиза и уртикария
- IL-3 - зачервяване на лицето, хеморагичен обрив, тромбофлебит и уртикария
- IL-4 - лицев и периферен оток, болест на Grover и папулозен обрив
- IL-6 - дифузни еритематозни лющещи се макули и папули
- TNF-алфа антагонисти - също могат да причинят подобни на синдрома на Sweet реакции на свръхчувствителност и неутрофилен екринен хидраденит в допълнение към пустулозен фоликулит, псориазис, дерматит, лупус, васкулит и палмоплантарна пустулоза
Диагноза
Анамнеза и физикално изследване често са достатъчни за диагностициране на леки асимптоматични ерупции. Тежки или продължителни обриви могат да изискват допълнителни диагностични тестове, включително:
- Биопсия може да бъде полезна при потвърждаване на диагнозата на лекарствен обрив (например, чрез установяване на еозинофили при морбилиподобен обрив или многобройни неутрофили без васкулит при лица със синдром на Sweet).
- Пълна кръвна картина може да покаже левкопения, тромбоцитопения и еозинофилия при пациенти със сериозни лекарствени обриви.
- Серумни химични изследвания могат да бъдат полезни. Засягане на черния дроб, което води до смърт, може да възникне при лица със синдром на свръхчувствителност. Специално внимание следва да се обърне на електролитния баланс и бъбречни и / или чернодробни показатели при пациенти с тежки реакции, като синдром на Stevens-Johnson, токсична епидермална некролиза или васкулит.
- Тестове за антитела и / или имуносерология могат да бъдат назначени.
- Директни култури могат да бъдат необходими за изследване на първична инфекциозна етиология или вторична инфекция.
- Анализ на урината и рентгенография на гърдите са важни при пациенти с васкулит.
Диференциална диагноза
Диференциална диагноза се прави с еритема мултиформе, еритема нодозум, еритродермия, синдром на Gianotti-Crosti, лихен планус, морбили, рубеола, питириазис розеа, порфирия кутанеа тарда, псориазис, сифилис, остра или хронична уртикария.
Лечение
Основната цел при лечението на генерализиран кожен обрив от лекарства и медикаменти е да се преустанови приемът на лекарството причинител, ако е възможно. Хората с лекарствени обриви често са значително болни пациенти, приемащи повече медикаменти, които от съществено значение за тяхното оцеляване. Въпреки това, всички несъществени лекарства трябва да бъдат ограничени. След като лекарството причинител е било идентифицирано, то трябва незабавно да бъде прекратено. Познаване на честите лекарства, индуциращи обриви, може да помогне при идентифицирането на медикамента причинител.
Лечението на генерализирания кожен обрив от лекарства и медикаменти зависи от конкретния тип реакция.
Терапията на екзантематозните ерупции е поддържаща. Използват се първо поколение антихистамини, леки локални стероиди и овлажняващи лосиони.
Тежки реакции, като синдрома на Stevens-Johnson, токсична епидермална некролиза и реакции на свръхчувствителност, налагат хоспитализация.
Прогноза
Пълно възстановяване без никакви усложнения се очаква за повечето лекарствени обриви. Дори и след като е преустановен приема на медикамента причинител, лекарствената ерупция може да изчезне бавно или да се влоши след следващите няколко дни. Степента на еозинофилия е предсказуема на тежестта на лекарствения обрив. Времето, необходимо за пълно оздравяване, може да отнеме 1-2 седмици или по-дълго.
Заглавно изображение: Gzzz, CC BY-SA 4.0, via Wikimedia Commons
Библиография
https://www.msdmanuals.com/professional/dermatologic-disorders/hypersensitivity-and-reactive-skin-disorders/drug-eruptions-and-reactions
https://emedicine.medscape.com/article/1049474-overview
https://dermnetnz.org/topics/drug-eruptions
https://www.ncbi.nlm.nih.gov/books/NBK533000/
https://en.wikipedia.org/wiki/Drug_eruption
https://www.racgp.org.au/getattachment/8bac1354-580c-4d87-94b4-0cd212b9c8c4/Exanthems-and-drug-reactions.aspx
https://www.aocd.org/page/DrugEruptions
Коментари към Генерализиран кожен обрив от лекарства и медикаменти МКБ L27.0