Коагулационни дефекти след раждането МКБ O72.3

› Причини
› Честота
› Диагноза
› Лечение
Въведение
Хемостазната система осигурява прецизно регулиране на взаимодействията между компонентите на съдовата стена, тромбоцитите и плазмените протеини. Някои патологични събития като болест или травма, могат да засегнат нормалните хемостазни механизми. Нерегулярната активация на хемостазната система може да предизвика образуване на тромбози и емболии. Пациентите, които проявяват склонност към образуване на тромбози, са имобилизирани след хирургична операция, с хронична сърдечна недостатъчност, с атеросклеротични съдови заболявания, със злокачествени заболявания. Бременността е особено състояние. Промените в организма, които настъпват по време на бременност водят до увеличаване на коагулационните фактори.
Акушерският кръвоизлив и особено дисеминираната интравазална коагулация са водеща причина за майчина смъртност по целия свят. Тези състояния са вторични и възникват на базата на други акушерски усложнения като отлепване на плацентата, амниотична емболия, HEELP синдром, задържан мъртъв плод. Диагнозата ДИК синдром най-често се поставя когато пациентката е развила неконтролируемо кървене или мултиорганна недостатъчност. С цел повишаване на излекуваните от ДИК пациентки е необходимо добре да се познават хемостазните промени по време на бременност и предклиничните белези на коагулопатиите. Характерна за развитието на ДИК-синдром е следната лабораторна констелация - удължено протромбиново време и частично тромбопластиново време, тромбоцитопения, нисък фиброноген и повишени фибрин деградационни продукти (D-димер).
ДИК синдромът по-често засяга мъжете, отколкото жените. Честотата на ДИК синдром при жените се повишава по време на бременност, особено ако тя е асоциирана с различни усложнения. ДИК -синдромът е водеща причина за майчина смъртност, като той представлява вторично усложнение. Характеризира се с едновременно свръхактивиране на коагулационните и фибринолитичните системи, което води до разпространение на микроваскуларна тромбоза, нарушаване на кръвоснабдяването на различни органи, исхемия и мултиорганна недостатъчност. Акушерският ДИК по-често се съпътства с усложнения от кървене, отколкото с тромботични усложнения.
Съгласно научният и стандартизиращ комитет (SSC) за ДИК и Международното дружество по тромбоза и хемостаза (ISTH), определението за ДИК синдром е следното: придобит синдром, характеризиращ се с интраваскуларно активиране на коагулацията със загуба на локализация, което би могло да произхожда от микроциркулацията и да доведе до мултиорганна недостатъчност.
Това определение подчертава три важни аспекта:
- ДИК винаги е вторично явление,
- ДИК представлява патологично активиране на коагулацията. Наблюдава се неконтролирано разпространение на тромботичен процес.
- ДИК произхожда от микроциркулацията или съдовият ендотел, които са едни от най-разпространените структури в човешкото тяло. Прекомерното нерегулирано генериране на тромбин и изразената ендотелна дисфункция може да доведе до увреждане на всички вътрешни органи от микротромби. При прееклампсия се наблюдава освобождаването по-големи количества на фактора на фон Вилебранд. При нормални условия те се метаболизират от металопротеазен ензим, но при наличие на тежко възпаление, ензимът не може да прояви своето действие и се наблюдава тромбоцитна агрегация и образуване на микротромби.
ДИК условно може да бъде разделен на прокоагулантна и хиперфибринолитична форма. Хиперфибринолитичната форма на ДИК, най-често се наблюдава след раждане или след абрупцио, при което се наблюдава взрив от генериране на тромбин. Прокоагулантната форма може да резултат от прекомерно, но по-бавно генериране на тромбин. Клиничното представяне на ДИК се определя от преобладаващия фактор, довел по развитието му.
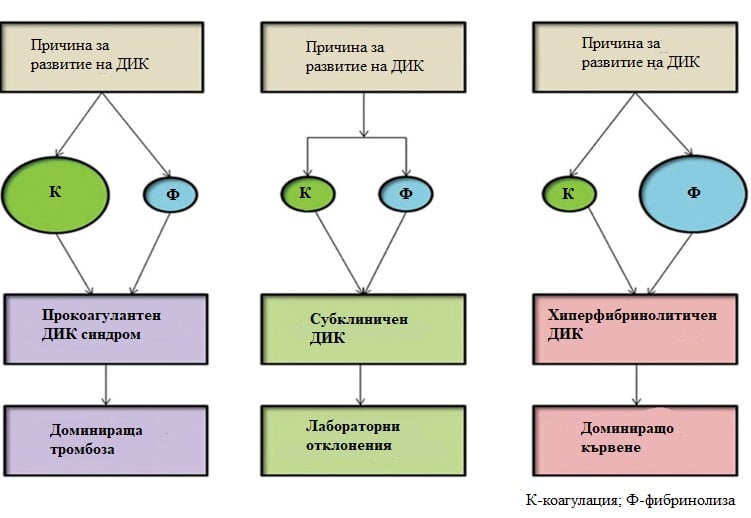
Изображение: Erez O, Othman M, Rabinovich A, Leron E, Gotsch F, Thachil J. DIC in Pregnancy - Pathophysiology, Clinical Characteristics, Diagnostic Scores, and Treatments. J Blood Med. 2022 Jan 6;13:21-44. doi: 10.2147/JBM.S273047. PMID: 35023983; PMCID: PMC8747805.
Причини
ДИК синдромът по време на бременността и пуерпериума винаги е вторично явление. Причини за появата му могат да бъдат:
- Отлепване на плацентата (Abruptio placentae)
- Задържан мъртъв плод
- Хипертензивни състояния по време на бременността
- Постпартална хеморагия
- Сепсис
- Амниотична емболия
- HELLP синдром
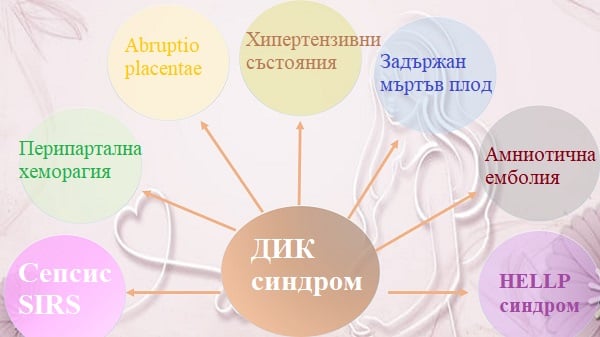
Честота
Разпространението на акушерския ДИК в развиващите се страни е около 0,35%. Винаги е вторичен, като най-честата причина за настъпването му е абрупцио на плацентата. Добрите пренатални грижи са в основата на предотвратяването на ДИК синдром. Към тях се причислява и ранното разпознаване и лечение на прееклампсията.
Патофизиология
ДИК синдромът има сложна патофизиология. За да бъде разбрана е необходимо да се познават механизмите на нормалната хемостаза. Повече прочетете тук:
Ключът към развитието на синдром на дисеминираната интравазална коагулация е прекомерното генериране на тромбин. Тромбинът е многофункционален ензим, серинова протеаза, участваща като водещ белтък в процесите на коагулация. В допълнение играе ролята на медиатор в множество други физиологични и патофизиологични процеси като ангиогенеза, туморна прогресия, метастазиране и атерогенеза. Той се образува от прекурсора протромбин. При ДИК синдром има излишък от тромбин, който задейства различни механизми. Ако прокоагулантния и антифибринолитичния път са активирани, резултатът би бил прокоагулантен тип ДИК с доминиране на тромбоза. Ако излишъкът от тромбин задвижи фибринолитичния път, резултатът ще бъде хиперфибринолитичен път и кървене.
По време на бременността се наблюдават различни промени в коагулацията, които са предпоставка за развитие на дисеминирана интравазална коагулация.
Проучванията сочат, че в организма на бременната се наблюдава активация на тромбоцитите и на коагулационните и фибринолитичните механизми. Целта на тези промени е да се поддържа интегритета на утероплацентарното кръвообращение.
В плацентарното кръвообращение поддържането на кръвния поток е от първостепенно значение за осигуряване на адекватна оксигенация и хранене на плода. Локалното активиране на коагулацията в плацентарното легло е подготовка за потушаване на силно кървене. Въпреки повишената коагулация не се образуват съсиреци в плацентарното легло. При акушерска патология засиленият процес на коагулация може да доведе до образуване на малки съсиреци, които да нарушат правилното развитие на плода и да доведат до развитие на плацентарна недостатъчност. Ако активираният прокоагулантен път не спре, той ще навлезе в кръвообращението на майката и ще причини системна коагулопатия - ДИК. Ако има бърз фибринолитичен отговор, това ще доведе до кръвоизлив. D-димерите и продуктите от разграждане на фибрин пречат на активирането на тромбоцитите и могат да нарушат контрактилитета на миометриума.
Нормалната бременност е свързана с активиране на майчините левкоцити до състояние подобно на сепсис. Въпреки това плацентарният трофобласт поддържа балансирано майчиното възпаление чрез инактивиране на майчините левкоцити. Някои инфекциозни агенти, септичен аборт и амниотична емболия могат да доведат до развитие на ДИК. По време на сепсис коагулационната система може да се активира от ендотелни клетки или левкоцити, тромбоцити и медиатори на възпалението. Тези клетки освобождават провъзпалителни цитокини като TNF-a, IL-1, IL-6. Те активират коагулационната каскада чрез пътя на фактор VIIa/тъканен фактор. Тъканният фактор е силен тригер на коагулацията. Въпреки това мощните антикоагулантни пътища могат да контролират и да ограничат неговата активност. По време на сепсис антикоагулантните пътища са компрометирани. Установено е, че при ДИК-синдром нивата на антитромбин III са намалени. Образуването на фибрин се увеличава, поради непрекъснато увеличаване на инхибитора на плазминогеновия активатор-1 (PAI-1), потискащ фибринолизата.
 По време на нормална бременност трофобласт изпълнява две противоречиви хемостатични функции - поддържане на ламинарен кръвоток и предотвратяване на силно кървене. Нарушаването на целостта на трофобласта/децидуата би довело до изхвърляне на мощен тъканен фактор и активиране на коагулационната каскада. Отлепването на плацентата е класически пример за този механизъм, особено при наличието на ретроплацентарен хематом, при който се развива по-бърза и по-тежка форма на ДИК. При амниотичната емболия ключов фактор за активиране на коагулацията играят богатите на тъканен фактор, остатъци от амниотична течност, които навлизат в кръвообращението на майката и острия системен възпалителен отговор. Развива се хиперфибринолитичен тип ДИК.
По време на нормална бременност трофобласт изпълнява две противоречиви хемостатични функции - поддържане на ламинарен кръвоток и предотвратяване на силно кървене. Нарушаването на целостта на трофобласта/децидуата би довело до изхвърляне на мощен тъканен фактор и активиране на коагулационната каскада. Отлепването на плацентата е класически пример за този механизъм, особено при наличието на ретроплацентарен хематом, при който се развива по-бърза и по-тежка форма на ДИК. При амниотичната емболия ключов фактор за активиране на коагулацията играят богатите на тъканен фактор, остатъци от амниотична течност, които навлизат в кръвообращението на майката и острия системен възпалителен отговор. Развива се хиперфибринолитичен тип ДИК.
Изображени: radiopaedia.org
Акушерският кръвоизлив след раждането се счита за една от основните причини за ДИК по време на бременност. Постпарталната хеморагия най-често се дължи на атония или руптура на матката, или задържана плацента и мембрани, плацента акрета или тежки разкъсвания на родовия канал (разкъсване на маточната шийка или влагалището). В тези случаи ДИК се развива вследствие на голяма загуба на кръв и коагулационни фактори.
Остърият мастен черен дроб по време на бременността представлява рядко, но тежко и уникално за бременността усложнение, което се наблюдава при първескини в трети триместър. Състоянието се характеризира с прогресивна загуба на чернодробна функция, анормална бъбречна функция и развитие на ДИК синдром. Синтетичната функция на черния дроб е нарушена, което води до по-ниско производство на фибриноген и коагулационни фактори.
Клинична картина
Основните заболявания в акушерството, които могат да доведат до развитие на ДИК - синдром са абрупцио плаценте, задържан мъртъв плод, амниотична емболия, септични състояния, грешни кръвопреливане, тежка преекламсия, наличие на вродени коагулопатии. Настъпването на коагулопатия в акушерството се демонстрира с липса на съсирване на изтичащата кръв от матката и постоянно оскъдно кървене от мястото на венепункцията.
Диагноза
Лабораторните тестове са част от диагнозата на коагулационните дефекти. Съществуват тестове за скрининг на първичната тромбоцитарна фаза. Изследват се време на кървене - проба за установяване на съдови дефекти и на функцията на тромбоцитите, брой тромбоцити. При брой на тромбоцитите под 20 000 се наблюдава спонтанно кървене.
При дисеминираната интравазална коагулация се наблюдава патологично активиране на процесите на съсирване. Образуват се генерализани фибринни отлагания в малките кръвоносни съдове. Настъпва увреждане на тъканите и органите поради лошо кръвоснабдяване. Намаленият лумен на съдовете травмира еритроцитите и те хемолизират. Отлагането на фибрина активира фибринолизата, което води до повишаване на фибриндегенерационните продукти и изразено кръвотечение. Фибриногенът, тромбоцитите и факторите на кръвосъсирването се изчерпват. Това е състояние на консумативна коагулопатия.
Лабораторен минумум при суспектен ДИК-синдром
- Време на съсирване на венозната кръв по Lee White (4-10 минути) - този метод отразява активността на факторите на вътрешната и външната система. Ако кръвта в епруветката се съсири за 5-6 мин и съсирекът остава стабилен при разклащане може да се предположи, че няма нарушения в коагулацията. Удълженото време на съсирване най-често се наблюдава при хипофибриногенемия и хиперхепаринемия. Липсата на съсирек до 30 минути, предполага много ниско фибриногеново ниво.
- Тест за наблюдение на съсирека той е продължение на първия тест. Полученият съсирек се оставя и се наблюдава. Той не трябва да се лизира в продължение на три часа. Бързото изчезване на съсирека е израз на повишена фибринолиза.
- Смесване на еднакво количество кръв от изследвания и от здрав човек. Липсата на съсирване говори за активиране на антикоагулантната система. Ако настъпи лиза на съсирена кръв - има фибринолиза.
За успешно лечение на ДИК е необходимо бързо и точно разпознаване на състоянието. ДИК синдромът е динамична ситуация, която изисква непрекъсната оценка на клиничните и лабораторните параметри, включително намаляване на концентрацията на фибриноген и броя на тромбоцитите, удължаване на протромбиновото време и повишаване на D-димерите. 2001 година е предложено използването на ДИК - точкови системи. Те могат да се прилагат при небременни пациенти, защото точковата система не е съобразена с адаптивните промени в коагулационната система по време на бременността. Жени с нормална бременност имат прекомерно генериране на тромбин, повишена тромбоцитна агрегация, дву- трикратно повишаване на концентрациите на фибриноген, от 20% до 1000% увеличение на факторите на кръвосъсирване VII, VIII, IX, X и XII, намаляване на фактори XI и XIII. Бременността е свързана с промени в концентрациите на антикоагулантните протеини. На база на всички тези промени е разработен специфично за бременността ДИК точкуване чрез използване на броя на тромбоцитите, концентрацията на фибриногена и разликата в протромбиновото време.
Лечение
Основните принципи на лечение на акушерски ДИК включват:
- Разпознаване и лечение на основното състояние, довело до ДИК
- Бързо и своевременно раждане или прекъсване на бременността
- Поддържащо лечение с хемотрасфузия
- Стриктно клинично и лабораторно наблюдение на пациентите
- Мултидисциплинарен подход с включване на акушер-гинеколози, хематолози, анестезиолози и други
- Осигуряване на големи количества кръв за масово кръвопреливане
Алгоритмите за лечение на ДИК включват преливане на кръвни продукти като заместител. За лечението на коагулопатията се използва приложението на транексамова киселина, рекомбинантен фактор VII. Транексамовата киселина е антифибринолитично средство, което предотвратява активирането на плазминогена в плазмин. Тя е обещаващо лекарство за намаляване на загубата на кръв при постпартална хеморагия вследствие на вагинално раждане или Цезарово сечение. Приложението на рекомбинантен фактор VII има хемостатичен ефект. Потенциалните експериментални лечения включват приложение на фибриногенов концентрат, дезмопресин-1-деамино-8-D-аргинин вазопресин (DDAVP), рекомбинантен човешки разтворим тромбомодулин,
Профилактика
Предотвратяването на акушерска коагулопатия се основава в идентифициране на пациенти с риск от пери и постпартална хеморагия, активно водене на плацентарния период и навременна диагностика на акушерски усложнения.
Библиография
Хаджиев, Каразьозов; “Акушерство”
William’s Obstetrics
Акушерство, Ангел Димитров и колектив
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8747805/#:~:text=Obstetrical%20hemorrhage%20and%20especially%20DIC,hemolysis%2C%20elevated%20liver%20enzymes%20and
https://bg.wikipedia.org/wiki/%D0%A2%D1%80%D0%BE%D0%BC%D0%B1%D0%B8%D0%BD
https://www.uptodate.com/contents/disseminated-intravascular-coagulation-dic-during-pregnancy-clinical-findings-etiology-and-diagnosis
https://www.sciencedirect.com/science/article/pii/S2666572721000523
Коментари към Коагулационни дефекти след раждането МКБ O72.3