Субкорнеален пустулозен дерматит МКБ L13.1
› Причини
› Диагноза
› Лечение
› Прогноза
Какво представлява?
Субкорнеалният пустулозен дерматит е описан за първи път през 1956 г от Sneddon и Wilkinson, поради което е известен още като болест на Sneddon-Wilkinson.
Субкорнеалният пустулозен дерматит представлява рядко доброкачествено състояние, което засяга флексорните повърхности на тялото и горните крайници. Най-често се засягат жени на възраст около и над 40-годишна възраст.
Епидемиология
Субкорнеалната пустулозна дерматоза е рядко състояние и няма налична оценка на разпространението или честотата. Докладвани са случаи в световен мащаб, но не е очевидно географско преобладаване. Субкорнеалната пустуларна дерматоза засяга по-често жени на средна или напреднала възраст, отколкото мъже.
Субкорнеалната пустуларна дерматоза е най-честа при лица на възраст над 40 години. Съобщава се при деца, без описани разлики в клиничните характеристики и прогнозата между деца и възрастни, но някои случаи имат атипични характеристики, които са по-предполагащи за псориазис.
Причини
Причините за появата на субкорнеален пустулозен дерматит остават неизвестни. Въпреки това състоянието често се асоциира с IgA моноклонална гамапатия, множествен миелом, пиодерма гангренозум. Други по-рядко свързани състояния включват ревматоиден артрит, лупус еритематозус, хипертиреоидизъм и хипотиреоидизъм, полицетемия рубра вера и синдром SAPHO синдром (синовит, акне, пустулоза, хиперостоза и остеит).
Някои случаи се приемат за вариант на пустулозен псориазис, а други - за вариант на пемфигус.
Клинична картина
Пациентите обикновено са с анамнеза за пристъпно пустулозен обрив, засягащ флексорните области на торса и проксималните крайници. Засягат се аксилите, слабините, врата и областта под гърдите. Други нетипични локализации са лицето, дланите и ходилата.
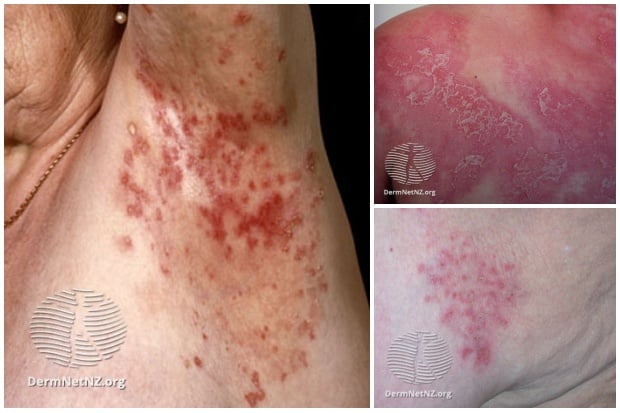
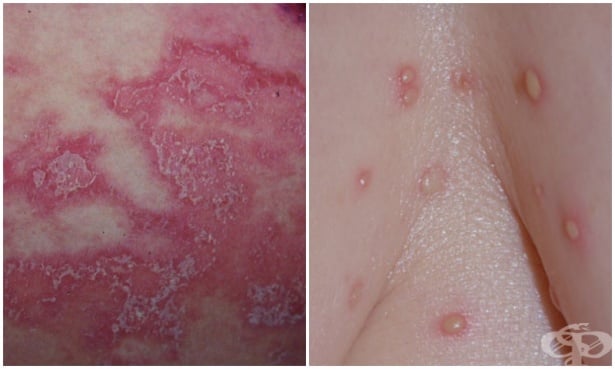
Пустулозните лезии се появяват в рамките на няколко часа. Пустулите са с размери няколко милиметра в диаметър и са разположени върху нормална или леко еритематозна основа. Те могат да бъдат единични или групирани с тенденция да се слеят помежду си.
Тъй като са разположени повърхностно, пустулите лесно се пукат, при което се формират крусти. На мястото на лезиите често остава лека хиперпигментация. Понякога обривът рецидивира след месеци или години.
Понякога има наличие на сърбеж и възпаление. Лигавиците обикновено не се засягат.
Пациентите със субкорнеален пустулозен дерматит могат да бъдат с анамнеза за моноклонални гамопатии, лимфопролиферативни заболявания и гангренозна пиодерма. Други състояния, които могат да бъдат асоциирани със субкорнеалния пустулозен дерматит, включват: възпалителни чревни заболявания, ревматоиден артрит, системен лупус еритематозус, хипер- или хипотиреоидизъм, тумор на APUD-системата, синдром на Сьогрен и др.
Диагноза
За поставяне на диагноза служат находките от физикалния преглед и резултатите от лабораторните изследвания.
Електрофореза на серумни протеини показва парапротеинемия. Това изследване трябва да се повтаря периодично, тъй като развитието на парапротеинемия могат да се появи години след първоначалната поява на субкорнеалния пустулозен дерматит.
Извършват се и директна имунофлуоресценция и хистологичен анализ. Класическата хистологична находка при субкорнеалния пустулозен дерматит е субкорнеални пустули, съставени предимно от неутрофили и рядко еозинофили. Въпреки това, този хистологичен резултат не е специфичен за субкорнеалния пустулозен дерматит и може да бъде открит в други състояние, като например пустулозен псориазис, пемфигус фолиацеус, импетиго и дерматофитоза.
При субкорнеалния пустулозен дерматит, за разлика от пустулозния псориазис, епидермисът обикновено има минимален вътреклетъчен оток. Дермата при субкорнеалния пустулозен дерматит показва периваскуларно инфилтриране на неутрофили и рядко моноцити и еозинофили. Акантолиза не е видна, въпреки че е описвана при по-стари лезии.
Директната и индиректната имунофлуоресценция обикновено са отрицателни. Това предполага, че субкорнеалният пустулозен дерматит може да не е медиирано от автоантитяло заболяване. Пациентите с това състояния са били изследвани при едно проучване за автоантитела към десмоглеин 1 и 3. Резултатите са били отрицателни, което допълнително води до заключение за алтернативни патогенетични механизми.
Диференциална диагноза
Диференциална диагноза се прави с дерматитис херпетиформис, импетиго, пемфигус фолиацеус, IgA пемфигус, пустулозен псориазис, импетиго, дерматофитоза и др.
Лечение
Дапсон е изборът при лечението на субкорнеален пустулозен дерматит, като възстановяването е бавно в рамките на около месец. Ацитретин се използва за успешно лечение и се разглежда като алтернатива или допълнително лечение за тези, които са показали непоносимост или са нечувствителни към дапсон.
Фототерапия с псорален + UVA / UVB самостоятелно или в комбинация с дапсон и / или ретиноиди може да бъде успешна при контролиране на състоянието. Системните и локални кортикостероиди като цяло са неефективни, но могат да осигурят контрол. Те са били използвани в комбинация с дапсон за лечение на асоциирани състояния, като гангренозна пиодерма и множествен миелом.
Препоръчва се дългосрочно проследяване на състоянието и периодично оценяване на заболяването на няколко години чрез електрофореза на серумни протеини и директна имунофлуоресценция.
Парапротеинемия, миелом и пустулозен псориазис могат да се развият няколко години след първоначалната поява на субкорнеалния пустулозен дерматит.
Прогноза
Субкорнеалният пустулозен дерматит е хронично и рецидивиращо, но доброкачествено заболяване. Асоциацията на състоянието с парапротеинемия или лимфопролиферативни нарушения, особено множествен миелом, може да промени прогнозата.
Изображения: dermnetnz.org / CC BY-NC-ND 3.0 NZ
Симптоми и признаци при Субкорнеален пустулозен дерматит МКБ L13.1
Продукти свързани със ЗАБОЛЯВАНЕТО
ШУСЛЕРОВА СОЛ НОМЕР 12 КАЛЦИУМ СУЛФУРИКУМ D 6 таблетки * 80
Библиография
https://dermnetnz.org/topics/subcorneal-pustular-dermatosis
https://emedicine.medscape.com/article/1124252-overview
https://www.skinhealthinfo.org.uk/condition/subcorneal-pustular-dermatosis/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7330443/
Коментари към Субкорнеален пустулозен дерматит МКБ L13.1