Хроничен холецистит МКБ K81.1
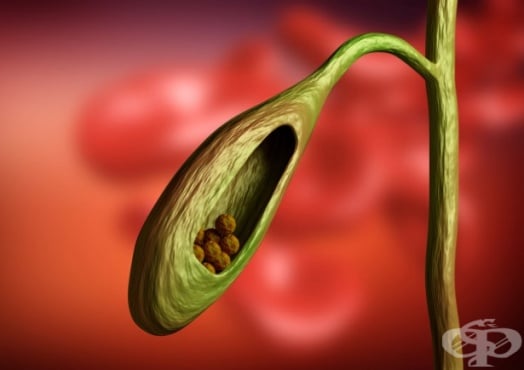
Към рубриката болести на жлъчния мехур, жлъчните пътища и задстомашната жлеза се включва и развитието на хроничен холецистит. Заболяването често протича с неспецифични, нехарактерни прояви, като крие риск от развитие на различни по вид и характеристики усложнения. Ранното посещение на специалист, изясняването на диагнозата и предприемането на необходимите терапевтични мероприятия се асоциира с по-добра прогноза.
Причини, рискови фактори и характерни симптоми
Хроничният холецистит представлява продължителен и рецидивираш възпалителен процес на жлъчния мехур, който често се развива в резултат от нелекуван или непълно, неправилно лекуван остър холецистит. Хроничният холецистит е най-често срещаното заболяване на жлъчния мехур и често предшества развитието на други усложнения, свързани с жлъчния мехур. Това е най-честата индикация за извършване на планирана или по спешност холецистектомия. В над 90 процента от случаите етиологичен фактор за развитието на болестта са подлежащи жлъчни конкременти (калкулоза на жлъчния мехур). Рецидивиращите пристъпи на възпалението с времето водят до цикатризация и нефункциониране на мехура.
Като етиологичен фактор се приема първоначална бактериална инвазия. Има данни, които показват, че хроничният холецистит може отчасти да бъде резултат от раздразване на лигавицата вторично при наличието на панкреасни ензими, които са рефлуксирали нагоре от панкреасния канал по жлъчното дърво в жлъчния мехур.
Патоанатомично се различават два типа хроничен холецистит:
- първичен хроничен холецистит: първичен хроничен холецистит се характеризира с наличието на интактна мукоза със запазена вилозна конфигурация, тънка стена на жлъчния мехур и хипертрофичен мускулен слой с образуване на крипти. Възпалителната клетъчна инфилтрация е от лимфоцити. В началото на възпалителния процес жлъчката е стерилна, но може да бъде контаминирана вторично от E.Colli, Streptococci, Clostridii или Salmonella, като обикновено се изолира повече от един микробен причинител (полимикробна флора)
- вторичен хроничен холецистит: вторичен хроничен холецистит се развива обикновено след остър холецистит. Типичните промени за хроничен холецистит настъпват към петата седмица от началото на заболяването. Характеризират се с грануломи, които съдържат холестеролови цепки (налице са синусите на Rokitansky–Aschoff и джобове на мукозата), мукозата губи вилозния си вид и става тънка, в мускулния слой на мехура се развива фиброза
При всички случаи на хроничен холецистит се образуват сраствания на жлъчния мехур със съседните органи (дуоденум, пилор, дясна флексура на дебелото черво), фиксирайки го към тях. Много от симптомите и оплакванията на болните се дължат на тези сраствания, които влияят на тяхната подвижност и функция.
Възпалителният процес може да протече и като субакутен (междинен по давност спрямо острия и хроничния процес).
Болестта засяга много по-често представителите на женския пол, особено във възрастта около и над 40 години. Рисков фактор са проблемите с теглото (наднормено тегло, затлъстяване, подлагане на строги и изключително рестриктивни диети, загуба на повече от един килограм телесна маса на седмица), наследствеността (наличие на близък родственик с калкулоза на жлъчния мехур), нерационално, нездравословно хранене, вредни навици и други. Хормоналният дисбаланс също се отчита като значителен рисков фактор, като болестта често се развива през бременността, след раждането, при навлизане в менопаузата, при провеждане на хормонална терапия и други.
Протичането на хроничния холецистит показва някои характерни при всички засегнати симптоми, но и редица неспецифични, допълнителни прояви, които настъпват при наличие на подлежащи заболявания, предразположеност, голяма давност на болестния процес и под въздействието на редица други фактори.
Клиничната симптоматика при пациентите с хроничен холецистит може да бъде обобщена по следния начин:
- болков синдром: за характерен симптом на хроничния холецистит се счита жлъчната колика. При пациентите обикновено има периодична умерена коремна болка в горен десен квадрант на корема или епигастриума с ирадиация или без ирадиация към дясна скапула или между двете скапули. Най-често билиарната колика възниква 1-2 часа след нахранване, обикновено вечер и в изключително редки случаи сутрин. Има пряка връзка на билиарната колика с поглъщането на мазни, тлъсти или запържени храни при много пациенти, като се счита, че се обуславя от отделянето на холецистокинин в дуоденума и последваща контракция на мехура. Болните описват болката като пристягане около горна част на корема
- диспептични оплаквания: периодично при повече от половината болни се наблюдава гадене, понякога повръщане, загуба на апетит, подуване на корема и оригване, рядко се описват и киселини. Като допълнителни симптоми може да има и чувство на пълнота и дискомфорт в епигастриума, флатуленция, непоносимост към храна. Фебрилитета и жълтеницата са редки и насочват към развитие на усложнения
- усложнения: хроничният холецистит крие риск от развитие на различни по вид и тежест усложнения, като например тежка инфекция с генерализиране и развитие на сепсис, гангрена на жлъчния мехур, емпием, перфорация на жлъчния мехур, перитонит, панкреатит, неоплазми по хода на билиарния тракт и други
Своевременната консултация със специалист при първи признаци на болестта или при продължително персистиране на неспецифичните диспептични и болкови оплаквания позволява ранна диагностика и назначаване на подходящо лечение, като по този начин се минимизират рисковете от възникване на тежки усложнения.
Поставяне на диагнозата
Поставянето на диагнозата при пациентите с хроничен холецистит изисква комплексни мерки, като основната цел при провеждането на различните изследвания е поставяне и/или потвърждаване на диагнозата, диференциране от някои идентично протичащи увреждания (включително и от остър холецистит и холедохолитиаза), изясняване на етиологията и действащите рискови фактори (това позволява оптимизация и индивидуализиран подход при създаването на терапевтичния план впоследствие), уточняването на развили се усложнения и други.
Диагнозата може да бъде заподозирана от клиничното представяне и може да бъде потвърдена лесно и бързо при идентифицирането на жлъчните конкременти и деформиран със задебелена стена жлъчен мехур посредством ултрасонография или орална холецистография:
- анамнеза и физикални находки: особено внимание се обръща на основните рискови за развитието на болестта фактори, като женски пол, възраст около и над 40 години, хормонален дисбаланс (бременност, раждане, хормонална терапия, менопауза), проблеми с теглото (затлъстяване, рестриктивни диети с рязко сваляне на много килограми), данни за подлежащи заболявания (особено подлежаща холелитиаза) и други. При физикалния преглед може да не се установят специфични патологични находки, докато при развили се усложнения клиничната симптоматика е широка, обширна, но също твърде неспецифична и не подпомага съществено изясняването на диагнозата
- лабораторни промени: проследяват се хемопоезата (често са налице промени в белия кръвен ред), чернодробната функционална активност (проследяват се нивата на чернодробните ензими), амилаза и липаза, билирубин, електролитен баланс, коагулационен статус, маркери на възпалението и други. При съмнения за подлежащ инфекциозен процес е уместно извършването и на микробиологична диагностика, а при съмнения за автоимунни нарушения може да се назначат съответните имунологични изследвания за тяхното изясняване
- образна диагностика: образната диагностика има изключително високо информативно и диагностично значение, като рутинно се назначава ехографско изследване (ултразвукова диагностика на коремните органи). В масовия случай се откриват конкременти в жлъчния мехур (калкулоза) и характерни изменения по хода на неговата стена. В много редки случаи (при акалкулозен хроничен холецистит) се откриват промени по хода на жлъчния мехур без характерните конкременти, като при тези пациенти може да се наложат допълнителни изследвания за доуточняване и потвърждаване на диагнозата (компютърна томография, други образни методи за визуализация на жлъчния мехур)
Диференциалната диагноза при хроничен холецистит включва на първо място различаване от остър холецистит и другите форми на болестта, различаване от холедохолитиаза и холелитиаза, панкреатит, дуоденална язва, хепатит, ренална колика, гастроезофагеален рефлукс и други.
Лечение при хроничен холецистит
Терапевтичният подход при пациентите, диагностицирани с хроничен холецистит, се определя индивидуално в зависимост от тежестта на болестните изменения, наличието на развили се усложнения, подлежащи заболявания и системни увреждания.
В масовия случай се препоръчва планиране на интервенция за отстраняване на жлъчния мехур (планова холецистектомия), като само в редки случаи се подхожда изцяло консервативно, като се използват симптоматични средства и общи мерки.
Оперативното лечение обикновено се съчетава с подходяща медикаментозна терапия от една страна за минимизиране на рисковете, свързани с манипулацията, а от друга страна за симптоматично повлияване и подобряване комфорта на пациентите, подпомагане на възстановителните процеси.
Терапията при хроничен холецистит обикновено включва:
- холецистектомия: отстраняване на жлъчния мехур се препоръчва при почти всички пациенти, особено при тези с многократни атаки от остър холецистит и жлъчни колики, при наличие на изразена калкулоза и висок риск от развитие на усложнения. Само при пациенти с очакван кратък остатъчен живот или при съпътстващи тежки системни болести, предразполагащи към значителен анестезиологичен риск, не трябва да се извършва холецистектомия. Процедурата може да се извърши с помощта на лапароскопска техника и минимално инвазивна технология, но в някои случаи може да се наложи отворена операция (крие по-висок риск от усложнения, възстановяването е по-продължително). Процедурата се извършва след внимателно планиране, при добро общо състояние на пациентите и липса на противопоказания
- лекарствена терапия: при повечето пациенти лекарствената терапия се прилага допълнително към оперативното лечение и включва приложение на лекарства от различни фармакологични групи за профилактика, симптоматично облекчение и подпомагане на възстановяването. Най-често се назначават антибиотици (за профилактика на вторична бактериална инфекция), аналгетици (за овладяване на болковия синдром), противовъзпалителни средства, ензими, антиоксиданти, витаминни добавки, парентерални вливания за корекция на електролитните нарушения и други. При пациентите, противопоказани за извършване на холецистектомия, лекарствената терапия е основен метод на лечение, като се прилагат главно симптоматични агенти за облекчаване на страданията
- общи мерки и препоръки: допълнително към гореизброените методи и средства за лечение се препоръчва осигуряване на почивка и покой на легло, мерки срещу дехидратацията, промени в храненето (назначава се диета по преценка на лекуващия лекар), мерки за оптимално възстановяване в следоперативния период (раздвижване, постепенно захранване, постепенно завръщане към обичайните дейности) и други в зависимост от конкретния случай
Прогнозата при хроничен холецистит се определя строго индивидуално, но обикновено при липса на развили се усложнения и планово отстраняване на жлъчния мехур с необходимите грижи за пациента в следоперативния период прогнозата е напълно благоприятна.
Заглавно изображение: freepik.com
Продукти свързани със ЗАБОЛЯВАНЕТО
НО - ШПА КОМФОРТ таблетки 40 мг * 24
Библиография
https://www.healthline.com/health/chronic-cholecystitis
https://www.msdmanuals.com/professional/hepatic-and-biliary-disorders/gallbladder-and-bile-duct-disorders/chronic-cholecystitis
https://medlineplus.gov/ency/article/000217.htm
https://www.mayoclinic.org/diseases-conditions/cholecystitis/symptoms-causes/syc-20364867
https://www.medicalnewstoday.com/articles/172067
https://en.wikipedia.org/wiki/Cholecystitis
Коментари към Хроничен холецистит МКБ K81.1