Смесена хиперлипидемия МКБ E78.2
Смесена хиперлипидемия включва заболявания, към които принадлежат обширна или плаваща беталипопротеинемия, хиперлипопротеинемия на Fredrickson тип 2 B или 3, хипербеталипопротеинемия с пребеталипопротеинемия, хиперхолестеролемия с ендогенна хиперглицеридемия, хиперлипидемия група C, туберо-еруптивен ксантом.
По своята същност тези заболявания се характеризират с абнормено високи нива на беталипопротеини и се срещат сравнително рядко.
Хиперлипопротеинемия тип V, известна също като смесена хиперлипопротеинемия фамилна или смесена хиперлипидемия, е много подобна на тип I, но с високи нива VLDL в допълнение към хиломикроните.
В медицината смесена хиперлипидемия, известна също като „хиперлипопротеинемия с множество типове“, е често срещана форма на хиперхолестеролемия (повишени нива на холестерол), характеризираща се с повишени концентрации на липопротеини с ниска плътност (LDL) и триглицериди, често придружени от намалени нива на липопротеини с висока плътност (HDL). Повишените нива на триглицеридите (над 5 милимола/литър) обикновено се дължат на увеличаване на липопротеините с много ниска плътност (VLDL), клас липопротеини, склонни да причиняват атеросклероза.
Епидемиология
Около 102 милиона възрастни в Съединените щати имат общи нива на холестерол над 200 милиграма/децилитър и се считат за гранично висок риск от сърдечно-съдови събития. Допълнителни 36 милиона възрастни имат общи нива на холестерол над 240 милиграма/децилитър, което ги излага на висок риск от сърдечно-съдови събития.
Допълнителни рискови фактори за сърдечно-съдови събития включват захарен диабет, тютюнопушене, артериална хипертония, нисък HDL холестерол (под 40 милиграма/децилитър), фамилна анамнеза за преждевременна атеросклероза.
Хиперлипопротеинемия тип III засяга 1-5 000 до 1 на 10 000 души в общата популация. Без лечение засегнатите лица са 5-10 пъти по-склонни да развият сърдечно-съдови заболявания.
Етиология
Смесената хиперлипидемия обикновено се дължи на комбинация от екологични и генетични фактори. Факторите на околната среда включват тегло, диета и стрес. Самотата също е рисков фактор.
Медицински състояния
Редица други състояния също могат да повишат нивата на холестерола, включително захарен диабет тип 2, затлъстяване, употребана алкохол, моноклонална гамопатия, диализна терапия, нефротичен синдром, хипотиреоидизъм, синдром на Кушинг и анорексия нервоза.
Генетика
Хиполипопротеинемия тип III е генетично състояние, причинено от промени в гена APOE. Генът APOE предоставя инструкции за производството на протеин, наречен аполипопротеин Е. Този протеин се комбинира с мазнини (липиди) в тялото, за да образува молекули, наречени липопротеини. Липопротеините са отговорни за опаковането на холестерола и други мазнини, пренасянето им през кръвта и спомага за изчистването им от кръвта.
Съществуват различни версии (алели) на гена APOE. Основните версии се наричат e2, e3 и e4. Всеки човек има две копия на гена APOE в някаква комбинация от тези различни версии. Най-често срещаната версия е e3, която се среща при повече от половината от общото население. Доказано е, че версията APOE e2 увеличава риска от хиперлипопротеинемия тип III. APO e2 изчиства диетичните мазнини от тялото с по-ниска скорост от apo e3. Също така трябва да се отбележи, че генът APOE е свързан с болестта на Алцхаймер. Лицата с две копия на вариант APO e2 имат нисък риск от развитие на болестта.
Хиперлипопротеинемия тип III най-често се наследява по автозомно-рецесивен модел. Повечето генетични заболявания се определят от състоянието на двете копия на ген, едното получено от бащата и едно от майката. Рецесивните генетични нарушения възникват, когато индивидът наследява две копия на анормален ген за една и съща черта, по едно от всеки родител. Ако индивидът наследи един нормален ген и един ген за болестта, човекът ще бъде носител на болестта, но обикновено няма симптоми. Рискът двама родители, които са носители, да предадат променения ген и да имат засегнато дете, е 25% при всяка бременност. Рискът да има дете, което е носител като родителите, е 50% при всяка бременност. Шансът детето да получи нормални гени и от двамата родители е 25%. Рискът е еднакъв за мъжете и жените.
Родителите, които са близки кръвни роднини имат по-голям шанс от несвързаните родители да носят един и същ анормален ген, което увеличава риска да имат деца с рецесивно генетично заболяване.
Около 10% от хиперлипопротеинемия тип III се причинява от версии на гена APOE, които се наследяват по автозомно доминиращ модел. Доминиращи генетични нарушения се появяват, когато е необходимо само едно копие на анормален ген, за да причини определено заболяване. Анормалният ген може да бъде наследен от всеки родител. Рискът от предаване на анормалния ген от засегнат родител на потомство е 50% за всяка бременност. Рискът е еднакъв за мъжете и жените.
При някои индивиди разстройството се дължи на спонтанна (de novo) генетична мутация, която се появява в яйцеклетката или сперматозоидите. В такива ситуации разстройството не се наследява от родителите.
Хората с доминиращи форми на хиперлипопротеинемия тип III могат да получат симптоми от раждането. Допълнителни генетични, екологични и хормонални фактори могат да определят тежестта на разстройството.
Диета
Диетата има ефект върху холестерола в кръвта, но размерът на този ефект варира при отделните индивиди. Освен това, когато приемът на холестерол в храната спадне, производството (главно от черния дроб) обикновено се увеличава, така че промените в холестерола в кръвта могат да бъдат умерени или дори повишени. Този компенсаторен отговор може да обясни хиперхолестеролемия при нервна анорексия.
Патофизиология
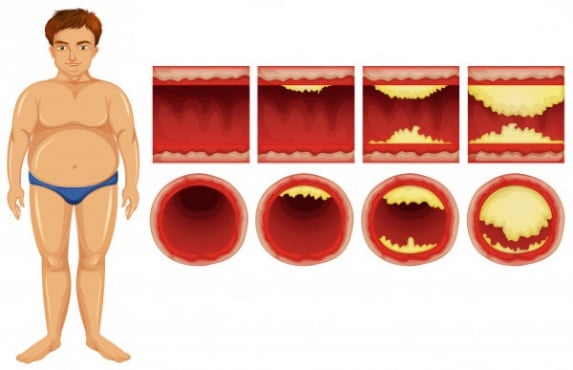
Хиперлипопротеинемиите причиняват повишаване на плазмените нива на холестерол и триглицериди. Диетичните мазнини под формата на триглицериди се подлагат на хидролиза чрез панкреатична липаза в присъствието на жлъчни соли в чревния лумен, за да образуват моноглицериди и нестерифицирани мастни киселини. Диетичният холестерол също присъства в тази среда и заедно с жлъчните соли образува липиден разтвор, известен като мицела, който се абсорбира активно от чревните клетки (ентероцити) в тънките черва. Веднъж попаднал в ентероцита, липидът трябва да бъде „опакован“ в сферична протеинова структура, за да стане разтворим във вода.
Част от протеиновата структура съдържа 48-аминокиселинен апопротеин, известен като B-48. Този апо В-48 протеин/липиден комплекс е известен като хиломикрон. Хиломикроните се екструдират от базолатералната повърхност на клетката и навлизат в лимфната циркулация. След това през гръдния канал тези хиломикрони навлизат в кръвния поток, където могат да бъдат количествено определени.
Триглицеридът на хиломикроните бързо се хидролизира от липопротеин липаза (LPL), която се намира на повърхността на капилярния ендотел. Това води до по-малки частици с по-високо съдържание на холестерол, известни като остатъци от хиломикрон. Тези остатъци бързо се отстраняват от черния дроб.
Ендогенно произведеният триглицерид се пакетира в черния дроб в протеини, съдържащи 100-аминокиселинен апопротеин, известен като апоВ-100. Този богат на триглицериди липопротеин е известен като липопротеин с много ниска плътност (VLDL). VLDL в присъствието на LPL в капилярните легла се подлага на хидролиза и става по-малък, богат на холестерол, апо В, съдържащ липопротеин с междинна плътност (IDL). Последният се отстранява ефективно от кръвообращението от черния дроб. Приблизително 70% от VLDL се подлага на допълнителна хидролиза до още по-малка, богата на холестерол, съдържаща апоВ частица, известна като липопротеин с ниска плътност (LDL).
Липопротеинът с ниска плътност е основният липопротеин, пренасящ холестерол към периферните кръвоносни съдове, като коронарните артерии. Дейността на LDL рецепторите се регулира от генетични фактори, хормонални фактори, както и от клетъчните потребности от холестерол. 15% от LDL могат да бъдат отстранени от циркулация от различен рецептор, който разпознава само модифициран LDL като окислен LDL. Този рецептор е известен като потискащ рецептор B-1 (SRB-1).
Липопротеинът с висока плътност се произвежда както от черния дроб, така и от червата като дискообразен комплекс от фосфолипиди, нестерифициран холестерол и апопротеин А-1 (апо А-1). Тази по същество недостатъчно напълнена частица е в състояние да извлече холестерол от периферните тъкани в присъствието на протеин, присъстващ в периферната клетка, известен като ATP свързващ казетен протеин A-1 (ABCA-1). Смята се, че ABCA-1 се изразява чрез зареждане на клетки с холестерол. Това разтоварване на холестерол от периферната клетка до незрели HDL частици води до увеличаване на HDL и образуване на зрял HDL.
HDL може директно да върне холестерола в черния дроб чрез SRB-1, което води до обратен транспорт на холестерола (RCT). Въпреки това, HDL може също да прехвърли холестерола в апо В-съдържащ липопротеинов катаболит на VLDL чрез протеин за пренос на холестеролов естер (CETP). Този апо В съдържащ холестерол липопротеин вече може да разтовари съдържанието си на холестерол в черния дроб чрез описания по-рано LDL рецепторен път.
Описаните по-горе процеси водят до много строго контролирано регулиране на липидните нива в организма. Генетичните фактори и хранителните фактори обаче могат да причинят драматични промени в нормалната липидна хомеостаза, което води до патология.
Клинична картина
Въпреки че самата смесена хиперлипидемия е асимптоматична, продължителното повишаване на серумния холестерол може да доведе до атеросклероза (втвърдяване на артериите). За период от десетилетия повишеният серумен холестерол допринася за образуването на атероматозни плаки в артериите. Това може да доведе до прогресивно стесняване на засегнатите артерии. Алтернативно по-малките плаки могат да руптурират и да причинят образуване на съсирек и да възпрепятстват кръвния поток. Внезапното запушване на коронарна артерия може да доведе до инфаркт. Блокирането на артерия, кръвоснабдяваща мозъка, може да причини инсулт. Ако развитието на стенозата или оклузията е постепенно, кръвоснабдяването на тъканите и органите бавно намалява, докато функцията на органа се наруши. В този момент тъканната исхемия (ограничение в кръвоснабдяването) може да се прояви като специфични симптоми. Например временната исхемия на мозъка (често наричана преходна исхемична атака) може да се прояви като временна загуба на зрение, световъртеж и нарушение на равновесието, затруднено говорене, слабост или изтръпване на крайниците, обикновено от едната страна на тялото. Недостатъчното кръвоснабдяване на сърцето може да причини болка в гърдите, а исхемията на окото може да се прояви като преходна загуба на зрението на едното око.
Различните хиперлипопротеинови нарушения водят до различни резултати от физикалния преглед, които са добре описани.
Туберо-ерупитивните ксантоми са дермални папули с възпалителен компонент, докато туберозните ксантоми са по-големи, невъзпалителни лезии, които могат да се простират отвъд дермата до подкожните тъкани.
Макар и да не са патогномонични за някаква специфична хиперлипопротеинемия, туберозните и туберо-ерупитивните ксантоми са най-често свързани с фамилна дисбеталипопротеинемия, тип III. При това разстройство туберо-ерупитивните ксантоми се развиват на лактите. Когато се наблюдава заедно с ксантоми на палмарна гънка (xanthoma striatum palmare), диагнозата фамилна дисбеталипопротеинемия тип III е практически гарантирана.
Туберозните ксантоми (изображението по-долу) са твърди, възлови възпаления, които обикновено се появяват в клъстери по кожата, разположени по протежение на разтегателните повърхности на лактите и коленете. Тези повдигнати лезии могат да бъдат чувствителни на допир, когато се образуват за първи път, но стават безболезнени в своята хронична фаза. Туберозните ксантоми са свързани с хиперлипопротеинемия от тип II, III и IV.
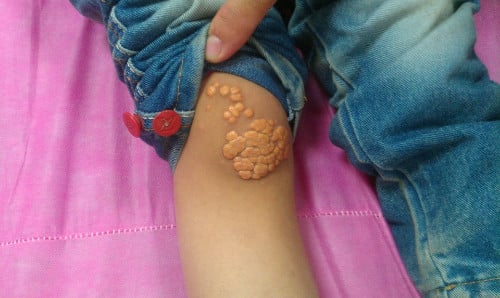
Изображение: Min.neel, CC BY-SA 3.0
Диагноза
Диагнозата на смесена хиперлипидемия може да бъде поставена въз основа на задълбочена клинична оценка, подробна анамнеза за пациента и семейството и идентифициране на характерни находки. Физикалният преглед трябва да включва внимателна проверка на кожата, сухожилията и очите, търсещи ксантома, ксантелазма, роговичен аркус и липемия ретиналис, които директно предполагат липидно разстройство. Оценката на кръвното налягане и сърдечният стрес тест могат да идентифицират признаци на тиха атеросклероза при млади възрастни.
Могат да се извършат определени тестове, които могат да идентифицират повишени кръвни нива на някои липиди (хиперлипидемия), по-специално холестерол и триглицериди, и повишени кръвни нива на липопротеини с много ниска плътност (VLDL), липопротеин, който е повишен при хиперлипопротеинемия тип III. Повишеното съотношение на VLDL към плазмените триглицериди също предполага предположение за хиперлипопротеинемия тип III. Тест, известен като електрофореза, може да се използва за показване на анормални липопротеини. Електрофорезата е лабораторен тест, който измерва нивата на протеини в кръвта или урината чрез използване на електрически ток за разделяне на протеините по молекулен размер.
Генетичното тестване на гена APOE може да потвърди диагнозата на хиперлипопротеинемия тип III. Ако генетичното тестване идентифицира две e2 версии на гена APOE при индивид, който изпитва симптоми (ксантоми, висок холестерол и триглицериди), тогава може да се постави диагноза хиперлипопротеинемия тип III.
Лечение
Хиперлипопротеинемията (хиперлипидемия) е свързана както с наследствени, така и с фактори на околната среда. Съответно при подхода към терапията трябва да се вземат предвид както с проблемите на начина на живот (възпитание), така и с биохимичната дезадаптация (природа).
Промени в начина на живот
Преди разработването на лекарства за намаляване на нивата на липидите, единствената налична терапия е била подобрената диета и упражненията. Има много данни в подкрепа на ползата от диетичната терапия и повишената физическа активност за намаляване на заболеваемостта и смъртността.
По този начин първоначалната стратегия за управление при почти всички пациенти с липидно разстройство е да се позове на терапевтична промяна в начина на живот. Насоките се състоят от коригиране на приема на хранителни вещества, както следва:
- ограничаване на общите калории, за да поддържате желаното тегло
- общата консумация на мазнини трябва да бъде 25% до 30% от общите калории
- наситените мазнини трябва да са по-малко от 7% от общите калории
- полиненаситените мазнини трябва да са 10% или по-малко от общите калории
- мононенаситените мазнини трябва да са 20% или по-малко от общите калории
- въглехидратите трябва да са предимно от сложния сорт и да осигуряват 50% до 60% от общите калории
- протеинът трябва да представлява приблизително 15% от общите калории
В допълнение към диетичната промяна, терапевтичната промяна в начина на живот трябва да включва редовни упражнения.
Медикаменти
Статините са обикновено използваните лекарства, в допълнение към интервенциите за здравословен начин на живот. Статините могат да намалят общия холестерол с около 50% при повечето хора, и са ефективни за намаляване на риска от сърдечно-съдови заболявания както при хора с, така и без вече съществуващи сърдечно-съдови заболявания. При хора без сърдечно-съдови заболявания е доказано, че статините намаляват смъртността от всички причини, фаталната и нефаталната коронарна болест на сърцето и инсултите. По-голяма полза се наблюдава при използването на високоинтензивна терапия със статини. Статините могат да подобрят качеството на живот, когато се използват при хора без съществуващо сърдечно-съдово заболяване (тоест за първична профилактика). Статините намаляват нивата на холестерола при деца с хиперхолестеролемия, но нито едно проучване от 2010 година не показва подобрени резултати, а диетата е основата на терапията в детска възраст.
Други агенти, които могат да се използват, включват фибрати, никотинова киселина и холестирамин. Те обаче се препоръчват само ако статините са противопоказни или при бременни жени.
Хирургично лечение
Обикновено туберозните ксантоми се разрешават в период от месеци след лечението на основната липидна аномалия. Хирургичното отстраняване е запазено за лечение на големи лезии, които са персистиращи след лечение на основния процес на заболяването.
Заглавно изображение: freepik.com
Симптоми и признаци при Смесена хиперлипидемия МКБ E78.2
- Увеличен черен дроб
- Пожълтяване на кожата и очите
- Увеличен далак
- Симптоми, свързани с черния дроб
- Цироза на черния дроб
- Асимптоматично развитие
Продукти свързани със ЗАБОЛЯВАНЕТО
СУЗАСТОР таблетки 10 мг * 30
ОБЕНИЛ таблетки * 50
РОВАСТА таблетки 10 мг * 14
РОЗВЕРА таблетки 10 мг * 30 БЕСТА МЕД
РОМАЗИК ПЛЮС таблетки 10 мг/10 мг * 30
АВАНОР таблетки 20 мг * 30 ТЕВА
ЛИПОМЕЗИН таблетки * 60
ФЛОДИЛ таблетки 10 мг/20 мг * 30
ТОРВАЗИН ПЛЮС 20 мг/10 мг капсули * 30
АВАНОР ПЛЮС таблетки 20 мг/10 мг * 30 ТЕВА
АМЛАТОР таблетки 10 мг / 10 мг * 30
РОССТА таблетки 20 мг * 30 ЧАЙКАФАРМА
Библиография
https://www.dermatologyadvisor.com/home/decision-support-in-medicine/dermatology/hyperlipoproteinemias-type-i-v- hyperlipidemia-dyslipidemia-or-high-cholesterol/
https://en.wikipedia.org/wiki/Xanthoma
https://en.wikipedia.org/wiki/Hyperlipidemia
https://rarediseases.org/rare-diseases/hyperlipoproteinemia-type-iii/
https://en.wikipedia.org/wiki/Hypercholesterolemia



Коментари към Смесена хиперлипидемия МКБ E78.2