Хеморагична диатеза
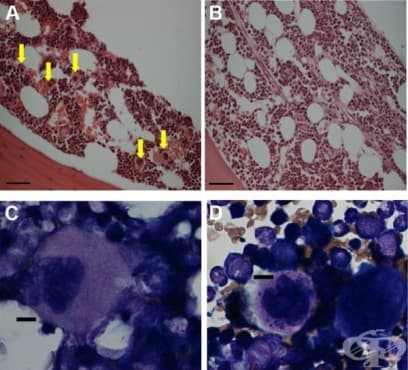
Хеморагичната диатеза е необичайна чувствителност към кървене (кръвоизлив), най-вече поради хипокоагулация, на свой ред причинена от коагулопатия (дефект в системата на коагулация). Различават се няколко вида - вродени или придобити, вариращи от леки до смъртоносни.
Въпреки че има няколко възможни причини за хеморагична диатеза, те обикновено водят до прекомерно кървене и липса на съсирване. Придобитите причини за коагулопатия включват антикоагулация с варфарин, чернодробна недостатъчност, дефицит на витамин К и дисеминирана вътресъдова коагулация. Освен това хемотоксичната отрова от някои видове змии може да причини това състояние.
Левкемията също може да предизвика коагулопатия. Освен това е известно, че кистозна фиброза причинява кръвотечение, особено при недиагностицирани деца, поради малабсорбция на мастноразтворими витамини като витамин К.
Има автоимунни причини за нарушения на коагулацията. Те включват придобити антитела срещу коагулационни фактори, наречени инхибитори на коагулацията. Основният инхибитор е насочен срещу фактор VIII на кръвосъсирването. Хеморагична диатеза може да бъде причинена и от нарушено зарастване на рани, или от изтъняване на кожата, като при синдрома на Кушинг.
Някои хора нямат гени, които обикновено произвеждат коагулационните фактори на протеините, които позволяват нормално съсирване. Различни видове хемофилия и болестта на фон Вилебранд са основните генетични нарушения, свързани с коагулопатията. Примери са синдром на Бернар-Сълие, синдром на Wiskott-Aldrich и тромбастения на Glanzmann.
Клинично хеморагична диатеза се проявява с множествени диапедезни кръвоизливи без ясно установима причина, обилни и продължителни кръвоизливи след нараняване, по време и след операция, след екстракция на зъб и други.
Хеморагичните диатези могат да бъдат класифицирани по следния начин:
- съдови хеморагични диатези
- тромбоцитарни хеморагични диатези
- коагулопатични хеморагични диатези
Съдови хеморагични диатези се наблюдават при вродена слабост на съдовата стена при болест на Rendu - Osler, при синдром на Ehlers - Danlos ензимопатия с липса на ензима лизинхидроксилаза и смутен синтез на съединителнотъканни компоненти - колаген и еластин, поради което има склонност към образуване на микроаневризми и повишена "чупливост" на капилярите и венулите. Към придобитите мезенхимни нарушения в съдовите стени спадат склонността към кървене при липса на витамин С - скорбут, purpura senilis - старческата хеморагична пурпура, имунни, медикаментозни и токсични васкулити.
Тромбоцитарни хеморагични диатези се дължат на намален брой тромбоцити - тромбоцитопения, на качествени промени в тромбоцитите, водещи до нарушаване на функциите им - тромбоцитопатии. Тук се отнасят идиопатичната тромбоцитопения - болест на Werlhof, вторичните медикаментозни и инфекциозно-алергични тромбоцитопении и вродените тромбоцитопатии - хеморагичната тромбастения на Glanzmann. Клинично налице е понижен или нормален брой тромбоцити, но с нарушена функция, множество пурпурни обриви по кожата и лигавиците, удължено време на кървене.
Коагулопатични хеморагични диатези се дължат на вроден или придобит дефект в системата на кръвосъсирване - коагулопатия. Клинично се забелязват различни по вид кожни и лигавични кръвоизливи - от суфузии до вътрешни кръвоизливи, смущение в показателите за кръвосъсирване.
В тази статия ще бъде разгледана по-подробно имунната тромбоцитопенична пурпура.
Имунната тромбоцитопенична пурпура, също известна като идиопатична тромбоцитопенична пурпура и наскоро като имунна тромбоцитопения, е клиничен синдром, при който намаляващият брой на циркулиращите тромбоцити (тромбоцитопения) се проявява като тенденция към кървене, лесно натъртване (пурпура), екстравазация на кръвта от капилярите в кожата и лигавиците (петехии).
При лицата с имунна тромбоцитопенична пурпура, тромбоцитите се покриват с автоантитела към тромбоцитни мембранни антигени, което води до секреция на слезка и фагоцитоза от мононуклеарни макрофаги. Получената по-кратка продължителност на живота на тромбоцитите в кръвообращението, заедно с непълна компенсация чрез увеличено производство на тромбоцити от мегакариоцити от костен мозък води до понижен брой тромбоцити.
При имунна тромбоцитопенична пурпура, анормалното автоантитяло, обикновено имуноглобулин G (IgG) със специфичност за една или повече гликопротеини на тромбоцитната мембрана, се свързва с циркулиращите тромбоцитни мембрани. Тромбоцитите, покрити с автоантитяло, индуцират Fc рецептор-медиирана фагоцитоза от мононуклеарни макрофаги, главно, но не изключително, в слезката. Слезката е ключов орган в патофизиологията на заболяването, не само защото са образувани тромбоцитни автоантитела в бялата пулпа, но и защото мононуклеарните макрофаги в червената пулпа разрушават имуноглобулиновите тромбоцити.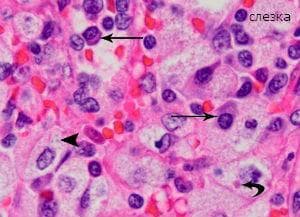
Ако мегакариоцитите от костния мозък не могат да увеличат производството и да поддържат нормален брой циркулиращи тромбоцити, се развиват тромбоцитопения и пурпура. Нарушената тромбопоеза се дължи на неуспех на компенсаторно увеличаване на апоптозата на тромбопоетин и мегакариоцитите.
Основните морфологични лезии на имунна тромбоцитопенична пурпура се откриват в слезката и костния мозък, но те не са диагностични. Вторични промени, свързани с кървене могат да бъдат намерени във всяка тъкан или структура в тялото.
Слезката е с нормален размер. При хистологично изследване се наблюдава конгестия на синусоидите и хиперактивност и уголемяване на фоликулите на слезката, изразяващи се в образуването на видни зародишни центрове. В много случаи разпръснати мегакариоцити се откриват в синусите и синусоидалните стени. Това може да представлява много лека форма на екстрамедуларна хематопоеза, задвижвана от повишени нива на тромбопоетин. Тези находки в слезката не са достатъчно отличителни, за да бъдат считани за диагностични.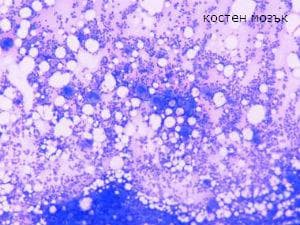
Костният мозък разкрива умерено увеличен брой мегакариоцити. Някои от тях са очевидно незрели, с големи, единични ядра. Тези открития не са специфични за автоимунната тромбоцитопенична пурпура, а просто отразяват ускорена тромбопоеза, намираща се в повечето форми на тромбоцитопения в резултат на повишено разрушаване на тромбоцитите. Значението на изследването на костния мозък е да се изключи тромбоцитопения. Вторичните промени се отнасят до кръвоизливите, които са разпръснати в тялото.
Библиография
Color atlas of pathology, Section Localized circulatory disorders
https://en.wikipedia.org/wiki/Bleeding_diathesis
http://jpck.zju.edu.cn/jcyxjp/files/ge/03/MT/0355.pdf
https://emedicine.medscape.com/article/202158-workup#c8
Коментари към Хеморагична диатеза