Усложнение от хирургични намеси и терапевтични грижи, неуточнено МКБ T88.9

Към рубриката усложнение от хирургични намеси и терапевтични грижи, неуточнено се отнасят вредните въздействия на фототерапия и електроконвулсивна терапия.
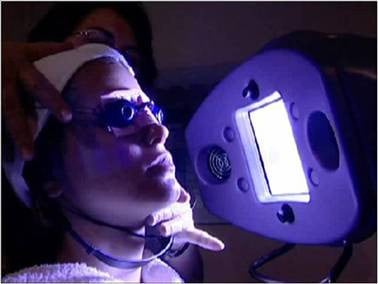
Фототерапия
Светлинната терапия - или фототерапията, класически наричана хелиотерапия - се състои или от:
- излагане на дневна светлина или някаква еквивалентна форма на светлина като лечение на сезонно афективно разстройство
- излагане на кожата на определени дължини на вълната на светлината използване на полихроматична поляризирана светлина за лечение на кожно състояние
Използва се като лечение на сезонни афективни разстройства през зимата и при нарушения на циркадния ритъм, като разстройство със забавена фаза на съня. Съществуват предварителни доказателства в подкрепа на употребата й за лечение на несезонни психиатрични разстройства, по-специално тежка депресия и депресия при биполярно разстройство.
Като лечение на кожни нарушения, вторият вид светлинна терапия има за цел да коригира псориазис, акне вулгарис, екзема и неонатална жълтеница.
Техники
Фотодинамичната терапия е форма на фототерапия, използваща нетоксични светлочувствителни съединения, които са изложени селективно на светлина, след което те стават токсични за целевите злокачествени и други увредени клетки.
При светлинните кутии яркостта и цветната температура на светлината са доста подобни на дневната светлина. Производството на хормона мелатонин, регулатор на съня, се инхибира от светлината и се разрешава от тъмнината, регистрирано от фоточувствителни ганглиозни клетки в ретината. До известна степен обратното е вярно за серотонина, който е свързан с разстройства на настроението. Следователно, за целите на манипулирането на нивата на мелатонин или времето, светлинните кутии, осигуряващи много специфични видове изкуствено осветяване на ретината на окото, са ефективни.
Изображение: Skin58 / CC BY-SA
Светлинната терапия използва или светлинна кутия, която излъчва до 10 000 лукса светлина на определено разстояние, много по-ярка от обичайната лампа, или по-ниска интензивност на специфични дължини на вълната на светлината от синьо (460 нанометра) до зелено (525 нанометра) области от видимия спектър. Проучване от 1995 година показва, че терапията със зелена светлина при дози от 350 лукса предизвиква потискане на мелатонин и фазови измествания, еквивалентни на терапия с бяла светлина от 10 000 лукса, но друго проучване, публикувано през май 2010 година, предполага, че синята светлина често използвана за лечение на сезонно афективно разстройство може би трябва да бъде заменено със зелено или бяло осветление, поради възможно участие на конусите в потискането на мелатонин.
Рискове и усложнения
Ултравиолетовата светлина причинява прогресивно увреждане на човешката кожа и еритема дори от малки дози. Това се медиира от генетични увреждания, увреждане на колагена, както и унищожаване на витамин А и витамин С в кожата и генериране на свободни радикали. Известно е също, че ултравиолетовата светлина е фактор за образуването на катаракта. Излагането на ултравиолетово лъчение е тясно свързано с честотата на рак на кожата.
Оптичното лъчение от всякакъв вид с достатъчно интензивност може да причини увреждане на очите и кожата, включително фотоконюнктивит и фотокератит. Изследователите поставят под въпрос дали ограничаването на експозицията на синя светлина може да намали риска от свързана с възрастта дегенерация на макулата. Съобщава се, че терапията с ярка светлина може да активира производството на репродуктивни хормони, като тестостерон, лутеинизиращ хормон, фоликулостимулиращ хормон и естрадиол.
Съвременните лампи за фототерапия, използвани при лечението на сезонни афективни разстройства и нарушения на съня, или филтрират, или не излъчват ултравиолетова светлина и се считат за безопасни и ефективни по предназначение, стига фотосенсибилизиращите лекарства да не се приемат едновременно и в отсъствие на някакви съществуващи очни състояния. Светлинната терапия е лечение, променящо настроението и точно както при медикаментозното лечение, има възможност да се задейства маниакално състояние от депресивно състояние, причинявайки безпокойство и други странични ефекти. Въпреки че тези нежелани реакции обикновено се контролират, препоръчително е пациентите да предприемат светлинна терапия под наблюдението на опитен клиницист, вместо да се опитват да се самолекуват.
Противопоказанията за светлинна терапия за сезонно афективно разстройство включват състояния, които могат да направят очите по-уязвими към фототоксичност, склонност към мания, фоточувствителни кожни състояния или използване на фотосенсибилизираща билка (като жълт кантарион) или лекарства. Пациентите с порфирия трябва да избягват повечето форми на светлинна терапия. Пациентите на определени лекарства като метотрексат или хлорохин трябва да бъдат внимателни при светлинна терапия, тъй като има вероятност тези лекарства да причинят порфирия.
Страничните ефекти на светлинната терапия за нарушения на фазата на съня включват нервност, главоболие, дразнене на очите и гадене. Някои недепресивни физически оплаквания, като лошо зрение и кожен обрив или дразнене, могат да се подобрят със светлинна терапия.
Електроконвулсивна терапия
Електроконвулсивната терапия, известна преди като електрошокова терапия, е психиатрично лечение, при което генерализиран мозъчен припадък (без мускулни гърчове) се предизвикват електрически при пациенти, за да се осигури облекчение от психични разстройства. Процедурата се извършва под интравенозна седация или обща анестезия. Въпреки че се използва предимно за лечение на пациенти с тежка депресия, пациентите с шизофрения, шизоафективно разстройство, кататония, невролептичен злокачествен синдром и биполярно разстройство също могат да бъдат от полза. Практиката обаче има свързана с нея клеймо поради дезинформация относно процедурната методология.
Електроконвулсивната терапия, числяща се към усложнение от хирургични намеси и терапевтични грижи, неуточнено, е показана при пациенти с резистентна към лечение депресия или тежка депресия, която нарушава ежедневните дейности. Дефиницията за резистентна на лечение депресия е депресия, която не реагира на множество антидепресанти изпитвания на лекарства. Има и предложения за електроконвулсивна терапия като лечение за самоубийство, тежка психоза, отказ от храна, вторичен след депресия, и кататония. Пациентите с биполярна депресия и мания могат също да получат лечение с електроконвулсивна терапия. Последната може да има по-безопасен профил от антидепресантите или антипсихотиците при изтощени, възрастни, бременни и кърмещи пациенти.
Техника
Електрическият стимул трябва да е достатъчен, за да предизвика припадък. Съвременните устройства използват или кратък импулс с квадратна вълна (приблизително 1 милисекунда) или ултра-кратък импулс с квадратна вълна (по-малко от 0,5 милисекунда). Данните показват, че кратковременната импулсна електроконвулсивна терапия изисква по-малко лечения, но че ултра-кратката импулсна терапия е свързана с по-малко когнитивни неблагоприятни ефекти. Дозата се измерва в миликуломи доставен заряд.
Медицинският екип, изпълняващ процедурата, обикновено се състои от психиатър, анестезиолог, медицинска сестра или квалифициран асистент и една или повече медицински сестри за възстановяване. Поставянето на електроди, както и дозата и продължителността на стимулацията се определят за всеки пациент.
При едностранна електроконвулсивна терапия и двата електрода се поставят от една и съща страна на главата на пациента. Едностранната терапия може да се използва първо, за да се сведат до минимум страничните ефекти като загуба на памет.
При двустранна електроконвулсивна терапия двата електрода са поставени от противоположните страни на главата. Обикновено се използва битемпорално разположение, при което електродите се поставят върху слепоочията. Използва се необичайно бифронтално поставяне. Това включва позициониране на електродите върху челото на пациента, приблизително над всяко око.
Счита се, че едностранната електроконвулсивна терапия предизвиква по-малко когнитивни ефекти от двустранното лечение, но е по-малко ефективна, освен ако не се прилага при по-високи дози.
Усложнения
Основните усложнения на електроконвулсивната терапия са объркване и когнитивни неблагоприятни ефекти.
Когнитивните неблагоприятни ефекти са основните ограничения за използването на тази терапия. Най-тежките ефекти се наблюдават постистично, с кратък период на дезориентация и нарушения на вниманието, практиката и паметта. Ефектите се обръщат с течение на времето и се считат за леки при повечето пациенти, които ги изпитват. Отделните пациенти се различават значително в степента и тежестта на когнитивните неблагоприятни ефекти, получени след електроконвулсивна терапия. Повечето данни подкрепят заключението, че двустранната (по-специално битемпорална) електроконвулсивна терапия е свързана с по-голяма честота и тежест на когнитивните неблагоприятни ефекти от недоминиращата едностранна.
Антероградна и ретроградна амнезия може да е резултат от електроконвулсивна терапия. След процедурата, антероградната амнезия бързо отшумява. При ретроградна амнезия дефицитите са най-големи за събития, най-близки до момента на лечението. Постикталният делириум, илюстриран с дезориентация и объркване, може да възникне при по-малка част от пациентите. Тази форма на делириум може да бъде свързана отчасти с процедурата или да е вторична за повтарящите се епизоди на обща анестезия. Употребата на дексмедетомидин или други агенти за смекчаване на неблагоприятните ефекти на електроконвулсивна терапия може да бъде ефективна, но може също да удължи периода на възстановяване на анестезията.
Продължителните гърчове и епилептичният статус могат да бъдат по-вероятни, когато пациентите получават лекарства, които понижават прага на гърчовете. Главоболието е често срещано явление. Може да се лекува с лекарства като аспирин, ацетаминофен, нестероидни противовъзпалителни лекарства, суматриптан, и рядко с по-мощни аналгетици като кодеин. Може да се появи мускулна болезненост и гадене.
Физиологично, по време на тонизиращата фаза на пристъпа, настъпва 15 до 20-секундно парасимпатиково освобождаване, което може да доведе до брадиаритмии, включително преждевременни предсърдни и камерни контракции, атриовентрикуларен блок и асистолия. Пациентите със субконвулсивни припадъци са изложени на по-висок риск от асистолия. Парадоксално, но пациентите със сърдечен блок или основни аритмии са по-малко склонни да развият асистолия. Клоничната фаза на пристъпа корелира с катехоламинов прилив, който причинява тахикардия и хипертония, която продължава във времето с продължителност на пристъпите. Хипертонията и тахикардията отшумяват в рамките на 10 до 20 минути след пристъпа, въпреки че някои пациенти проявяват персистираща хипертония, която изисква медицинска намеса.
Изображения: CCO Public domain
Библиография
https://www.verywellhealth.com/phototherapy-overview-4177939
https://en.wikipedia.org/wiki/Light_therapy
https://www.ncbi.nlm.nih.gov/books/NBK538266/
https://emedicine.medscape.com/article/1525957-overview#a4
https://en.wikipedia.org/wiki/Electroconvulsive_therapy#Technique
Коментари към Усложнение от хирургични намеси и терапевтични грижи, неуточнено МКБ T88.9