Актиничен ретикулоид МКБ L57.1
› Диагноза
› Лечение
› Прогноза
Какво представлява?
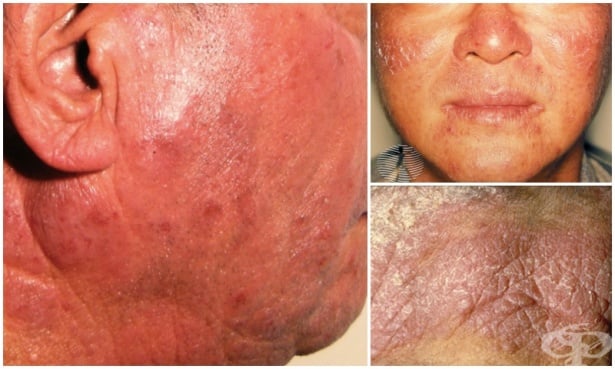
Актиничният ретикулоид е рядка хронична фотодерматоза, която се причинява от ултравиолетови лъчи и по-рядко от видимата светлина, засяга предимно мъже над 50-годишна възраст и протича тежко с папулозен обрив по откритите и покрити с леки дрехи части на тялото. Характеризира се със силно сърбяща, зачервена, възпалена и удебелена суха кожа, основно в области, които са били изложени на слънчева или изкуствена светлина.
Състоянието е известно също като хроничен актиничен дерматит, хроничен фотосензитивен (фоточувствителен) дерматит и актиничен ретикулоид (това име идва от хистологичните находки на кожни биопсии, които приличат на ретикулоза или кожен Т-клетъчен лимфом).
Епидемиология
Актиноретикулоидът е рядка дерматоза и засяга предимно мъже на средна или по-напреднала възраст (над 50-годишна възраст), които прекарват дълго време на открито.
При много пациенти със заболяването често има анамнеза за други видове дерматити, включително атопичен дерматит, алергичен контактен дерматит (особено към растения като хризантема) и фотоконтактен дерматит в продължение на много години преди да се развие фоточувствителността.
Етиология
Етиологията на актиничния ретикулоид не е напълно изяснена. Известни са два основни момента - наличие на алергичен терен и ролята на слънчевата светлина. Алергичният терен се представя от дерматит, причинен от синтетични или натурални фотосенсибилизатори. Актиноретикулоидът може да се възпроизведе върху всяка кожна област, без присъствие на екзогенен фотосенсибилизатор, под влияние на UVB, UVA и по-рядко UVB, UVA и късия спектър на видимата светлина.
Фактът, че болестните промени се възпроизвеждат само с облъчване без екзогенен алерген, дава основания да се допусне участието на ендогенен фотоалерген. Предшестваща контактна фотосенсибилизация и персистирала продължително време светлинна полиморфна дерматоза и ендогенна екзема могат да съдействат за развитието на заболяването.
Клинична картина
Кожните промени при актиничния ретикулоид се развиват по откритите части на тялото - лице, скалп, задната и страничните части на шията, горните части на гърдите, външните части на предмишниците и гърба на дланите.
В началото се появява екзематозен, еритемо-едемен или еритемо-сквамозен обрив с ливиден оттенък. По-рядко се оформят добре очертани и конфлуиращи папули или папули с размер 3-15 мм в диаметър. Възможен е сърбеж.
Обривите постепенно обхващат и закритите части на тялото. По-късно може да се развие еритродермия, представена от инфилтрирана и лихенифицирана кожа.
Промените по лицето са най-силно изразени, но е възможно да се наблюдават и участъци с непроменена кожа.
Кожните промени постепенно придобиват псевдолимфоматозен характер. Воларно и плантарно може да се наблюдава екземна реакция. Космите на веждите и капилициума се начупват, разреждат се или се загубват.
Съществуват някои атипични клинични форми - левкомеланодермична, пурпурична, лихеноидна и онихолитична.
Обривът може да бъде провокиран само от 30 секунди излагане на дневна светлина. Това е състояние, което често е налично през цялата година. Пациентите са изложени на риск дори в облачни дни и през стъклото на прозореца. Някои от тях реагират и на изкуствени източници на светлина, особено на флуоресцентни лампи.
Диагноза
Диагнозата се потвърждава въз основа на данните от анамнезата, обективната находка, хистопатологичната картина и фототестовете върху незасегната от патологичните промени кожа. Фототестовете на здравата незасегната кожа имат решаващо значение за диагнозата на актиничния ретикулоид и създават предпоставки за екзактна диференциална диагноза с другите фотодерматози. UVB лъчите индуцират патологични промени при всички пациенти, UVA лъчите - при голяма част от болните, а видимата светлина - само при някои болни.
Хистопатологичните и имунохистологичните промени наподобяват тези на хроничния алергичен дерматит. В епидермиса се установява спонгиоза, акантоза и понякога хиперплазия. Във високата дерма, предимно периваскуларно, се наблюдава плътен лимфоцитен инфилтрат, в който преобладават CD8+ Т-лимфоцити. Понякога ядрата на инфилтриращите клетки са хиперхромни или с митотични фигури, които флоридни форми хистопатологично могат да симулират кожен лимфом. Наред с това присъстват макрофаги, еозинофили и плазмоцити.
Диференциална диагноза
В диференциално диагностично отношение е важно да се изключи алергичен контактен дерматит, както и други фоточувствителни нарушения. Това се постига с поставяне на епикутанни и фотоепикутанни тестове.
Лечение
Пациентите с хроничен актиничен дерматит трябва да избягват експозицията на ултравиолетовите лъчи, видимата светлина и флуоресцентното осветление. Необходимо е приложение на силно фотопротектиращи препарати. Облеклото и защитните шапки са от съществено значение.
Лечението включва също:
- Емолиенти
- Локални кортикостероиди
- Локално средство с такролимус или пимекролимус
В тежки случаи може да се наложи орално имуносупресивно лечение, което може да включва:
- Системни кортикостероиди
- Азатиоприн
- Циклоспорин
При много от случаите локалните кортикостероиди могат да бъдат полезни. Общото лечение се провежда с кортикостероиди, азатиоприн и в краен случай с циклоспорин А. Понякога системната терапия се прилага в продължение на много месеци. Назначаването на PUVA-терапия при много от случаите може да даде задоволителни терапевтични резултати.
Прогноза
Състоянието може да отзвучи спонтанно, понякога много години след началото на заболяването. За повечето хора това е състояние през целия живот, което изисква значителни промени в начина на живот, за да се избегне слънчевата светлина, както и контактните алергени.
Изображениe: dermnetnz.org / CC BY-NC-ND 3.0 NZ
Библиография
https://dermnetnz.org/topics/chronic-actinic-dermatitis
https://en.wikipedia.org/wiki/Chronic_actinic_dermatitis
https://www.orpha.net/consor/cgi-bin/OC_Exp.php?lng=EN&Expert=330064
https://www.sciencedirect.com/topics/medicine-and-dentistry/actinic-reticuloid
Коментари към Актиничен ретикулоид МКБ L57.1