Карцином in situ на кожата МКБ D04
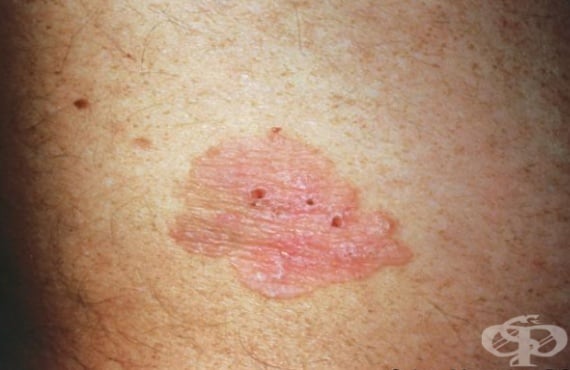
В това МКБ D04 Карцином in situ на кожата се разглеждат неинвазивните ракови форми (карциноми in situ), които засягат външната обвивка на тялото — кожата.
Кожата е най-големият орган на тялото. Тя изпълнява множество и различни функции, сред които:
- покриване на вътрешните органи и предпазването им от нараняване;
- служи като бариера за проникването на различни микроорганизми;
- намалява голямата загуба на вода или други течности;
- подпомага контрола на телесната температура;
- защита на тялото от ултравиолетови (UV) лъчи;
- подпомага образуването на витамин D;
Анатомия
Кожата е изградена от три слоя — епидермис, дерма и подкожие.
Епидермисът е най-горния слой на кожата и предпазва по-дълбоките слоеве на кожата и органите на тялото от околната среда.
Кератиноцитите са основният вид клетки в епидермиса. Тези клетки синтезират важен протеин, наречен кератин, който подпомага кожата в защитата на тялото.
Външната част на епидермиса се състои от плоски кератиноцити, наречени сквамозни клетки, които непрекъснато се подменят.
Най-долната част на епидермиса се нарича базален (основен, герминативен) слой (Stratum basale) и кератиноцитите в този слой се наричат базални клетки. Тези клетки постоянно се делят, за да образуват нови кератиноцити, които да заменят тези, които се намират на повърхността на кожата.
В епидермиса се срещат и клетки, наречени меланоцити. Тези кожни клетки произвеждат кафяв пигмент, наречен меланин, който придава на кожата тъмен цвят. Меланинът предпазва по-дълбоките слоеве на кожата от вредното въздействие на слънцето.
При повечето хора, когато кожата се излага на слънце, меланоцитите произвеждат по-голямо количество пигмент, придавайки на кожата светлокафяв или по-тъмен цвят.
Епидермисът се отделя от по-дълбоките слоеве на кожата чрез базална мембрана. Това е много важна структура, защото при напредването на раковото заболяване, карциномът обикновено разраства през тази бариера и навлиза в по-дълбоките слоеве.
Дермата е средният слой на кожата. Тя е много по-дебела от епидермиса. Дермата съдържа космени фоликули, потни жлези, кръвоносни съдове и нерви, които се задържат на мястото си с помощта на протеин, наречен колаген, който придава на кожата специфичната еластичност и здравина.
Най-дълбокият слой на кожата се нарича подкожие (хиподерма). Хиподермата и най-долната част на дермата образуват мрежа от колаген и мастни клетки. Подкожието помага на тялото да задържи топлината и абсорбира ударите, като по този начин защитава органите на тялото от нараняване.
Подробно описание на анатомичното устройство на кожата ще намерите при:
Ракът на кожата е най-често срещаното новообразувание сред всички ракови заболявания.
Класификация
Съществуват три основни вида рак на кожата:
- базалноклетъчен карцином (ВСС);
- плоскоклетъчен карцином (SCC);
- меланом;
Първите два вида рак се групират заедно като немеланомни форми на кожен рак.
Карциномите, засягащи кератиноцитите, са най-често срещаните видове рак на кожата. Те се наричат кератоцитни карциноми или кератоцитни ракови заболявания, защото, когато тези тумори се наблюдават под микроскоп, техните клетки приличат на ранните форми на кератиноцитите.
Повечето кератоцитни карциноми са базалноклетъчни карциноми или плоскоклетъчни карциноми. Ако не се лекуват рано, те могат да доведат до сериозни последици.
Кератоакантомите са куполообразни тумори, които се развиват на местата от кожата, които са изложени на слънце.
Голяма част от кератоакантомите могат да намаляват като размери или дори да изчезнат от само себе си с течение на времето, без да е било проведено лечение. Някои от тези новообразувания обаче продължават да растат, като при някои дори има опасност да се разпространят и да засегнат други части на тялото.
Една малка част от случаите с рак на външната обвивка на тялото са злокачествени меланоми.
Меланомите се развиват от меланоцити — пигмент-синтезиращите клетки на кожата. Злокачественият меланом е силно агресивен рак, който има тенденция да се разпространи и да засегне други части на тялото.
Меланоцитите могат да образуват и не-ракови образувания, наречени бенки.
Съществуват по-рядко срещани форми на рак на кожата, които се различават от кератоцитните карциноми и от меланомите и се лекуват по различен начин. Към тези тумори се включват:
- Меркел-клетъчен карцином;
- сарком на Капоши;
- кожен лимфом;
- дерматофибросаркома протуберанс (dermatofibrosarcoma protuberans)
Всички заедно, тези редки тумори съставляват по-малко от 1% от всички ракови заболявания на кожата.
Предраковите състояния на кожата могат да прераснат до рак на кожата или могат да бъдат много ранни стадии на кожен рак.
Предракови състояния
Към преканцерозните (предракови) състояния се отнасят:
- актинична кератоза (слънчева кератоза);
- плоскоклетъчен карцином in situ (болест на Боуен);
- базалноклетъчен карцином in situ (означаван и като повърхностен базалноклетъчен карцином);
Названието на тези преканцерозни (предракови) заболявания идва от латинския термин "in situ", който означава "на място", тоест чрез карциномите "на място" се означава неконтролирано размножаване (пролиферация) на клетки, които обаче остават на първоначалното (оригиналното) си място, като не се наблюдава навлизане на ракови клетки в околните тъкани. В някои случаи е възможно тези предракови изменения да се трансформират в инвазивно злокачествено заболяване, което има опасност да метастазира и затова е важно ранното им отстраняване, ако е възможно.
В това МКБ D04 Карцином in situ на кожата се разглеждат подробно предраковите изменения на плоскоклетъчния и базалноклетъчния карцином.
Плоскоклетъчен карцином in situ на кожата
Болест на Боуен (Bowen) или сквамозноклетъчен (плоскоклетъчен, спиноцелуларен) карцином in situ на кожата е неопластично кожно заболяване, като може да бъде считано за ранен етап на сквамозноклетъчния карцином, с потенциал за значително странично разпространение. По-големите лезии (поражения) могат да достигнат няколко сантиметра в диаметър.
Заболяването е описано за първи път от американския дерматолог John T. Bowen през 1912 година и носи неговото име.
Болестта на Боуен е форма на интраепидермален (вътреепидермален) карцином — злокачествен тумор на кератиноцитите, като заболяването в крайна сметка може да прогресира до инвазивен плоскоклетъчен карцином.
Тъй като не се поддържат национални база данни, които да регистрират броя на немеланомните кожни карциноми и поради наблюдаваната разлика в честота при различните региони, определянето на точния процент заболели от тази болест е много трудно.
Епидемиология
Сквамозноклетъчният карцином in situ най-често се развива при хора със светла кожа, на места, изложени на слънце. Измененията рядко се наблюдават при пациенти с по-тъмна пигментация на кожата и ако все пак се случи — обикновено се засягат неоткрити области на кожата.
Спиноцелуларният карцином in situ може да се появи по всяко време при възрастни, но най-често се среща в зряла възраст. Появата на това заболяване е рядка преди 30-годишна възраст, като най-висока е честотата при пациенти на възраст над 60 години.
Болестта на Боуен може да засегне всяка област, въпреки че въвличането на дланите и стъпалата е необичано. Съотношението между мъже и жени, засегнати от болестта на Bowen, е приблизително равно. Заболяването се среща по-често по главата и шията на мъжете и долните крайници и бузите при жените.
Има много противоречия за това дали болестта на Боуен е свързана със злокачествени заболявания на вътрешните органи, като много ранни доклади съобщават за такава асоциация в 15-70% от случаите.
Някои по-късни доклади подкрепят предполагаемата връзка между злокачествените заболявания на вътрешните органи и болестта на Bowen, която е била резултат от поглъщане на арсен, а не от други причини.
В момента болестта Боуен не се смята за паранеопластично състояние.
Етиология
Плоскоклетъчният карцином in situ може да възникне де ново (de novo) или като последствие на предшестваща актинична кератоза. Етиологията най-вероятно е многофакторна:
- продължителна експозиция на ултравиолетова радиация (слънчева светлина);
- експозиция на арсен — обикновено болестта на Боуен настъпва около 10 години след експозиция на арсен.
Основните източници на арсен включват:
- разтвор на Фаулър (Fowler) — медикамент, използван в миналото за лечение на псориазис;
- разтвор на Gay — лекарство, използвано в миналото за лечение на астма;
- замърсена кладенчова вода;
- някои пестициди;
- човешки папилома вирус (HPV) — най-често изолираният подтип от лезиите, наблюдавани при болестта на Боуен, е HPV 16, въпреки че и други подтипове са били намерени, като например 2, 18, 31, 33, 54, 56, 61, 62 и 73;
- имуносупресия (включително СПИН) — имуносупресираните (с потисната имунна система) пациенти със спиноцелуларен карцином in situ е по-вероятно да имат повече и по-агресивни тумори;
- други възможни причини включват: генетични фактори, травми, други химически канцерогени, хронични кожни увреждания, други дерматози, както и рентгенови лъчи.
Клинична картина
За да се постави диагноза, трябва се извърши подробен преглед на кожата при пациентите, при които е налице продължително излагане на слънце. Проучванията показват по-висока честота на кожните немеланомни карциноми при тези пациенти.
В две трети от случаите болестта на Боуен се представя като единична лезия (поражение), като лезиите могат да се развият както при изложена на слънце кожа, така и при такава, която не е засегната от слънчеви лъчи.
Лезиите варират по размер, като могат да бъдат от няколко милиметра до няколко сантиметра в диаметър. Обикновено е налице ясно изразена граница с неправилна форма.
При пациентите най-често се наблюдава асимптоматична (поради което често е налице забавяне на диагностицирането), постепенно разширяваща се, еритематозна (с червен цвят), добре очертана, неповдигната, лющеща се плака или петно с неправилни очертания, които могат да станат хиперкератозни, да оформят коричка, пукнатини или да се разязвят. Тези поражения може да се появят навсякъде по повърхността на кожата, включително и на мукозни (лигавични) повърхности.
Когато се развива върху главичката на пениса, заболяването се означава като еритроплазия на Queyrat и се представя като еритематозна, влажна, кадифеноподобна или гладка плака.
Макар и рядко, лезиите могат да бъдат пигментирани, особено в гениталната област и ноктите. Пораженията в тези места могат да симулират меланом.
Началните кожни промени могат да бъдат слабо изразени и да се припокриват с тези, наблюдавани при много други състояния, като например tinea corporis (тинеа корпорис), нумуларна екзема, себорейна кератоза, болест на Пейджет, повърхностен базалноклетъчен карцином (базалноклетъчен карцином in situ), актинична кератоза и псориазис.
Класическата клинична картина се наблюдава при дерматоза, нечувствителна на лечение с нестероидни медикаменти.
Атипичните сквамозни клетки пролиферират (разрастват бързо) през цялата дебелина на епидермиса. Целият тумор се ограничава до епидермиса и не навлиза в дермата. Клетките при този карцином in situ обикновено са много атипични под микроскоп, като в действителност може да изглеждат по-необичайни от клетките на някои инвазивни плоскоклетъчни карциноми.
Диагноза
За потвърждаване на диагнозата се извършва Shave биопсия или пънчова биопсия. Включването на фоликуларни структури в биопсичния материал е полезно, както и вземането на проби от много места с цел изключване на доказателства за инвазия, което е характерно за кожен плоскоклетъчен карцином. Тези процедури обикновено се извършват в лекарски кабинет, като пациента е под местна упойка. Патологичните анализи се осъществяват от дерматопатолог.
Хистологично, сквамозноклетъчният карцином in situ представлява анаплазия (загуба на структурна диференциация на клетка или на група от клетки), която обхваща цялата дебелина на епидермиса, като е налице загуба на нормалната матурация (узряване) на епидермалните компоненти.
Кератиноцитите са атипични и неправилно подредени, разпиляни.
Въпреки че базалноклетъчният слой остава непокътнат, често се наблюдава разширяване на кератоцитната атипия към подлежащия фоликуларен епител.
В епидермиса се наблюдават вакуолизация (образуване на вакуоли, мехурчета), митози (вид клетъчно делене), отделни кератинизиращи клетки, както и многоядрени клетки.
Често в епидермиса се наблюдават и разпръснати големи и светли кератиноцити, с цитоплазма тип "матово стъкло" — т.нар. пейджетовидни клетки.
В някои от случаите при болестта на Боуен се наблюдава хиперкератоза, паракератоза (непълно вроговяване) и акантоза (хиперплазия и хипертрофия на клетките в един от слоевете на епидермиса).
Горната част на дермата е умерено инфилтрирана с лимфоцити.
Туморните клетки при болестта на Боуен обикновено се оцветяват положително за р53, HPV и цитокератин с голяма молекулна маса (което включва цитокератин 10).
Генетично се наблюдава повишена експресия и мутации в TP53 (tumor protein p53, туморен протеин p53).
Диференциална диагноза
Диференциалната диагноза се прави с:
- актинична кератоза;
- базалноклетъчен карцином
- лихен симплекс хроникус
- болест на Пейджет на гърдата;
- плакатен псориазис;
- плоскоклетъчен карцином;
- тинеа корпорис;
Конкретни насоки и препоръки за лечението на плоскоклетъчния карцином in situ на кожата са издадени през 2014 от Британската асоциация на дерматолозите.
Лечение
Всеки вид лечение има предимства и недостатъци.
Изборът на най-добрият вид терапия включва анализ на различни фактори, като например:
- размер, брой и местоположение на лезиите;
- степента на функционално увреждане;
- възможност за изследване;
- цена на лечението;
Тъй като при повечето лечения има риск от рецидивиране, на всеки 6-12 месеца се препоръчват контролни изследвания. Факторите, които продиктуват по-кратък период на проследяване, включват анамнеза за минали рецидиви, наличие на няколко лезии, лезии на места с висок риск, както и имуносупресивни състояния.
Консервативно лечение
5-флуороурацил е антинеопластично средство за локално приложение, което пречи на ДНК синтезата чрез инхибиране на тимидилат синтетазата и в последствие на клетъчната пролиферация (размножаване). Той се използва за лечение като 5% крем веднъж или два пъти дневно с различна продължителност — от 1 седмица до 3 месеца, в зависимост от състоянието.
5-флуороурацил се прилага също и по други начини:
- под оклузия (след нанасяне на медикамента мястото се покрива, което предотвратява изпаряването, случайното изтриване или отмиване на лекарството);
- с динитрохлорбензен като носител;
- чрез йонофореза;
- чрез предварително третиране с Er:YAG (итрий-алуминиев гранат) лазер;
Главното предимство е лесното самостоятелно прилагане от пациентите.
Основният неблагоприятен ефект е раздразване с образуване на ерозии и улцерации (разязвяване), което може да продължи няколко седмици.
Недостатък на лечението е, че медикаментът може да не успее да проникне достатъчно дълбоко, за да въздейства на по-дълбоко разположени туморни клетки.
Имиквимод 5% крем, имуномодулатор за локално приложение, прилаган 3-7 дни в седмицата, е успешен вариант за лечение при болестта на Боуен. Имиквимод често се използва за лезии, които са:
- по-големи в диаметър;
- разположени по долните крайници;
- срещани при еритроплазия на Queyrat;
Локалното лечение на лезии, разположени около ануса, може да минимизира риска от образуване на белези, лошо зарастване на рани и функционални нарушения. Перфектен режим на приложение все още липсва, като най-прилаганата схема за момента е имиквимод 5% крем веднъж дневно в продължение на 16 седмици.
Фотодинамична терапия
Фотодинамична терапия (PDT) също може да се използва, но има променлив ефект.
PDT е много подходяща при:
- големи поражения;
- множествени увреждания;
- участъци, при които се наблюдава слабо зарастване на уврежданията;
Нежеланите ефекти включват локални фототоксични ефекти — чувство на парене, бодежи и рядко ерозии, язви, хиперпигментация или хипопигментация.
Хирургично лечение
Хирургичното лечение на спиноцелуларния карцином in situ включва:
- обикновена ексцизия (изразяване, отстраняване на част от тъкан) — тази операция е най-разпространеният и предпочитан метод на лечение за по-малки лезии и за такива, които не са в проблемни области, като например лицето и пръстите. За болест на Боуен, развила се в перианалната (около ануса) област, се препоръчва ексцизия с широки резекционни линии.
Въпреки че лезиите обикновено са добре демаркирани (очертани), реалните граници на пораженията могат в действителност да бъдат много по-широки. Поради тази причина ексцизията трябва да бъде направена най-малко на 4 мм навън от видимата граница на лезията; - Mohs микрографска хирургия — метод, който е много подходящ при по-големи поражения, при слабо демаркирани лезии, при рецидивиращи лезии на главата и шията, както и в областите, при които е много важно да се щадят тъканите, като например лезиите на пръстите или лезиите в областта на гениталиите.
При този метод се прилага системно хирургично отстраняване на кожните тумори, като се засягат много малка част от нормалната кожа, което се последва от изследване на замразени проби от почти всички части на тъканните ръбове.
Mohs микрографската хирургия се характеризира с най-висок процент на излекувани лезии от всички методи за лечение, а поради това, че се премахват сравнително тънки слоеве само в региони с доказан тумор, тази процедура се смята тъканно съхраняваща; - кюретаж (отстраняване на тъкан чрез специален инструмент — кюрета), електродисекация, криотерапия и лазерна аблация — това са "слепи" хирургични методи (няма патологично потвърждаване за отстраняване), които вече са утвърдени като процедури за лечение на спиноцелуларен карцином in situ;
Прогноза
Прогнозата за плоскоклетъчния карцином in situ е много по-добра, отколкото при инвазивен плоскоклетъчен карцином, тъй като клетките на новообразуванието не са навлезли в дермата. Повечето изследвания посочват риск за прогресия до инвазивен плоскоклетъчен карцином при 3-5% от случаите.
Според данни от ретроспективни проучвания на множество потенциално злокачествени лезии, около една трета от тези случаи могат да метастазират.
Рискът от инвазивен карцином се очаква да бъде по-висок при случаи на спиноцелуларен карцином in situ, засягащи гениталиите или при еритроплазия на Queyrat — около 10%.
Базалноклетъчен карцином in situ на кожата
Базалноклетъчният карцином (BCC) е най-често срещания рак на кожата при хората със светла кожа, които са подложени на продължително въздействие на слънчеви лъчи, като честотата на случаите продължава да расте с около 10% на годината.
Класификация
За улеснение, базалноклетъчните карциноми могат бъдат подразделени на 3 групи въз основа местоположение и трудност на лечение:
- повърхностен базалноклетъчен карцином — това е единственият тип базалноклетъчен карцином, който може да бъде ефективно лекуван с локални химиотерапевтични средства;
- инфилтративен базалноклетъчен карцином;
- нодуларен (възлест) базалноклетъчен карцином;
Повърхностен базалноклетъчен карцином
Повърхностният базалноклетъчен карцином се смята за in situ формата на базалноклетъчния карцином. Микронодуларните и инфилтративните подтипове се смятат за високорискови и рядко се лекуват по друг начин, освен хирургичен.
Освен хистологичния вид, други добре познати фактори, които могат да повлияяат на прогнозата и резултатите при лечението на BCC, са:
- размера на тумора;
- местоположението на тумора;
- колко добре са изразени границите на тумора;
- изход от предишното лечение;
Епидемиология
Повърхностният базалноклетъчен карцином съставлява 15%-16% от всички видове базалноклетъчни карциноми в Европа. Повърхностният BCC се развива много често по лицето, въпреки че най-голям дял от повърхностните BCC се появяват по торса при по-младите възрастови групи, особено при жените.
Патогенеза
Данните сочат, че този вид тумори могат да възникнат от плурипотентни клетки в базалния слой или фоликулите на кожата. Мутации в PATCHED (Protein patched homolog, PTCH) гена, който е отрицателен регулатор на сигналния път Hedgehog, разположен в хромозома 9, са в основата за растежа на тумора при базалноклетъчния невус синдром (BCNS) — автозомно заболяване, характеризиращо се с развитието на множество (повърхностни) базалноклетъчни карциноми.
Повърхностният тип базалноклетъчни карциноми се характеризира с множество малки гнезда от туморни клетки, включващи клетки от базалните епидермални слоеве с периферно разположени палисадни клетки, като обикновено са прикрепени към долната повърхност на епидермиса върху широка основа.
Клетките имат хиперхромни (по-силно оцветени) ядра и оскъдна цитоплазма. Гнездата на туморните клетки са заобиколени от съединителна тъкан, а междуклетъчните мостчета не са видими при светлинна микроскопия.
Често се наблюдават митотични фигури, като общия вид на лезията е еднороден, а не като при анаплазия (загуба на структурна диференциация на клетките). При по-големите тумори се наблюдава и разязвяване.
Установяването на етиологията и хистопатологията на тези лезии е важно, защото помага да се избегнат трудностите при клиничната диагноза, както и правилното лечение.
Клинична картина
Повърхностният базалноклетъчен карцином се представя като единични, а в по-голяма част от случаите множествени, бавно нарастващи, тънки еритематозни (червени) плаки, които имат леко синкав оттенък. Плаките са слабо засъхнали или лющещи се, като често са ерозирали и покрити с коричка.
При разтягане на засегнатата кожа може да се види лъскав ръб, а наличието на светли или белезникави райони се дължат на спонтанна регресия (обратно развитие).
Повърхностният базалноклетъчен карцином може да бъде трудно разграничим от плоскоклетъчен карцином in situ.
Въпреки че лезиите е по-вероятно да бъдат повърхностни, те могат да бъдат големи (> 10 mm), което затруднява определянето на границите на лезията при ексцизия, което от своя страна затруднява премахването им и повишава риска от рецидивиране.
Повторна поява на ексцизирани повърхностни базалноклетъчни карциноми може да се наблюдава 10-20 години след лечението, като може да обхване над 50% от случаите.
Базалноклетъчният карцином in situ най-често възниква по торса и крайниците. Тъй като лезиите обикновено са асимптоматични и често не се забелязват, пациентите често търсят помощ от лекар, когато измененията вече са няколко сантиметра в диаметър.
Тези поражения могат да бъдат объркани с дерматит, псориазис или тинеа корпорис (tinea corporis).
Понякога, в рамките на повърхностните лезии може да се развие нодуларен базалноклетъчен карцином.
При дългогодишните или по-агресивни лезии разрастването на тумора често е дифузно или под формата на аднексиални (на кожните придатъци) тумори.
Периневрална (около нервите) инвазия се наблюдава при около 1% от случаите, по-често при агресивните туморни форми. Често е налице и възпалителен инфилтрат, в който преобладават (CD4+) Т-клетки. Налице е строма, подредена на снопчета около туморните маси.
Лечение
Съществува голямо разнообразие от възможности за лечение на базалноклеъчния карцином като цяло, включително и повърхностния подтип.
При избор на лечение трябва да се вземат предвид различни фактори като:
- възраст на пациента;
- локализация на лезиите;
- умения на оператора;
- възможност за адекватно проследяване и оценка на вероятностите за рецидивиране;
- оценяване на козметичните промени при пациента и промените в качеството на живота;
При базалноклетъчните карциноми in situ е важно да се определи кога оперативната интервенция е неподходяща въобще или не е подходяща като първи избор на лечение, а трябва да се приложат по-малко инвазивни методи, като например локално лечение.
Хирургично лечение
Хирургичното лечение включва разнообразни методи:
- първична пълна ексцизия (изрязване);
- Mohs микрохирургия;
- деструктивните методи на кюретаж и обгаряне;
- криохирургия;
Лечението, което дава най-добри резултати при първичните базалноклетъчни карциноми ин ситу, както и при други подтипове, е хирургичното, с честота на рецидивиране, като това зависи значително от размера на лезията. За тумори, които са ≤ 2 см честота на 5-годишната преживяемост е около 95%.
Причината за добрия резултат при хирургичното лечение е възможността за хистопатологично изследване на тъканните проби, взети по време на операция, както и възможността да се определи състоянието на резекционните ръбове.
Успешната първична ексцизия намалява честотата на рецидивите при повърхностния ВСС.
Като цяло, нодуларните и повърхностните подвидове, които съставляват по-голямата от лезиите, нямат агресивни характеристики и се характеризират с по-висока честота на пълна ексцизия, а също и с по-ниска честота на рецидивиране.
Mohs микрографска хирургия по принцип не се прилага при повърхностни базалноклетъчни карциноми, освен ако лезията не рецидивираща и разположена във високорискова област.
Това е високоспециализирана хирургична процедура, която се използва за премахване на всички тумори, като се щадят околните тъкани и се извършват реконструктивни интервенции, ако е необходимо.
Тази интервенция се прилага при високорискови или рецидивиращи лезии, а също и при периневрално или периваскуларно (около съдовете) засягане.
Кюртаж (кюретаж) и електрокаутеризация (високочестотен ток, стопяващ тъканта) се използва от дерматолозите за лечение на първични повърхностни базалноклетъчни карциноми, които са по-малки от 1.5 см.
Криохирургията е често срещана форма на лечение в дерматологичната практика, като е най-подходяща за първични, добре дефинирани нискорискови повърхностни лезии, които не са на главата и шията.
Тази техника се използва успешно за лечение на повърхностни базалноклетъчни карциноми с единични цикли замразяване/размразяване, постигащи честота на излекуване от 96%.
Някои от недостатъците на този вид лечение включват:
- периоперативна болка (по време на операция);
- повишената чувствителност;
- появата на мехури и некротични участъци;
- поява на участъци с хипопигментация (намалена пигментация (оцветяване) на кожата);
- белези;
Фотодинамична терапия
Друг начин за лечение, който се използва при този вид тумори, е фотодинамичната терапия. При този метод се използват локални фотосенсибилизиращи агенти — аминолевулинова киселина (ALA) и MAL (денатуриран естер) — които се прилагат локално върху лезията и се оставят за определен период от време, за да се абсорбират, след което тези участъци се третират със специален светлинен източник.
Подробно описание на този вид терапия ще намерите при:
За лечение на базалноклетъчен карцином in situ се прилага и локална терапия, при която обаче е необходимо продължително наблюдение на случаите. Медикаментите, които се прилагат най-често, са 5-флуороурацил и имиквимод.
Консервативно лечение
Имиквимод (imiquimod) е синтетичен препарат, който действа като имуномодулатор, а неговия клиничен ефект се дължи на активиране на цитокините на имунната система и вероятно също и на индуцираната (предизвиканата) апоптоза (програмирана клетъчна смърт) на туморни клетки.
Имиквимод най-често се използва като локално лечение на генитални брадавици, където стимулира производството на цитокини, включително интерферон алфа, чрез активиране на рецептори върху антиген-представящи клетки.
За имиквимод е характерно, че:
- има минимално въздействие върху нормална кожа;
- не води до увеличаване на промените в епидермалните кератиноцити или ДНК, предизвикани от ултравиолетова светлина;
- има минимална системна абсорбция;
Страничните ефекти от употребата на имиквимод са предимно локални реакции около мястото на приложение на медикамента:
- ерозии;
- улцерация (разязвяване);
- индурация (уплътняване, втвърдяване на тъкани);
- сърбеж, парене или болка;
Такива симптоми се наблюдават в 58% до 92% от случаите.
Възможна е и появата на грипоподобни симптоми и главоболие във времето, когато се използва крема, особено при по-възрастни пациенти.
Приложението на 5-флуороурацил може да доведе до отличен козметичен резултат, но в началото може да предизвика значително възпаление, което намалява желанието за лечение на пациентите с този медикамент.
Лазер терапия
Друг метод за лечение на повърхностен базалноклетъчен карцином е лазер, по-конкретно пулсов СО2 лазер.
Потенциалните предимства включват:
- по-добра визуализация поради липсата на кръв;
- съкратено време за възстановяване;
- по-добър козметичен ефект;
Използването на високоенергиен пулсов СО2 лазер позволява третиране на повърхностно разположените тъкани и води до значително по-малко неспецифично термично увреждане на околната тъкан, сравнено с лечението чрез лазер с непрекъсната вълна.
Въпреки че ефикасността на лечението трябва да бъде първостепенна грижа, последствията от козметична гледна точка винаги трябва да се имат предвид при избора на метод на лечение.
Теоретично, повърхностните карциноми на кожата, които са ограничени до папиларната дерма (stratum papillare) или по-нагоре, могат да бъдат напълно премахнати чрез пулсов СО2 лазер, което ще намали и възможността за образуване на белези.
Пулсовите СО2 лазери се използват основно за естетични процедури, тъй като имат ниска честота на образуване на белези (< 1%), когато се използват за тази цел.
В зависимост от мястото, където се развиват, кожните карциноми in situ биват:
- МКБ D04.0 Карцином in situ на кожата на устните
- МКБ D04.1 Карцином in situ на кожата на клепача, включително ръбовете му
- МКБ D04.2 Карцином in situ на кожата на ухото и външния слухов канал
- МКБ D04.3 Карцином in situ на кожата на други и неуточнени части на лицето
- МКБ D04.4 Карцином in situ на кожата на окосмената част на главата и шията
- МКБ D04.5 Карцином in situ на кожата на тялото
- МКБ D04.6 Карцином in situ на кожата на горен крайник, включително раменния пояс
- МКБ D04.7 Карцином in situ на кожата на долен крайник, включително тазобедрената област
- МКБ D04.8 Карцином in situ на кожа с други локализации
- МКБ D04.9 Карцином in situ на кожа, с неуточнена локализация



Коментари към Карцином in situ на кожата МКБ D04