Цезарово сечение (Секцио)
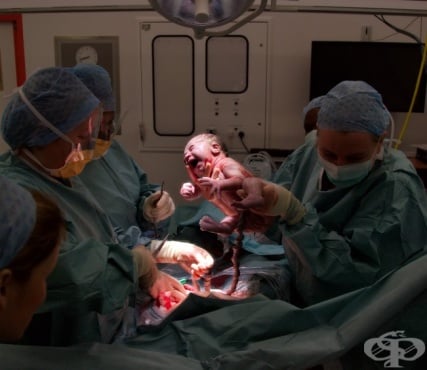
Аве, Цезаре! Или връзката на Юлий Цезар с акушерството
Кога не трябва да да се прави секцио
Цезаровото сечение (ЦС), известно също и като секцио (C-section), представлява хирургична процедура, при която раждането на фетуса (плода) става чрез оперативни разрези по коремната стена (лапаротомия) и стената на матката (хистеротомия).
Тази процедура обикновено се прилага, когато вагиналното раждане ще застраши живота или здравето на бременната или бебето.
В някои случаи секцио се извършва и по желание (на бременната), без да са налице медицински показания за това.
Световната здравна организация (СЗО) препоръчва цезарово сечение да се прави само въз основа на обоснована медицинска причина.
Гайдлайните (guidelines) по акушерство и гинекология не препоръчват цезарово сечение да се прилага преди 39-та гестационна седмица (седмица на бременността), без да има медицински показания за това.
В много страни цезаровото сечение се прилага по-често, отколкото е необходимо. Това е и причината правителствата и здравните министерства на съответните държави да популяризират програми за ограничаване използването на ЦС в полза на раждането per vias naturales (през естествените родови пътища).
Според международните здравни институции и СЗО, оптималната честота на цезаровите сечения е между 10% и 15%.
Първото съвременно цезарово сечение е извършено от германския гинеколог Фердинанд Адолф Керер (Ferdinand Adolf Kehrer) през 1881 година.
Типичният метод за извършване на секцио е чрез разрез тип Пфаненстил (Pfannenstiel), носещ името на Херман Йоханес Пфаненстил (Hermann Johannes Pfannenstiel).
Аве, Цезаре! Или връзката на Юлий Цезар с акушерството
 Римският Lex Regia (царския закон) на Нума Помпилий (Numa Pompilius, 715–673 г.пр.н.е.), наречен по-късно Lex Caesarea (имперски закон), гласи, че детето на жена, която е починала при раждане, трябва да бъде премахнато от утробата й.
Римският Lex Regia (царския закон) на Нума Помпилий (Numa Pompilius, 715–673 г.пр.н.е.), наречен по-късно Lex Caesarea (имперски закон), гласи, че детето на жена, която е починала при раждане, трябва да бъде премахнато от утробата й.
Причината за това са норми (табута) в обществото, според които жените не могат да бъдат погребвани бременни.
Римските обичаи изискват бременните да бъдат в десетия месец на бременността, преди да се прибегне към тази процедура, тъй като се е смятало, че те не биха оцелели при нормално раждане след този период.
Предположенията, че римският император Юлий Цезар (Julius Caesar) е бил роден чрез метода, който сега е известен като цезарово сечение, не отговарят на истината.
Въпреки че цезаровото сечение се е извършвало в римско време, не е намерен достоверен източник, който да потвърждава, че бременните са оцелявали след тази процедура.
Едва през 12-ти век Маймонид (Maimonides) — учен и лекар — изразява съмнение относно възможността бременната да оцелее след тази процедура и да забременее отново след това.
Според някои теории терминът "цезарово" произтича от глагола caedere, означаващ "режа", като децата, които са родени по този начин, се означават като caesones.
Според Плиний Стари (Plinius maior) фамилията "Цезар" идва от термина "ab utero caeso", тоест "премахнат (изрязан) от утробата".
Въпреки това, широко прието е мнението, че цезаровото сечение е пряко свързано с император Юлий Цезар.
Това е и причината някои източници да изписват тази процедура с главна буква.
Източник: Nicolas Coustou, Public domain, via Wikimedia Commons
В час по история
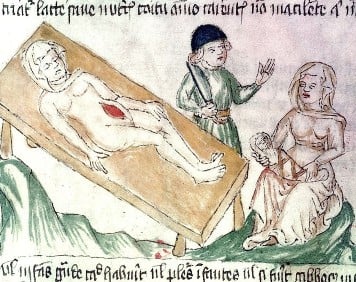 Майката на Биндусара (Bindusara), втори император (Mauryan Samrat) на Индия, роден през 320 г.пр.н.е. и управлявал между 298 и 272 г.пр.н.е, поглъща случайно отрова и умира малко преди да го роди.
Майката на Биндусара (Bindusara), втори император (Mauryan Samrat) на Индия, роден през 320 г.пр.н.е. и управлявал между 298 и 272 г.пр.н.е, поглъща случайно отрова и умира малко преди да го роди.
Чанакя (Chanakya), учител и съветник на Чандрагупта (Chandragupta) — първи император на Индия — смята, че това бебе може да оцелее, въпреки смъртта на майка му.
Той разрязва корема на кралицата и изважда бебето, като по този начин му спасява живота.
Според древните китайски Записки на Великия историк, Luzhong (шесто поколение потомък на Жълтия император) е имал 6 сина, като всичките са родени чрез "разрязване на тялото".
Според ирландския митологичен текст "Ulster Cycle", персонажът Furbaide Ferbend е бил роден чрез послесмъртно цезарово сечение, след като майка му е била убита от неговата леля Medb.
Във Вавилонския Талмуд (Babylonian Talmud) — древен еврейски религиозен текст — се поменава процедура, подобна на цезаровото сечение. Процедурата се нарича yotzei dofen.
Каталунският светец Реймънд Нонатус (Raymond Nonnatus, 1204–1240) получава фамилното си име от латинското "non-natus", което означава "нероден", тъй като е роден посредством цезарово сечение.
Майка му умира при раждането.
Сведения за извършено цезарово сечение има и в Иран.
В книгата "Шахнаме/Shahnameh" (Книгата на царете), написана около 1000 сл. Хр., е описано раждането на Ростам (Rostam) — легендарен национален герой на Иран.
Според "Шахнаме", Simurgh (Симург — митологична птица) напътствал Zal (легендарен персийски крал) как да извърши цезарово сечение, като по този начин спасява живота на жена си Рудаба (Rudaba) и детето си Ростам.
В миналото цезаровото сечение в много голяма част от случаите е водело до фатален край за майката.
Дълго време тази процедура се е смятала за крайна мярка, която се извършва само след смъртта на родилката или когато други методи за израждане на детето не дават резултат.
Първите данни за жена, която е оцеляла след тази процедура, са от 1580 година в Siegershausen. Швейцария. Тогава кастраторът на прасета Jakob Nufer (Якоб Нуфер) извършва операция на жена си след продължително раждане.
На 5 март 2000 година в Мексико, Инес Рамирес (Inés Ramírez) извършва цезарово сечение върху себе и оцелява. Оцелява и детето й Орландо Руиз Рамирес (Orlando Ruiz Ramírez).
Смята се, че това е единствената жена, която е извършила успешно цезарово сечение сама на себе си.
Нивото на смъртност във Великобритания и Ирландия през 1865 година е достигало 85%.
Ключовите стъпки, спомогнали за намаляване на този процент, а като цяло и на общия процент смъртност при секцио, включват:
- Въвеждане на хоризонтален (напречен) разрез на кожата на предната коремна стена, което свежда до минимум кървенето.
Тази техника е въведена от Фердинанд Адолф Керер (Ferdinand Adolf Kehrer) през 1881 година и се смята за първото съвременно извършено цезарово сечение; - Въвеждане на сутура (зашиване) на матката от Max Sänger през 1882 година;
- Модификация, въведена от Херман Йоханес Пфаненстил (Hermann Johannes Pfannenstiel) през 1900 година;
- Екстраперитонеално цезарово сечение и след това преминаване към нисък напречен разрез — методика, въведена от Крьониг (Krönig) през 1912 година;
- Спазване на принципите на асептиката;
- Напредък в развитието на анестезиологията;
- Откриването на антибиотиците;
- Въвеждането на кръвопреливането;
Изображение: Wellcome Library, London, CC BY 4.0, via Wikimedia Commons
Или Цезар, или нищо
 Цезарово сечение се препоръчва, когато вагиналното раждане може да представлява риск за майката или бебето.
Цезарово сечение се препоръчва, когато вагиналното раждане може да представлява риск за майката или бебето.
ЦС се извършва също и поради лични и социални причини.
Препоръчва се обаче, когато е възможно, вагинално раждане, тъй като различни данни показват по-голям процент на усложнения при деца, родени чрез цезарово сечение през 38 гестационна седмица (седмица на бременността) или по-рано.
Поради тази причина планираното цезарово сечение (известно също и като елективно цезарово сечение) не трябва да се планира преди 39-та гестационна седмица, освен ако не са налице медицински показания за това.
Показанията за извършване на цезарово сечение са различни, но не всички от изброените по-долу са задължителни индикации за извършване на процедурата.
В голяма част от случаите акушер-гинекологът трябва да прецени дали е необходимо секцио. Това решение може да бъде много сложно, като трябва да се вземат под внимание много фактори, сред които:
Усложнения, свързани с раждането, и фактори, увеличаващи риска при нормално раждане
- абнормно предлежание на плода (седалищно или напречно).
- Предлежанието показва коя част на плода е разположена най-ниско в родилния канал.
- продължително раждане или затруднено раждане (дистокия);
- фетален (на плода) дистрес;
- пролапс на пъпната връв;
- руптура (разкъсване) на матката или повишен риск от руптура;
- повишено кръвно налягане (хипертония) при майката или бебето след руптура на околоплодната мембрана ("изтичане на водите");
- повишена сърдечна честота (тахикардия) при майката или бебето след руптура на амниотичната (околоплодната) мембрана;
- плацентарни нарушения (предлежаща плацента [placenta praevia]; преждевременно отлепване на плацентата [abruptio placentae]; плацента акрета [placenta accreta]);
- неуспешна индукция на раждането;
- неуспешно инструментално раждане (с форцепс или вакуум-екстрактор);
- бебе с тегло > 4000 грама (макрозомия);
- аномалии на пъпната връв (ваза превия [vasa praevia];ципесто прикрепяне [insertio velamentosa]; плацента с няколко лоба (части) [placenta multilobata]);
Основните индикации (в около 85% от случаите) за цезарово сечение са седалищно предлежание, дистокия, фетален дистрес и секцио, извършено в миналото.
Други усложнения на бременността, предишни заболявания и съпътстващи състояния, при които може да се обмисля цезарово сечение, включват
- прееклампсия;
- проблемно предишно раждане;
- бременна с HIV инфекция и високо вирусно натоварване;
- полово предавани болести, като например появата на генитален херпес непосредствено преди раждането (може да предизвика инфекция у новороденото, ако то бъде родено вагинално);
- цезарово сечение в миналото, при което се е използвал класически (надлъжен) разрез;
- руптура на матката в миналото;
- двурога матка;
- предишни проблеми с лечението на перинеума (при предишни раждания или при болест на Крон [Crohn]);
Широко известно е, че честотата на ражданията с цезарово сечение в много страни е по-висока, отколкото е необходимо, поради което лекарите биват насърчавани да редуцират този процент.
Изображение: www.freepik.com
Кога не трябва да се прави секцио
 Ако плодът е жив и жизнеспособен, то тогава може да се извърши цезарово сечение.
Ако плодът е жив и жизнеспособен, то тогава може да се извърши цезарово сечение.
В някои случаи обаче състоянието на бременната е влошено до такава степен (например ако е със сериозно белодробно заболяване), че цезаровото сечение може да застраши оцеляването й.
Секцио не се препоръчва и ако плодът е с установени хромозомни аномалии (тризомия 13 или 18) или диагностицирана вродена аномалия, която може да доведе до смърт (аненцефалия).
Изображение: https://yourwomensclinic.com/birth
Цезарово сечение по желание на бременната
Съществуват противоречия по отношение извършването на цезарово сечение по желание на бременната (ЦСЖБ).
През 2013 година Американският колеж по акушерство и гинекология и Националните институти по здравеопазване издават следните препоръки за секцио по желание:
- Препоръчва се вагинално раждане, освен ако не са налице индикации от страна на бременната или плода за цезарово сечение;
- Цезарово сечение по желание не трябва да се извършва преди 39-та гестационна седмица, ако не е направено изследване за определяне на белодробната зрялост на плода (поради потенциален риск от респираторни проблеми за бебето);
- ЦСЖБ не се препоръчва при жени, които искат да имат повече деца, тъй като е налице повишен риск от плацента превия/акрета и хистеректомия с всяко следващо секцио;
- Невъзможността за ефективна аналгезия (обезболяване) не трябва да бъде определящ фактор за секцио по желание;
Видове цезарови сечения
 Класификацията на цезаровите сечения се прави в зависимост от различни фактори, включително:
Класификацията на цезаровите сечения се прави в зависимост от различни фактори, включително:
Според срока, налагащ необходимостта от хирургическа намеса
Условно, цезаровите сечения се разделят на:
- планови
- спешни
Това подразделяне се налага с цел по-добра координация между акушер-гинеколозите, акушерите и анестезиолозите, за да се избере най-подходящият метод за обезболяване (анестезия).
Решението дали да се направи обща или регионална анестезия (спинална или епидурална) е от ключово значение и се определя от различни фактори, включително:
- колко спешна е операцията;
- медицинската и акушерската анамнеза на бременната;
Планово секцио може да се извърши на базата на акушерски или медицински показания, или при немедицински състояния (желание на бременната).
Планираното цезарово сечение трябва да бъде извършено през 39-та гестационна седмица или по-късно.
Изображение:A7N8X, CC BY-SA 4.0, via Wikimedia Commons
Цезарово сечение по желание на бременната
Секцио по желание на бременната е ненужна, от медицинска гледна точка, операция, тъй като няма медицински показания за нейното извършване.
Цезарово сечение, извършено в миналото
Майките, които са претърпели цезарово сечение в миналото, е по-вероятно да родят отново с ЦС, за разлика от тези, които никога не са били подлагани на тази процедура.
Все още съществува дискусия между специалистите дали жените, които са родили със секцио, могат след това да родят през естествените родови пътища.
Според Американския конгрес по акушерство и гинекология (American Congress of Obstetricians and Gynecologists) вагиналното раждане след цезарово сечение е свързано с понижена майчина заболеваемост и намален риск от усложнения при бъдещи бременности.
Многоплодна бременност
При нормално протичаща многоплодна бременност, при която и двата (най-често) плода са с главата надолу, се препоръчва да се опита вагинално раждане между 37 и 38 гестационна седмица.
Вагинално раждане в този случай не влошава прогнозите за двете бебета в сравнение с цезаровото сечение.
Съществуват разногласия кой е най-удачният метод за раждане, ако един от близнаците е с главата надолу (главично предлежание), а вторият — не.
Повечето специалисти обаче препоръчват нормално раждане, освен ако няма индикации за избягване на вагинално раждане.
Когато първият по ред на раждане близнак не е с главата надолу в началото на раждането, препоръчва се цезарово сечение.
Седалищно раждане
Седалищно е това раждане, при което бебето се ражда в седалищно предлежание (най-ниско разположената част в родилния канал е седалището на плода), тоест първо излизат задните части или краката.
Въпреки че вагиналното раждане е възможно при бебетата в седалищно предлежание, определени фактори от страна плода и бременната намаляват степента на безопасност при нормално раждане.
Това е причината голяма част от специалистите да препоръчват цезарово сечение в случаи на седалищно предлежание.
Спешна хистеротомия
Спешната хистеротомия, известна също така и като peri mortem цезарово сечение (цезарово сечение около момента на смъртта), представлява извършено по спешност секцио, когато е налице спиране на сърдечната дейност на бременната.
Тази мярка подпомага реанимацията на жената чрез декомпресия на съдове, притиснати от силно нарасналата по време на бременността матка.
За разлика от другите форми на цезарово сечение, при тази спешна операция състоянието на плода е от второстепенно значение, като процедурата може да бъде извършена дори преди достигане на жизнеспособност на фетуса ако се прецени, че това ще помогне на бременната.
Други фактори, включително оперативни техники
Тук основно значение има видът на разреза (напречен или надлъжен), използван за кожата и матката:
-
При класическото цезарово сечение се прави надлъжен разрез по срединната линия на матката, което предоставя по-голямо пространство за израждане на бебето.
Извършва се рядко, освен при много ранна бременност, тъй като тази процедура е свързана с по-голям риск от усложнения, отколкото при напречен разрез на матката.Препоръчва се всички жени, при които е извършено класическо цезарово сечение, при всяка следваща бременност да раждат чрез планово секцио, тъй като има голяма вероятност вертикалната инцизия (разрез) да руптурира (разкъса) при нормално раждане.
- Най-използваната днес процедура е инцизия на долния сегмент на матката. Този метод включва напречен разрез точно над нивото на пикочния мехур.
При тази техника има по-малка загуба на кръв и по-ниска честота на усложненията (ранни и късни) за майката, което й дава възможност да обмисли вагинално раждане при следваща бременност. - Цезарова хистеректомия, тоест хистеректомия по време на цезарово сечение.
Тази операция се извършва в случай на продължително кървене или когато плацентата не може да бъде отделена от матката.
Преди операцията
Предоперативна подготовка
Препоръчва се преди операция бременната да се въздържа най-малко 2 часа от прием на течности, 6 часа от лека храна и 8 часа от нормално хранене.
В повечето случаи обаче пациентките биват помолени да не приемат храна в продължение на 12 часа преди процедурата.
По-нататъшната предоперативна подготовка включва:
- поставяне на венозен път;
- инфузия (вливане) на течности (например физиологичен разтвор с 5% декстроза);
- поставяне на катетър (следене на диурезата);
- поставяне на външен фетален монитор и монитори за проследяване на кръвното налягане, пулса и сатурацията на пациента;
- предоперативна антибиотична профилактика (намалява риска от ендометрит след планово цезарово сечение с цели 76%);
- анестезиологична и хирургична оценка;
Изображение: www.freepik.com
Лабораторни изследвания
Преди операцията се извършват следните лабораторни изследвания:
- пълна кръвна картина (ПКК);
- определяне на кръвната група;
- скринингови тестове за ХИВ, хепатит В, сифилис;
- изследване на коагулацията (например протромбиново време, аРТТ, фибриноген)
Образна диагностика
Ултразвуково изследване с цел определяне теглото на плода.
Анестезия
При тази процедура могат да се използват обща и регионална анестезия (спинална, епидурална или комбинирана — спинална+епидурална).
В повечето случаи се предпочита регионална анестезия, тъй като позволява на майката да остане будна и да види бебето си веднага след раждането.
Други предимства на регионалната анестезия са липсата на типичните рискове, характерни за общата анестезия, а именно:
- белодробна аспирация на стомашно съдържимо;
- интубация на хранопровода вместо на трахеята;
Регионалната анестезия се прилага при около 95% от ражданията с ЦС, като спиналната и комбинираната анестезия са най-често използваните методи на обезболяване при планирано секцио.
Наличието на определени фактори обаче налага използването на обща анестезия:
- Пациентките със силно, неконтролирано кървене няма да могат да понесат хемодинамичните ефекти на регионалната анестезия;
- Общо обезболяване се препоръчва и при много спешни случаи, например фетален дистрес, когато няма време за регионална анестезия;
Операцията
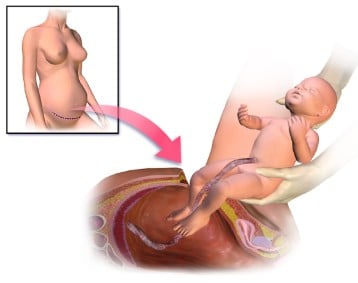 По време на операцията е от основно значение да се избягва нараняване на съседни органи, като потенциалните усложнения включват увреждане на пикочния мехур или червата.
По време на операцията е от основно значение да се избягва нараняване на съседни органи, като потенциалните усложнения включват увреждане на пикочния мехур или червата.
Ако има съмнение за засягане на тези органи, трябва да се направи цялостна ревизия, но чак след като бебето бъде родено и е проведена хемостаза на маточното кървене.
Следят се жизнените показатели на родилката, отделеното количество урина (диуреза) и инфузията на течности.
Средното количество кръв, което се губи при цезарово сечение, е около 1000 мл.
Изображение: Medical gallery of Blausen Medical 2014, CC BY 3.0, via Wikimedia Commons
Лапаротомия
Един от вариантите за навлизане в перитонеалната кухина е използването на надлъжен (вертикален) инфраумбиликален (под пъпа) разрез (инцизия) по срединната линия на коремната стена.
Този разрез е свързан с:
- по-малка загуба на кръв;
- по-лесно ревизиране на горната част на коремната кухина;
- по-лесно разширяване на достъпа нагоре към пъпа;
Ако има съмнения за значителни интраабдоминални (в коремната кухина) сраствания от предишни операции, вертикалната инцизия може да осигури по-лесен достъп и по-добра видимост.
В повечето случаи обаче се предпочита напречен (хоризонтален) разрез в долната част на коремната стена.
Ако се използва напречен разрез, времето, необходимо за достъп до перитонеалната кухина, нараства.
Този вид достъп:
- е по-малко болезнен;
- е свързан с по-малък риск от развитие на инцизионна херния;
- осигурява отлична видимост по време на операцията;
- се предпочита от естетична гледна точка;
Освен това, при хоризонталните разрези е налице:
- по-малък риск от треска;
- по-кратка продължителност на следоперативната болка;
- по-малка нужда от аналгетици (обезболяващи);
- както и по-кратко време за раждане на бебето;
Хистеротомия
След навлизане в перитонеалната кухина се извършва ревизия на долната част на коремната кухина, напипва се матката и се прави напречен (Monroe-Kerr) или вертикален (Kronig или DeLee) разрез по нейната стена.
Изборът за вида на разреза се основава на няколко фактора, включително:
- предлежание на плода;
- гестационна възраст;
- разположение на плацентата;
- наличие на добре развит долен маточен сегмент;
Разрезът трябва да осигури достатъчно място за израждане на плода, без да се рискува увреждане на маточните артерии и вени, които са разположени по маточните кантове (ръбове).
В над 90% от случаите се прави нисък напречен разрез, чрез който значително се намалява рискът (0.5-1%) за руптура (разкъсване) на матката при следващи бременности.
В някои случаи се използва вертикален разрез.
Този вид достъп се използва, ако:
- долният сегмент на матката не е добре развит (тесен е);
- е налице плацента превия;
- плодът е в напречно предлежание;
Вертикална инцизия (разрез) се предпочита и когато се планира хистеректомия или когато налице рак на маточната шийка, което налага хистеректомия.
Вертикалният разрез е свързан с по-голяма загуба на кръв и по-дълго времетраене на операцията, отколкото при напречен срез, но пък има по-малък риск от увреждане съдовете на матката.
Изваждане на плода
Двата основни момента при раждането са:
- времето от разрез до изваждането на плода — колкото по-дълъг е този период, толкова по-голяма опасност има за плода;
- израждане на главата на бебето;
След като бебето се роди, пъпната връв се клампира и се срязва.
След раждането, на майката се поставя окситоцин, за де се увеличат контракциите на матката.
Плацентата обикновено се изражда чрез мануална екстракция.
Възстановяване целостта на матката и коремната стена:
След като бебето се роди, матката се зашива, след което послойно се възстановява и коремната стена.
След операцията
 Първите часове след раждане с цезарово сечение преминават в реанимация, където жизнените показатели се проверяват на всеки 15 минути за първите 1-2 часа, а диурезата се отчита на всеки час.
Първите часове след раждане с цезарово сечение преминават в реанимация, където жизнените показатели се проверяват на всеки 15 минути за първите 1-2 часа, а диурезата се отчита на всеки час.
Заедно с това се палпира (опипва) и фундуса (дъното) на матката.
Трябва да се обърне внимание и на вагиналното кървене.
Ако е необходимо, прилагат се аналгетици (обезболяващи) — интрамускулно, интравенозно или перорално.
Когато пациентката възстанови сетивността си след регионална анестезия, а жизнените показатели са стабилни и е налице минимално вагинално кървене, тогава тя може да бъде настанена в болнична стая.
Жизнените показатели се проверяват на всеки час в продължение на най-малко 4 часа, като особено внимание се обръща на отделеното количество урина (диуреза).
На пациентката трябва да й бъдат влети около 3-4 литра течности интравенозно през първите 24 часа.
Когато жената е в състояние да приема течности през устатата, интравенозните инфузии се прекратяват.
Катетърът може да се извади 12-24 часа след операцията, ако пациентката е подвижна.
Обикновено пълната кръвна картина се изследва на всеки 12-24 часа след операцията или по-рано, ако е имало по-голяма загуба на кръв.
Ако пациентката смята да кърми, това може да стане няколко часа след раждането.
Ако родилката се възстановява добре след операцията, тя може да бъде изписана 3-4 дни след процедурата.
Преди изписването обаче майката трябва да бъде посъветвана да се въздържа от полов акт в продължение на 4-6 седмици след раждането.
Изображение: www.freepik.com
Възможни усложнения

От страна на майката
Майчината смъртност и особено заболеваемостта при секцио е почти 2 пъти по-висока, отколкото при вагинално раждане.
Общият процент на майчина смъртност е 6-22 смъртни случая на 100 000 живородени деца, като 1/3 до 1/2 от смъртните случаи при родилите посредством цезарово сечение са свързани със самата оперативна процедура.
Основните причини за заболеваемост и смъртност са свързани с:
- усложнения от инфекция и тромбоемболична болест;
- анестезиологични усложнения;
- увреждания по време на хирургичната интервенция;
Усложнения по време на операцията
Маточните лацерации (разкъсвания) се наблюдават по-често при напречен срез на матката. Този вид увреждания се възстановяват лесно.
Увреждането на пикочния мехур се среща рядко, като се наблюдава предимно при напречен срез на коремната стена, както и при повторно цезарово сечение.
Пикочният мехур най-често се уврежда при влизане в перитонеалната кухина или когато мехурът е отделен от долната част (сегмент) на матката.
Нараняванията на уретера се наблюдават при около 0.1% от всички раждания чрез цезарово сечение. Най-често възникват при възстановяването на обширни разкъсвания на матката. Уврежданията на уретера обикновено не могат да се установят по време на операцията.
Увреждания на червата се наблюдават при по-малко от 0.1% всички случаи на цезарово сечение.
Основният рисков фактор за нараняване на червата по време на секцио е наличието на сраствания от предходни цезарови сечения или предходна операция на червата.
Атония на матката (липсващ тонус на матката) е друго интраоперативно (по време на операция) усложнение, което може да възникне при пациентка с:
- многоплодна бременност;
- полихидрамнион;
- неуспешен опит за вагинално раждане, при който пациентката е била на окситоцинова стимулация за продължителен период от време;
Усложнения след операцията
Постоперативни (следоперативни) сраствания. Както при всички видове коремни операции, цезаровото сечение също е свързано с риск от това усложнение
При пациенти, претърпели цезарово сечение, значително се увеличава рискът (до 20 пъти) от следродилен ендомиометрит в сравнение с вагиналното раждане.
Честотата на ендомиометрит след секцио може да бъде намалена до около 5% чрез профилактичното използване на антиобитоци.
Основните рискови фактори за ендомиометрит включват:
- причина за секциото — планово или по спешност;
- социално-икономически статус на пациента;
- преждевременно разкъсване (руптура) на околоплодните мембрани;
- продължителност на раждането;
- брой на тазовите изследвания;
- продължителност на проследяването с фетален монитор;
- наличие на хориоамнионит преди започване на цезаровото сечение;
Кръвните култури са положителни при приблизително 10% от пациентите с постоперативен (следоперативен) фебрилитет, поради което трябва да се използват широкоспектърни антибиотици.
Ранева инфекция. Рискът от ранева инфекция след цезарово сечение варира между 2.5%-15%.
Рисковите фактори са подобни на тези при ендомиометрит, като риска е най-малък при тези жени, при които цезаровото сечение е било планирано.
Ако по време на процедурата е налице хориоамниотит, рискът за ранева инфекция надвишава 20%.
Инфекция на пикочните пътища. Втората най-честа причина за фебрилитет след секцио е инфекция на пикочните пътища.
Честотата варира между 2-16%, като поставянето на постоянен катетър за операцията е рисков фактор само по себе си.
Честотата на уринарните инфекции и по-висока при:
- пациенти с диабет;
- при пациенти с други съпътстващи заболявания;
- пациенти, при които се налага продължително използване на катетър;
По-бавно възстановяване нормалната чревна перисталтика. Наблюдава се при някои пациенти.
В тези случаи от особено значение е поддържане на водно-електролитния баланс.
Тромбоемболични усложнения. При пациенти, претърпели цезарово сечение, често се наблюдават такива, като 0.5-1 на 500 бременни жени развиват дълбока венозна тромбоза (ДВТ).
Рискът от образуване на тромб е 3-5 пъти по-голям по време на операцията и в периода след раждането.
Други рискови фактори включват:
- затлъстяване;
- напреднала възраст на пациентката;
- голям паритет (поредност на бременността);
- по-бавно следоперативно възстановяване;
Ако ДВТ не се лекува, около 1/4 от пациентите развиват белодробна емболия, като при около 15% от тях се стига до фатален край.
Дълбоката венозна тромбоза понякога се диагностицира трудно, като първият признак може да е белодробна емболия.
Септичен тазов тромбофлебит (СТТ). Това е друго усложнение от цезарово сечение, при което е налице инфекция.
Това усложнение се развива при около 2% от пациентите с ендомиометрит или ранева инфекция, поради което в повечето случаи диагнозата се поставя по метода на изключването.
СТТ се подозира, ако пациентът не реагира първоначално на широкоспектърни антибиотици.
В помощ на диагнозата идват ехография, компютърна томография на малък таз, както и магнитен резонанс.
Изображение: www.freepik.com
От страна на плода
Елективно цезарово сечение, извършено преди 39 гестационна седмица, без да е имало медицински показания за това, "носи значителни рискове за бебето, като ползата за майката е неизвестна".
Възможните рискове за бебето след секцио, извършено преди 39-та гестационна, включват:
- значително по-висока смъртност в сравнение с 40-та гестационна седмица;
- сепсис;
- респираторен дистрес у новороденото;
- хипогликемия;
- необходимост от реанимационни грижи;
Други вероятни рискове за плода при раждане с цезарово сечение са:
- влажен бял дроб — задържане на течност в белите дробове, което се дължи на липсата на компресивното действие на контракциите, наблюдавано при нормално раждане;
- опасност от преждевременно раждане и други усложнения;
- по-висока смъртност в ранна детска възраст — 1.77 на 1000 живородени спрямо 0,62 на 1000 при жени, родили per vias naturales;
В периода на възстановяване
 Болките в корема, раната и гърба могат да продължат дори месеци след операцията.
Болките в корема, раната и гърба могат да продължат дори месеци след операцията.
Изображение: Azoreg, CC BY-SA 3.0, via Wikimedia Commons
Пълното възстановяване при жени, които са родили чрез цезарово сечение, обикновено отнема повече време в сравнение с тези, родили по нормален начин.
Въпреки това, общото състояние на пациентката в дългосрочен план не е засегнато.
Препоръчва се редовно проследяване на майката в рамките на 4-6 седмици след раждането.
Ако вагиналното кървене е спряло, се правят редовно цитонамазки.
Възможна е появата на следродилна депресия в първите седмици след раждането със секцио.
Някои жени, претърпели цезарово сечение, особено такова по спешност, развиват посттравматично стресово разстройство.
Заглавно изображение: Fadhley, Salim (2014). "Caesarean section photography", Free Art License
Заболявания, при които се прилага лечението Цезарово сечение (Секцио)
Продукти свързани със СТАТИЯТА
ОРТОТЕХ ПОЯС КОРЕМНА / ГРЪДНА СТЕНА S 10105
ОРТОТЕХ ПОЯС КОРЕМНА / ГРЪДНА СТЕНА M 10105
ОРТОТЕХ ПОЯС КОРЕМНА / ГРЪДНА СТЕНА L 10105
ОРТОТЕХ ПОЯС КОРЕМНА / ГРЪДНА СТЕНА XL 10105
ОРТОТЕХ ПОЯС КОРЕМНА / ГРЪДНА СТЕНА XXL 10105
ВЕЛЕДА МАСАЖНО МАСЛО ЗА ПЕРИНЕУМ 50 мл
ПРОМОСТАТИЯТА е свързана към
- Хирургично лечение
- Хирургически дренаж
- Калкулатор на пола на бебето
- Интубация
- Хирургично отстраняване на матката (Хистеректомия)
- Лечение при панкреатит
- Хибридна операция спаси живота на 75-годишен мъж с големи аневризми
- Лечение при руптура на сухожилието (скъсано сухожилие)
- Как да свалим температурата при бебе
- Д-р Дани Хусеин Раед
- Ползи и рискове от консумацията на фурми по време на бременност










Коментари към Цезарово сечение (Секцио)