Лечение и контрол на астма

› Какво е астма и какви мерки за лечение и контрол на астма трябва да се предприемат?
› Лечение на симптомите при астма
› Лекарства за бързо облекчение на симптомите
› Медикаменти за дългосрочен контрол на астма
› Превенция и контрол на астма
› Практични съвети - как да предотвратим и контролираме симптомите на астма?
Какво е астма и какви мерки за лечение и контрол на астма трябва да се предприемат?
Изображение: freepik.com
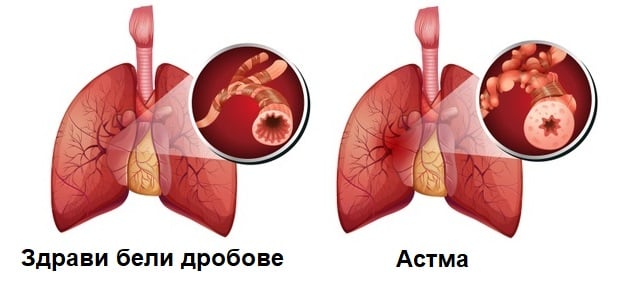
Астмата е тежко, възпалително заболяване, при което се наблюдава подуване и стесняване на дихателните пътища, както и отделяне на повече слуз. Вследствие на това се появява затруднение в дихателния процес, водещо до задух, пристъпи на кашлица, хрипове, болка в областта на гърдите.
Подробна информация за болестта може да намерите на:
»Раздел Заболявания:Астма
»Раздел Здравни проблеми: Астма
При някои хора астмата причинява незначително неудобство, докато за други може да бъде тежък проблем, който затруднява нормалните ежедневни дейности и може да доведе до животозастрашаващ астматичен пристъп. За да се избегне това се налага провеждането на мерки за лечение и контрол на астма.
Реално астмата не може да бъде излекувана, но нейните симптоми могат да бъдат контролирани. Това е много важно, тъй като при липса на адекватен контрол, това заболяване често прогресира и се задълбочава във времето.
Добрият контрол на астмата ще:
- предотврати появата на хронични и обезпокоителни симптоми, като кашлица и задух
- намали нуждата от лекарства за дълбоко облекчение
- ви помогне да поддържате добре функцията на белите дробове
- спомогне за поддържане на нормалното ниво на активност през деня, чрез осигуряване на достатъчно сън през нощта
- предотврати астматичните пристъпи, които биха могли да доведат необходимостта от болничен престой
Правилно провежданото лечение и ефективният контрол на астмата могат да предотвратят сериозното усложняване на състоянието в краткосрочен и дългосрочен план и да допринесат за значителното подобряване и дори предотвратяване появата на симптомите, особено при по-леките и средно тежките форми на заболяването.
Въпреки, че астмата не може да се излекува, тя може успешно да се контролира с лекарства. Тъй като всеки случай е различен, лекуващият лекар ще ви назначи индивидуален план за лечение, подходящ точно за вас. Този план включва прием на подходящите медикаменти, въз основа на проявяваните симптоми, както и списък с вашите тригери и стъпките за избягването им.
Лечението трябва да бъде гъвкаво и въз основа на промените в симптомите, които ще бъдат оценявани при всяко посещение, лекарят ще прави определени корекции. Например, ако астмата е добре контролирана, лекарят може да намали медикаментите и дозировката. Ако обаче астмата не е добре контролирана или се влошава, вашият лекар може да увеличи медикаментите и препоръча по-чести посещения.
Лечение на симптомите при астма
За да се подбере подходящо лечение на симптомите при астма, най-напред трябва да се определи нейният вид (различават се бронхиална, диспептична и кардиална астма), както и нейната форма, като астмата се класифицира в четири основни категории:
| Класификация на астма | Симптоми |
| Лека интермитентна | Леки симптоми до два дни в седмицата и до две нощи в месеца |
| Лека персистираща | Симптоми се появяват повече от два пъти седмично, но не повече от веднъж в рамките на един ден |
| Умерено нперсистираща | Симптоми се появяват веднъж дневно и повече от една нощ в седмицата |
| Тежка персистираща | Симптомите се появяват през целия ден в повечето дни от сдмицата и често през нощта |
Независимо от вида и категорията на астмата, на всеки пациент с това заболяване се предписват лекарства за контрол на симптомите (дори и на по-леките случаи). Тези лекарства могат да осигурят един нормален, активен живот, а в по-тежките случаи са животоспасяващи (в случай на пристъп).
Най-общо медикаментите за лечение на астма са два вида:
- лекарства за бързо облекчение на симптомите (за овладяване на астматични пристъпи)
- лекарства за дългосрочен контрол на астма
Лекарства за бързо облекчение на симптомите

Изображение: freepik.com
Лекарствата за бързо облекчение на симптомите при астма се използват в случай на нужда: при затруднение на дихателния процес, вследствие на пристъп, поради което може да се нарекат и животоспасяващи. Те релаксират гладката мускулатура около дихателните пътища и намаляват подуването, което блокира въздушния поток и дишането се възстановява (настъпва бронходилатация).
Носете ги винаги с вас и ги приемайте само при нужда (задух, кашлица, стягане в гърдите) или както ви е предписано.
Видове лекарства за бързо облекчение на симптомите са:
- кратко действащи бета-агонисти: кратко действащите бета-агонисти имат по-бързо действие и обикновено са първи избор за бързо облекчаване симптомите на астмата. Най-често се използват фенотерол, орципреналин, салбутамол, тербуталин
- антихолинергици: антихолинергиците действат по-бавно от бета-агонистите, но също така намаляват секрецията на лигавицата, като най-често се използват ипратропиум бромид, аклидиниев бромид, гликопирониум бромид
- комбинирани препарати: комбинираните леарства за бързо облекчаване на симптомите съчетават бързото действие на бета-агонистите и антихолинергично действие
- кортикостероиди: за бързо облекчение на симптомите при астма могат да се използват също перорални и интравенозни кортикостероиди, като преднизон и метилпреднизолон. В дългосрочен план те могат да причинят сериозни странични ефекти, поради което се използват много рядко и само за краткосрочно лечение на тежки симптоми на астма. Въпреки това, при някои случаи техните терапевтични ползи надхвърлят страничните ефекти, които включват задържане на вода, поява на синини, подпухване на лицето, повишен апетит, покачване на теглото, дразнене на стомаха, промени в настроението, фрактури.
Възможните странични ефекти на лекарствата за бързо облекчаване включват повишена сърдечна честота, безпокойство, тремор, хиперактивно поведение при деца. Тези нежелани реакции се появяват рядко, но все пак са възможни.
Лекарствата за бързо облекчение на симптомите при астма като цяло са безопасни, но както при всички медикаменти, не трябва да се приемат по-често, отколкото е назначено. Ако установите, че прибягвате до вашия медикамент за бързо облекчение четири или повече пъти седмично (има се предвид приложението при нужда, т.е. без да броим инхалациите преди физическа активност), това означава, че вашата астма не е добре контролирана. Говорете с лекуващия ви пулмолог, който вероятно ще нанесе корекции в дозировката и/или вида на медикаментите за дългосрочно лечение.
Бронходилататорите нямат отношение върху дългосрочното лечение на астма, тъй като нямат способността да овладяват възпалението на дихателните пътища. Поради тази причина те не трябва да се приемат вместо медикаментите за дългосрочен контрол на заболяването.
Медикаменти за дългосрочен контрол на астма
Медикаментите за дългосрочен контрол на астма (наричани още контролери) помагат за лечението на основното възпаление на дихателните пътища, като по този начин се цели намаляване, а в най-добрия случай и отшумяване на симптомите, включително на астматичните пристъпи.
Важно е да се знае, че в някои случаи може да отнеме няколко седмици преди възпалението в дихателните пътища да бъде овладяно, но когато това стане, настъпва сериозна промяна (подобрение) в здравословното състояние на пациента. Това обаче не означава, че приемът на медикаменти за дългосрочен контрол на астма трябва да бъде прекратен. Напротив, приемът продължава по същия начин до тогава, докато лекуващият пулмолог не прецени друго.
Не забравяйте, че медикаментите за дългосрочен контрол на астма не помагат за моментално облекчаване на симптомите, като задух, хрипове, стягане в гърдите и не трябва да се използват по време на астматичен пристъп (за тази цел служат лекарствата за бързо облекчение на симптомите). Уверете се, че добре сте разбрали разликата между двата вида медикаменти и знаете кой как и кога да приемате.
Видовете медикаменти за дългосрочен контрол на астма са:
- инхалаторни кортикостероиди (инхалационни стероиди): инхалаторните кортикостероиди се смятат за най-ефективните лекарства за контрол на астма, когато се приемат редовно. Те действат непрекъснато, за да се намали подуването на дихателните пътища. Може да се наложи обаче да се приложат за няколко дни до седмица преди да се достигне максимална полза и да се усети терапевтичния им ефект. За разлика от пероралните кортикостероиди, тези кортикостероидни лекарства имат относително нисък риск от странични ефекти и като цяло са безопасни за продължителна употреба. Възможните странични ефекти обикновено включват дрезгав глас, възпалено гърло, лека инфекция на гърлото (млечница). Тези нежелани реакции може да се минимизират чрез изплакване на устата след всяка доза инхалаторни стероиди. Има редица погрешни схващания за инхалаторните кортикостероиди. Например някои хора погрешно вярват, че те са същите като анаболните стероиди, с които понякога се злоупотребява от спортисти, но това реално не е така. Най-често използваните видове от тези противовъзпалителни лекарства при астма включват флутиказон, будезонид, флунизолид, циклезонид, беклометазон, мометазон и флутиказон фуроат
- дълго-действащи бета-агонисти: дълго-действащите бета-агонисти се използват за бронходилатация в комбинация с инхалаторни кортикостероиди. Някои изследвания показват, че те могат да увеличат риска от тежък астматичен пристъп, поради което трябва да се приемат само в комбинация с инхалаторни кортикостероиди. И тъй като тези лекарства могат да скрият влошаването на астмата, не ги използвате при остър пристъп на астма. Възможните нежелани реакции на дългодействащи бронходилататори включват повишена сърдечна честота, главоболие, безпокойство, треперене. Най-често се използват салметерол и формотерол
- левкотриенови рецепторни антагонисти: левкотриеновите рецепторни антагонисти (левкотриенови модификатори) се приемат перорално (през устата) и целят облекчаване на симптомите на астмата до 24 часа. Обикновено не са първи избор на лекарства за дългосрочен контрол на астма, като се предписват в случай, че по някаква причина не е удачно използването на инхалаторни кортикостероиди или ако те не дават резултат, а дозата им не може да се увеличи. Сред страничните реакции са главоболие и гадене. В редки случаи тези лекарства са свързани с психологически реакции, като агресия, халюцинации, депресия и мисли за самоубийство (потърсете съвет от лекар веднага при всяка необичайна реакция). Най-често се използват монтелукаст, зафирлукаст и зиллеутон
- комбинирани медикаменти: комбинираните медикаменти съдържат както инхалаторен дългодействащ бронходилататор (LABA), така и инхалаторен кортикостероид. Това означава, че двата проблема при астмата могат да бъдат ефективно лекувани в едно и също време: бронходилататорът разширява дихателните пътища, което прави дишането по-лесно, а инхалаторният стероид намалява и предотвратява възпалението на дихателните пътища. Последните проучвания показват, че при много пациенти с астма комбинираните медикаменти дават по-добър контрол и са по-удобни за използване. Възможните нежелани реакции при комбинираните медикаменти включват ускорен сърдечен ритъм, тремор или нервност, кашлица, дразнене на гърлото или дрезгавост. Използват се флутиказон-салметерол, будезонид, формотерол, формотерол, мометазон
- теофилин: теофилинът е бронходилататор, който се приема ежедневно през устата под формата на таблетки, за отпускане мускулите около дихателните пътища. В последните години се използва все по-рядко. Сред потенциалните странични ефекти са главоболие, безсъние, гадене, повръщане, раздразнителност, стомашно разстройство
- анти-IgE терапия при астма: анти-IgE терапията при астма се прилага при алергична астма, каквито са реално около 60% от случаите. При алергичната астма симптомите се задействат при вдишване на определени алергени във въздуха и тези алергени предизвикат верижна реакция, която води до възпаление на белите дробове. Докато инхалаторните стероиди работят за лечение и намаляване на възпалението, анти-IgE терапията работи като предпазва от разрастване на възпалението на първо място. Това става чрез блокиране на имуноглобулин Е - вещество в организма, което е една от основните причини за развиване на възпаление при алергична астма.
За разлика от другите лекарства за дългосрочен контрол на астма, анти-IgE терапията не се прилага чрез таблетки или чрез инхалатор, а лекарственото вещество се инжектира веднъж на всеки две или четири седмици. Най-честите странични ефекти от лечението с анти-IgE са дразнене на кожата или реакция на мястото на инжектиране, инфекции на дихателните пътища (например, простуда). За анти-IgE терапия се прилага омализумаб.
Бронхиална термопластика
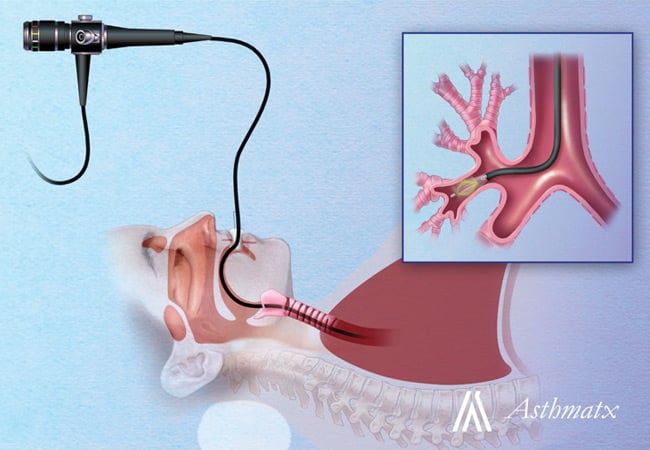 Бронхиална термопластика е съвременно лечение на астма, което обаче нито е широко достъпно, нито е подходящи за всеки. Използва се при по-тежки случаи на бронхиална астма, при които инхалаторните кортикостероиди и другите медикаменти за дългосрочно лечение на астма не дават резултат.
Бронхиална термопластика е съвременно лечение на астма, което обаче нито е широко достъпно, нито е подходящи за всеки. Използва се при по-тежки случаи на бронхиална астма, при които инхалаторните кортикостероиди и другите медикаменти за дългосрочно лечение на астма не дават резултат.
Процедурата се извършва за три амбулаторни посещения, по едно на седмица. Под упойка се въвежда специален катетър с бронхоскоп, който доставя топлинна енергия в дихателните пътища. Катетърът извършва поредица от 10-секундни контролирани взривове от радиочестотна енергия, която нагрява лигавицата на белите дробове до 65 градуса по Целзий. По този начин се унищожава определена мускулна тъкан, която се свива по време на астматичен пристъп. Така се ограничава възможността на дихателните пътища да се стягат (бронхоспазъм), което прави дишането по-лесно и евентуално намалява астматичните пристъпи.
Изображение: Asthmatx
Превенция и контрол на астма
Въпреки че много хора с астма разчитат на лекарствата за предотвратяване и облекчаване на симптомите, те всъщност могат да направят много повече, като предприемат мерки за поддържане на здравето си.
За да изясним методите и средствата за предотвратяване развитието (превенция) и прогресирането на заболяването астма (контрол), най-напред трябва да уточним какви са факторите за нейното възникването.
Истинските причини за появата на астма не са изяснени, като връзка се търси при съчетаването на генетична предразположеност (когато в семейството има анамнеза за астма, особено при близки роднини) с определени фактори на околната среда и индивидуалния начин на живот. Така например излагането на различни дразнители и вещества, които предизвикват алергии (алергени), може да предизвика поява на признаци и симптоми на астма.

Отключващите фактори за развитие на заболяването се наричат астма тригери и може да бъдат различни за различните хора. Най-общо астма тригерите са:
- често срещани въздушни алергени: алергените във въздуха, като полени, животински пърхот, мухъл, акари
- дихателни заболявания: прекарани респираторни инфекции, като настинка, грип, бронхит и други
- натоварване: прекомерната физическата активност също може да провокира пристъп от бронхиална астма
- студ: студеният въздух излага на риск пациентите с бронхиална астма, тъй като също може да провокира пристъп
- индустриални замърсители: замърсителите на въздуха, като дим, изгорели газове от автомобилите и от промишлеността (обгазяване)
- професионални вредности: излагане на професионални тригери, като химикали, използвани в селското стопанство, фризьорството и производството
- лекарства: някои лекарства, включително бета-блокери, аспирин, ибупрофен и напроксен
- емоционален статус: силни и полюсни емоции, преумора, стрес
- хранителни алергени: сулфити и консерванти, които се добавят към някои видове храни и напитки, включително скариди, ошав, преработени картофи, бира и вино
- заболявания извън дихателната система: някои заболявания, като например болест на гастроезофагеален рефлукс (ГЕРБ) също могат да провокират пристъп
Към тези потенциални отключващи фактори трябва да добавим и някои рискови фактори от личен характер, които може да увеличат възможността от развитие на заболяването, а именно:
- наличие на алергично състояние: атопичен дерматит или алергични ринити (сенна хрема);
- наднормено тегло: излишните килограми също са предпоставка за влошаване на контрола над болестта
- алкохол: злоупотребата с алкохол, както и честият прием, дори на малки количества могат да изложат на риск болните от астма
- тютюнопушене: тютюнопушене, употреба на наргилета и някои забранени субстанции, както и пасивното пушене.
Превенция на астма: избягването на тези тригери и рискови фактори е от голямо значение, особено при хора, в чието семейство има анамнеза за заболяването.
Контрол на астма: избягването им от е особено важно значение и за вече диагностицираните пациенти с астма, за да се предотврати задълбочаване на състоянието и за да се избегне появата на астматични пристъпи, които може да бъдат особено тежки и дори животозастрашаващи.
Практични съвети: как да предотвратим и контролираме симптомите на астма?
Да се живее с астма може да бъде доста стресиращо. Пациентът може да се почувства ограничен в някои ежедневни дейности, особено когато трябва да се избягват отключващите пристъпи тригери и това да доведе до поява на ярост или депресия.
Но астмата не трябва да бъде ограничаващо състояние. Най-добрият начин за преодоляване на тревожността и чувството на безпомощност е пациентът да разбере състоянието си, да го приеме и да се поеме контрола над лечението си. Ето как може да стане това:
Избягвайте излагането на тригери
Ето някои стъпки за намаляване експозицията ви на астма тригери, което е ключова част от контрола на заболяването:
- подходяща алтернатива в горещите дни: през лятото използвайте климатик за разхлаждане, вместо да отваряте прозореца. Така ще намалите проникването на полени от дърветата и растителността. Климатикът също намалява влажността на закрито, което редуцира натрупването на прах и развъждането на акари. Ако не разполагате с климатик, опитайте се да задържите вашите прозорци затворени по време на активния цъфтеж на дърветата
- отървете се от праха: предотвратете натрупването на прах, който може да влоши симптомите през нощта и да попречи на съня ви. Освен с редовното му почистване, това може да стане, като премахнете всички килими, редовно перете пердетата, не поставяте възглавнички и покривки за украса на декора в дома ви
- оптимална влажност на въздуха: поддържайте оптимална влажност на въздуха. Ако живеете във влажен климат, консултирайте се с вашия лекар за използване на устройство за изсушаване на въздуха, като влагоабсорбатор. Ако въздухът е прекалено сух и именно това възбужда симптомите на асма, може да използвате овлажнители за въздуха
- отървете се от мухъла: това включва предотвратяване на развитието и натрупването на плесенни спори. Почистете влажни зони в банята, кухнята и около къщата, за да се запази плесенни спори от развиващите се. Отърви се от мухлясали листа или влажна дърва в двора
- подходящи грижи за домашните любимци: избягвайте домашния пърхот. Ако сте алергични към пърхот, избягвайте домашните любимци с козина или пера. Ако вече имате животно и не можете да се разделите с него, редовното къпане, постригване и/или сресване със специални четки, които обират отпадналите косми може да помогне
- добра битова хигиена: почиствайте редовно дома си, най-малко веднъж седмично. Ако праха и препаратите ви дразнят, е препоръчително да носите маска или по възможност да помолите друг да почисти вместо вас
- повишено внимание при ниски температури: пазете се от студа. Покрийте носа и устата си, ако навън е студено. Ако астмата ви се влошава от студено или сух въздух, носенето на маска на лицето може да помогне
Поддържайте физическата си активност
Диагнозата астма не предполага липса на двигателна активност. Напротив! Редовното провеждане на физически упражнения спомага за укрепване и поддържане здравето на белите дробове и сърцето, което от своя страна води до облекчаване на симптомите и предотвратяване появата на пристъпи.
Важно е обаче тренировките да не се провеждат при твърде ниски температури и неподходяща влажност на въздуха.
За повече информация прочетете:
Поддържайте здравословно тегло
Както беше споменато, наднорменото тегло може да влоши симптомите на астмата, както и да повиши риска от възникване и на други здравословни проблеми.
За да се предпазите, предприемете мерки за редукция на телесното ви тегло (ако то е над нормата) и за последващото му запазване.
Съвети ще намерите тук:
Контрол на стомашните киселини и гастроезофагеална рефлуксна болест (ГЕРБ)
Възможно е рефлуксът, който причиняват стомашните киселини да увреди дихателните пътища и да влоши симптомите на астмата. Ако имате честа или постоянна поява на киселини в стомаха, консултирайте се с вашия лекар за възможностите за лечение. Може да се наложи лечение за ГЕРБ преди симптомите на астмата да се подобрят.
За повече информация прочетете също:
»Антиациди при киселинен рефлукс (киселини)
Още полезни съвети

Изображение: freepik.com
- повишена информираност: разберете всичко за заболяването, проучете го и научете всички потенциални причини за обостряне на симптомите
- установяване на тригерите: обърнете внимание при какви условия се появяват и/или влошават вашите симптоми - в определена част на деня, след някакъв вид физическа активност или друга дейност, в определен сезон, при излагане на определени фактори на околната среда, след употреба на почистващи препарати и прочее. Опишете всичко това и го коментирайте с лекуващия си лекар. Когато е установена пряка зависимост между определен дразнител и влошаването на състоянието ви, направете всичко възможно, за да го избягвате, дори ако се налага да смените местоработата си
- установяване на благоприятните агенти: ако установите, че нещо (например храна, напитка или фактор на околната среда) води до подобряване на състоянието ви, обсъдете възможността да прибягвате до него по-често
- повишено внимание при прием на лекарства: направете списък на всички медикаменти, включително достъпни без рецепта, които трябва да избягвате и проверявайте в него, преди да приемете някакво лекарство, а в най-добрия случай се консултирайте с лекуващия ви пулмолог
- намаление на стреса: организирайте внимателно ежедневните си задължения и си осигурете достатъчно почивка. Наградете се за добре свършената работа в края на деня или седмицата
- споделяне на проблема: говорете с другите за състоянието си. Не се срамувайте от него, а го приемете. Свържете се с други хора с вашия проблем, споделяйте с тях, обменяйте опит
- ефективни грижи за децата: ако вВашето дете има астма, постарайте се то да не се потиска. Съсредоточете вниманието си върху нещата, които детето може да прави, а не върху тези, които не може. Уведомете учителите, училищната медицинска сестра, треньори, приятели и роднини за състоянието на детето и ги запознайте с начините, по които може да му помогнат за управление на състоянието
Към тези методи и средства за лечение, контрол и превенция за астма може да прибавите и някои съвети на алтернативната медицина, които да бъдат само спомагателни, без да изместват традиционното лечение. Така например някои билки може да облекчат симптомите или да предотвратят появата на пристъпи в по-леките форми на астма. За тях може да прочетете тук:
»Алтернативно лечение на астма
»Полезни съвети за лечение на астма при деца
От помощ може да бъде също редовното провеждане на дихателни упражнения, както и един по-специфичен вид - техниката на Бутейко. За тях може да прочетете тук:
Продукти свързани със СТАТИЯТА
СИНХРОЛАЙН АКНИКЕЪР СПРЕЙ ЗА ГРЪБ И ГЪРДИ 100 мл
ЗАНО КОМПЛЕКТ КОНСУМАТИВИ ЗА ИНХАЛАТОР
АПАРАТ ИНХАЛАТОР ФИЛИПС OPTICHAMBER DIAMOND С МАСКА размер S
РАЗПРАШИТЕЛ ЗА ИНХАЛАТОР ФИЛИПС
БОИРЕР ИНХАЛАТОР IH 55
Безплатна доставка за България!БОИРЕР КОМПРЕСОРЕН ИНХАЛАТОР IH 60
Безплатна доставка за България! ПРОМОСТАТИЯТА е свързана към
- Лечебни практики при заболявания
- Лечение при ангина (остър тонзилит)
- Лечение на синузит
- Домашни сиропи срещу кашлица при деца
- Лечение при лаймска болест (борелиоза)
- Лечение при ларингит
- Лечение при краста
- Лечение при подагра
- Солариум: лечебни ползи и рискове
- Лечение с алопуринол
- Хирургично отстраняване на матката (Хистеректомия)





Коментари към Лечение и контрол на астма