Хронична язва на кожата, некласифицирана другаде МКБ L98.4
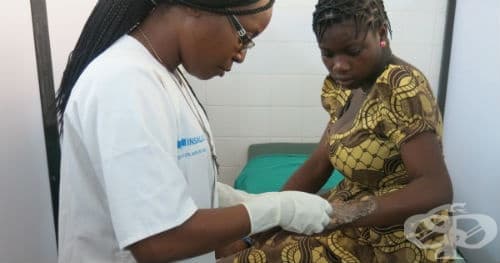
Към рубриката хронична язва на кожата, некласифицирана другаде се отнася заболяването язва на Бърули.
Язвата на Бърули, причинена от Mycobacterium ulcerans, е хронично, инвалидизиращо, некротизиращо заболяване на кожата и меките тъкани. Тя е възникващо инфекциозно заболяване и е третото най-често срещано микобактериално заболяване на имунокомпетентния приемник след туберкулоза и проказа. Въпреки че е докладвано в над 33 страни по света, най-голямата тежест на болестта е в тропическите райони на Западна и Централна Африка, Австралия и Япония. Основно засяга деца на възраст от 5 до 15 години.
Язвата на Бърули първоначално е описано от сър Алберт Кук при пациенти от окръг Бърули в Уганда и причинителният е изолиран през 1948 година от MacCallum в района на Bairnsdale във Виктория, Австралия. Повторното събиране на случаите накара Световната здравна организация (СЗО) от 1998 година да прекласифицира язвата "Buruli" като "пренебрегвано нововъзникващо инфекциозно заболяване", което стимулира текущите изследвания в областта на диагностиката, патогенезата и ефективното лечение.
Мucobacterium ulcerans са бавно растящи микобактерии, които произвеждат разтворим поликетид екзотоксин, наречен миколактон, който може да дифундира широко в подкожната тъкан. Тъй като миколактонът има както имуносупресивни свойства, така и цитотоксични свойства, драматичното разрушаване на тъканите става без индуциране на възпаление или системни симптоми като треска, неразположение или аденопатия. Миколактонът е идентифициран за първи път през 1999 година.
Миколактонът е насочен към скелетни протеини, като синдром на Wiskott-Aldrich, който контролира актинната динамика и води до загуба на клетъчни откъсвания и клетъчна смърт.
Миколактон инхибира също функцията на Sec61 транслокацията, която е отговорна за транслокацията на протеина в ендоплазмения ретикулум. Това засяга 30-50% протеини от бозайници, включително циркулиращи възпалителни медиатори и протеини, участващи в липидния метаболизъм, коагулацията и ремоделирането на тъканите. Следователно, пациентите с инфекции с Мucobacterium ulcerans имат глобални и хронични дефекти в протеиновия метаболизъм. Това се вижда от намалените нива на общите серумни протеини и урейния азот в кръвта, без наличие на недохранване, бъбречно увреждане или увреждане на черния дроб.
Дълбоките язви на Бърули традиционно се смятат за безболезнени язви. Проучванията показват, че хипоалегезичният ефект настъпва чрез активиране на рецептора на ангиотензин тип 2 (AT2R), което води до дегенерация на нервите и клетъчна смърт. Друга важна особеност на заболяването е коагулативната некроза, причинено от миколактон.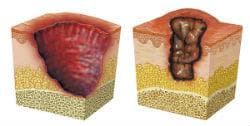
Ogbechi показва, че миколактонът намалява експресията на тромбомодулин върху повърхността на човешките дермални микроваскуларни ендотелиални клетки, като по този начин нарушава активирането на протеин С. Това изследване също така показва, че фибриновото отлагане е важна характеристика на тези язви и тъканната некроза може да бъде причинена от фибрин - нарушена исхемия.
Мucobacterium ulcerans са бавно растящи микобактерии, като оптималната температура за растеж е 30-32°С. Тази температура е малко по-ниска от тази на телесната температура и може да обясни някои от предразположенията за лезии на крайниците и липсата на висцерално засягане. Бактерията е чувствителен на температури над 37°C.
Мucobacterium ulcerans е екологичен патоген, който е изолиран от биофилми и малки водни животни с бавно движещи се или застояли водни тела. Въпреки че точният начин на предаване е неизвестен, бактериите най-вероятно причиняват инфекция чрез заразяване с травматична рана. Липсата на защитно оборудване по време на селскостопанските дейности е добре документиран рисков фактор. Доказано е, че правилната хигиена на раните намалява честотата на инфекциите.
Обикновено, язвата на Бърули се счита за разширяваща се язва на долните крайници, въпреки че могат да се появят навсякъде. Приблизително 90% от лезиите се появяват на крайниците, като 60% се появяват в долните крайници. Пациентите с не улцерозни лезии са в 0-30% от случаите, а с улцерозни - в 70-100% от случаите.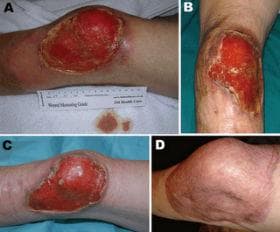
В предулцеративния стадий заболяването, спадащо към хронична язва на кожата, некласифицирана другаде, се проявява първоначално като твърда, подкожна нодула с диаметър 1-2 сантиметра. По-рядко срещаните случаи включват дермална папула или индуративна плака. По-агресивен едематозен вариант често се среща в Австралия. Едематозният вариант причинява бързо начало на дифузно подуване, което може да включва цял крайник и се развива в обширна язва. Това често е погрешно диагностицирано като целулит.
Улцеративният стадий се проявява дни до седмици по-късно. Кожата, покриваща плаката или нодулата, бавно се разпада, оставяйки широка некротична язва със занижени ръбове. Подкожната некроза може да се простира на няколко сантиметра от края на язвата. Следователно, лезията изглежда по-малка от реалния й размер. Характерни лезии имат изпъкнала граница и олющена, некротична основа. Язвите могат да изглеждат жълти или зелени и да имат характерна миризма. Болката и локалната лимфаденопатия предполагат вторична инфекция.
Язвата на Бърули може да унищожи нервите, придатъците и кръвоносните съдове и може да нахлуе в костите. Метастатични лезии могат да се появят в кожата, меките тъкани или костите чрез разпространение през васкулатурата или лимфната система. Приблизително 33% от пациентите са с остеомиелит или ставно заболяване. Интересното е, че една четвърт от пациентите с остеомиелит нямат очевидна анамнеза за кожна язва на Buruli. Заболяването може да доведе до белези и функционални увреждания, ако лечението се забави.
Усложненията при язва на Бурули могат да включват:
- белези
- контузии
- лимфедем
- вторични инфекции
- остеомиелит
- остър възпалителен отговор, вследствие на антибиотичното лечение
Възможно е язвата на Бърули да се раздели на четири хистопатологични етапа:
- не улцеративна некротична фаза: епидермисът е непокътнат, но често е хиперпластичен. Горният дермис обикновено се запазва, но може да покаже различни степени на дегенерация на колаген, оток и дискретна инфилтрация на възпалителни клетки. Може да се наблюдава и васкулит, при запушване на съдовете чрез тромб. В този стадий и в началните улцеративни фази коагулационната некроза в долната част на дермата, подкожната тъкан и фасцията лесно се идентифицира. Може също да бъде открита калцификация. Друга находка е наличието на адипозни клетки, наречени "призрачни клетки".
- улцеративен некротичен стадий: има загуба на епидермис и опит за повторно епидиране в границите на язвата. Съседният епидермис често е хиперпластичен (псевдоепитиеломатозна хиперплазия). Основата на язвата излага дермата с некротичен материал и фиброза. Некрозата на подкожната тъкан и дермалния колаген, с образуването на "призрачни клетки", е придружено от оток, минимално възпаление. Некрозата чрез коагулация засяга подкожната клетъчна тъкан и фасцията, подобно на не улцеративната фаза. Васкулит и обширни области на калцификация в долната част на дермата често се наблюдават.
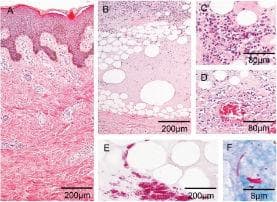
- първоначален стадий на излекуване (организирано и грануломатозно): той се характеризира с начало на грануломатозен отговор в дермата и подкожната клетъчна тъкан. В тази фаза присъстват епителиоидни клетки, огромни клетки Langhans и лимфоцити. В крайна сметка, тези клетки се пренареждат, за да образуват туберкулоидни грануломи. Пневматичните макрофаги, лимфоцитите и плазмените клетки понякога се наблюдават в границите на некротичната тъкан. Появата на гранулирана тъкан показва началото на процеса на оздравяване на язвата.
- късен етап на излекуване: фиброза и атрофичен епидермис
Диагнозата на язва на Бърули обикновено се основава на характерния външен вид на язвата в ендемична област. Ако има съмнение за диагнозата, тогава PCR-метода е полезен, но това не е специфично за М. ulcerans. Оцветяването на Ziehl-Neelsen е само 40-80% чувствително и културата е чувствителна 20-60%. Биопсия на лезията може да разкрие характерни микроскопични промени и купчини киселинно-бързи бацили. Едновременното използване на няколко метода може да е необходимо за диагностициране.
Лечението на язва на Бърули се основава на навременни и точни диагнози. Когато се лекува рано, са достатъчни само антибиотици. Ако лечението се забави, може да се наложи хирургичен дебридмънт, кожни присадки, екстензивно лечение на рани и физическа терапия, за да се намалят влошаващите се последици.
Антибиотиците са намалили честотата на рецидивирането на инфекцията и са намалили необходимостта от хирургическа интервенция. За съжаление, курсовете на лечение с антибиотици са удължени и могат да доведат до трайни последствия. През 2004 година Световната здравна организация препоръча лечебен протокол, който разделя лезиите на три категории. Препоръчва се всички категории да получават осем седмици курс на рифампицин (10 mg/kg веднъж дневно) и стрептомицин (15 mg/kg веднъж дневно) като стандарт за лечение. Процентът на повтаряне след лечение с антибиотици е 2-3%. При този режим се съобщава за лечение на лезии, без да се налага операция при 47-95% от пациентите. Медианите на оздравителните времена за категории I, II и III са съответно 8, 10 и 20 седмици.
Употребата на стрептомицин е ограничена от пациентите, тъй като има слаба бионаличност и изисква ежедневно мускулно приложение. Освен това има ототоксични, нефротоксични и невротоксични ефекти, които могат да бъдат постоянни. Той е рисков фактор за бременност категория D и може да причини двустранна вродена глухота.
При употребата на антибиотици, 40% от пациентите не се нуждаят от операция. Във връзка с антибиотиците се използва хирургия за отстраняване на девитализираната тъкан, покриване на открити рани с кожни присадки или минимизиране на деформациите.
За тези, които отказват или не могат да понасят антибиотици, хирургичните операции могат да имат отлични нива на лечение в някои случаи. Малки подкожни нодули или малки улцерации, по-малки от 6 месеца и по-малки от 10 сантиметра в диаметър, могат да бъдат изрязани еднократно с първично затваряне. Рисковите фактори за рецидив при пациенти със само хирургична намеса включват имуносупресия, положителни хистологични граници за възпаление или инфекция, пациенти на възраст над 60 години и клинични симптоми, присъстващи повече от 75 дни.
Предвид чувствителността на M. ulcerans към температури по-високи от 37°C, хипертермия с 40°C, като циркулираща водна риза и локални устройства за нагряване, показаха известен успех. Хипербарният кислород също е докладван като ефективен при малък брой пациенти. Озонотерапията се проучва след първоначално насърчаване на резултатите.
Повечето пациенти имат пълно излекуване със или без значителни белези или увреждания. Дори при медицинско и хирургично лечение, пациентите често се нуждаят от хоспитализации, средно 3 месеца. Най-добра прогноза възниква, когато лечението се постави възможно най-рано, преди да се стигне до значително разрушаване на тъканите. Без медицинска помощ повече от половината от засегнатите лица остават с функционално ограничение. Белезите могат да бъдат деформирани и могат да имат значително емоционално и социално-икономическо въздействие върху пациентите. Лечението включва продължителни болнични престои (средно 3 месеца), антибиотични схеми и хирургични процедури, които често са ограничени в ендемични области. Пациентите в старческа възраст имат тенденция към по-тежко заболяване и повишени усложнения от лечението.
Продукти свързани със ЗАБОЛЯВАНЕТО
ВОДОРОДЕН ПЕРОКСИД 3% 100 мл ХИМАКС ФАРМА
ЙОДАСЕПТ маз 90 г ТЕВА
ЙОДАСЕПТ маз 40 г ТЕВА
ВОДОРОДЕН ПЕРОКСИД 3 % 1 л ХИМАКС ФАРМА
КИСЛОРОДНА ВОДА 6% 100 мл
ХАРТМАН ХИДРОСОРБ АМОРФЕН ХИДРОГЕЛ спринцовка 15 г
РИВАНОЛ маз 1% 15 г ГАЛЕН - ФАРМА
КИСЛОРОДНА ВОДА 3% 100 мл. ВЕТА ФАРМА
ЦИКАТРИДИНА спрей 125 мл НАТУРФАРМА
КИСЛОРОДНА ВОДА 3 % 100 мл ГАЛЕН ФАРМА
Библиография
https://en.wikipedia.org/wiki/Buruli_ulcer
http://emedicine.medscape.com/article/1104891-overview
http://www.dermnetnz.org/topics/buruli-ulcer/
http://www.medindia.net/patients/patientinfo/buruli-ulcer.htm
http://www.scielo.br/scielo.php?pid=S0365-05962010000300002&script=sci_arttext&tlng=en








Коментари към Хронична язва на кожата, некласифицирана другаде МКБ L98.4